Является метод зеркальной (непрямой, или обратной) ларингоскопии (рис. 47, 48). Его в 1854 г. разработал испанский певец и известный преподаватель вокала Мануэль Гарсия. Через год эту методику стали использовать в своей практической деятельности другие врачи.
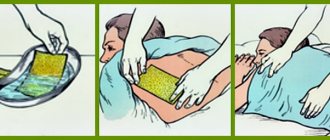
Зеркальная ларингоскопия осуществляется с помощью гортанного зеркала круглой формы, прикрепленного под углом 125° к прямому металлическому стержню. Чтобы зеркало во время осмотра не запотевало, его отражающую поверхность нужно слегка подогреть на спиртовке. Обратная поверхность зеркала не должна быть горячей, чтобы избежать ожога глотки . Врач контролирует это, прикладывая обратную поверхность зеркала к тыльной поверхности своей кисти. Гортанное зеркало берут в правую руку, пальцами левой руки удерживают кончик языка через салфетку. При этом большой палец врача лежит сверху, средний палец — снизу кончика языка, а указательный — несколько отодвигает верхнюю губу. Зеркало вводят в ротовую полость и прижимают к мягкому небу. Не следует касаться зеркалом корня языка и задней поверхности глотки , чтобы не вызвать рвотный рефлекс. Проведение зеркальной ларингоскопии включает три основных момента: свободное дыхание, фонацию звуков «и» или «е», глубокий вдох. Во время первого из них обращают внимание на состояние надгортанника, черпалонадгортанных, преддверных и голосовых складок, грушевидных карманов, оценивают состояние корня языка, языковой миндалины, валекул.
Рис. 47.
Рис. 48.
Голосовая щель при этом имеет вид равнобедренного треугольника. Во время второго момента определяется смыкание голосовых складок. Изменение фонации и вдоха позволяет определить симметричность подвижности половин гортани. Во время третьего момента (глубокого вдоха) осматривают подскладочное пространство и верхний отдел трахеи. У большинства лиц зеркальную ларингоскопию удается провести сравнительно легко. Если из-за значительного глоточного рефлекса провести ларингоскопию не удается, то применяют следующий прием: осматривают пациента натощак (после еды глоточный рефлекс выражен в большей степени), а при необходимости проводят местную поверхностную анестезию глотки. Осмотр гортани только в том случае можно считать качественным, если хорошо просматривается ее передняя комиссура (передний угол голосовой щели). Для тщательного осмотра гортани необходимо шире применять местную поверхностную анестезию и отводить надгортанник вперед с помощью гортанного зонда или специально предложенного для этого элеватора. Если непрямая ларингоскопия не удовлетворяет врача, проводят прямую ларингоскопию. Суть метода прямой ларингоскопии состоит в том, чтобы клинком ларингоскопа выпрямить угол между ротовой полостью и полостью глотки, что даст возможность осмотреть гортань и трахею. Ларингоскопы, применяемые в оториноларингологии, можно разделить на 2 группы: 1-я — ларингоскопы, которые удерживаются рукой врача, проводящего прямую ларингоскопию; 2-я -ларингоскопы, которые удерживаются самостоятельно, а рука проводящего манипуляцию врача остается свободной. Такой вид ларингоскопии называется опорной, или подвесной (см. вклейку, рис.49).
Техника прямой ларингоскопии.
Больной лежит на спине. Его голова слегка запрокинута назад, шея вытянута. Врач сидит возле его головы. Клинок ларингоскопа вводят строго по средней линии языка до появления надгортанника, затем его заводят за надгортанник и оттягивают кверху.
Микроларингоскопия —
это метод исследования гортани с помощью хирургического микроскопа с фокусным расстоянием 300- 400 мм. Его можно применять как при зеркальной, так и прямой ларингоскопии (см. вклейку, рис.50). Благодаря микроларингоскопии получила развитие микрохирургия гортани.
Непрямую микроларингоскопию
проводят в положении больного сидя. Этот способ исследования необходимо рекомендовать и для амбулаторной практики, что может способствовать более раннему выявлению рака гортани.
Прямая микроларингоскопия
позволяет хирургу работать обеими руками и пользоваться прямым инструментом. Больной лежит на спине, выпрямив шею. После введения больного в наркоз выполняют прямую ларингоскопию. Ларингоскоп фиксируют с помощью специального устройства на груди больного. Микроскоп наводят на область гортани. В клинике оториноларингологии Национального медицинского университета разработана (Л.П. Юрьев, 1978) и широко применяются световая и флюоресцентная микроларингоскопии. Световая микроларингоскопия — это исследование в свете разного спектрального состава (зеленого, желтого, без красного и красного). Малоконтрастные детали в определенном свете становятся более контрастными.
Флюоресцентная микроларингоскопия —
это осмотр гортани после введения в организм пациента одного из флюорохромов, в частности флюоресцеин-натрия. Для наблюдения люминесценции флюоресцеи- на используют синий светофильтр. По данной методике исследования более интенсивно и четко определяются размер, форма сосудов, их атипия. Флюоресцеин по-разному поглощается тканями гортани. Важное место в исследовании гортани занимает ларингостробоскопия. Метод заключается в осмотре гортани в прерывистом свете, что позволяет видеть отдельные колебания голосовых складок. Разработана методика, предусматривающая использование операционного микроскопа в комбинации с электронным стробоскопом, — микроларингостробоскопия. Импульсную лампу стробоскопа располагают на месте обычной лампы накаливания микроскопа. В режиме непрерывного освещения лампой стробоскопа микроскоп можно использовать как обычный операционный. Достижением медицинской техники последних лет является разработка фиброларингоскопии. Благодаря подвижности гибкого конца фиброскопа на 270° все отделы гортани становятся доступными для осмотра. Манипуляции проводят под местной анестезией. Фиброларингоскопия позволяет провести прицельную биопсию и выполнить высококачественную эндофотографию гортани. Особое место среди методов исследования гортани занимает рентгенодиагностика. В оториноларингологической клинике используют обычную рентгенографию и томографию — в переднезадней и боковой проекциях. Наибольшее распространение при рентгенографии гортани получили снимки в боковой проекции, которые дают возможность видеть главные детали гортани и окологортанных мягких тканей: надгортанник, черпалонадгортанные складки, черпаловидные хрящи, заполненные воздухом гортанные желудочки, гортанную часть глотки и корень языка.
Томография является обязательным компонентом рентгенологического обследования больных, у которых подозревают опухоль гортани или имеется хронический стеноз гортани и трахеи. Томография позволяет получить фронтальные снимки гортани, на которых можно определить состояние надгортанника, черпалонадгортанных, вестибулярных и голосовых складок, гортанных желудочков, подскладочного пространства, а также шейного отдела трахеи.
Необходимым условием для полной визуализации клинической картины, оценки адекватности терапевтического влияния, динамики патологического процесса является ранняя и полная диагностика.
Широкое распространение в отоларингологии за счет легкой техники выполнения, атравматичности, высокой информативности получило ультразвуковое исследование. В связи с высокой распространенностью заболеваний ротоглотки актуальными будут вопросы, что показывает УЗИ горла и гортани, где пройти обследование, когда назначают?
Для идентификации патологии, построения лечебной тактики доктор проводит физикальный осмотр, сбор анамнеза, анализ субъективных ощущений пациента. В ряду клинических случаев с неопределенным генезом заболевания назначают ультразвуковое сканирование шейного отдела .
Делают ли УЗИ горла и гортани? Естественно, однако, данный термин будет не совсем корректным, правильно говорить «УЗИ шеи», где в ходе исследования оценивают состояние гортанно-глоточного комплекса, близлежащих структур.
Сущность методики заключается в передвижении ультразвукового датчика по поверхности кожных покровов, в результате чего звуковые импульсы поступают к тканям и органам, отражаясь от них, проецируют на экран изображение об их состоянии, плотности, параметрах.
Показаниями к проведению процедуры
являются жалобы пациента на патологические признаки:
- боль, дискомфорт и ;
- ощущение аспирации посторонней субстанции;
- рецидивирующий ;
- слизистые выделения с кровяными прожилками, примесями экссудата, мокроты со зловонным запахом;
- учащенное и затрудненное дыхание.
Рекомендовано сделать УЗИ при
визуализации дополнительных образований на шейном отделе, увеличении и болезненности лимфоузлов, гиперемии и отечности тканевых структур. Присутствие в анамнезе хронических воспалительных процессов гортанно-глоточного комплекса, ранее перенесенная онкология шейного отдела, абсцессы, кисты требуют проведения ультразвукового сканирования по назначению врача.
С помощью УЗИ преимущественно диагностируют следующие патологии и состояния
:
- полипозные образования гортани, ;
- злокачественные и доброкачественные новообразования;
- место локализации вторичных очагов роста раковых опухолей;
- онкологию лимфатической ткани (лимфому, лимфогранулематоз);
- дисфункции эндокринного органа;
- гнойный абсцесс;
- анатомические изменения трахеи, пищевода.
Для справки!
УЗИ относят к неинвазивным безопасным методикам исследования, поэтому разрешены к проведению детям первых дней жизни, женщинам на всех сроках гестации.
Как проверить гортанно-глоточный аппарат
Ультразвуковое исследование не требует предварительной подготовки, поэтому выполняется, как планово, так и в экстренных клинических случаях .
Техника проведения имеет выстроенный алгоритм действий
:
- Перед тем, как проверить горло, пациент обеспечивает доступ к шейному отделу, снимает одежду, украшения.
- Принимает горизонтальное положение.
- Исследуемый участок обрабатывают специальным прозрачным гелем, который предотвращает проникновения воздуха между датчиком и кожными покровами.
- Путем скольжения ультразвукового датчика на мониторе отображается состояние внутренних органов и тканей более или менее интенсивной окраски. Общая продолжительность процедуры варьируется в пределах 15-20 минут
. - Данные исследования протоколируются, выдаются на руки пациенту.
Диагностическое мероприятие не имеет противопоказаний к проведению, за исключением открытого раневого места . Тогда ультразвуковое сканирование переносят до полной регенерации тканей.
Что показывает УЗИ шейного отдела?
- размер, акустическую плотность органов;
- специфику регионарных лимфатических узлов;
- состояние окружающей клетчатки;
- локализацию воспалительного процесса;
- дополнительные образования;
- изменение размеров железы;
- месторасположение инородных субстанций.
Особое внимание уделяют гипоэхогенным участкам, которые описывают структуру с меньшей плотностью в сравнении с параметрами здоровых органов. На экране они визуализируются в виде затемненных, практически черных зон (гиперэхогенные зоны светлые, белые).
Их появление чаще сопряжено с ростом злокачественных образований. Трудности для диагностики вызывает бессимптомное течение начальной стадии болезни, поэтому пациенты могут не подозревать о развитии ракового процесса. Ультразвуковое обследование горла и гортани не предоставляет достоверной информации о генезе опухолевидного образования, зато позволяет определить его на ранней стадии .
Для справки!
Своевременная диагностика онкологии горла (гортани) увеличивает вероятность благоприятного исхода, позволяет продлить жизнь на 5 лет и более в 75-90% клинических случаев.
Данные ультразвукового сканирования изучаются узкопрофильными специалистами (отоларингологом, эндокринологом, онкологом). В ряде клинических случаев требуется дифференциальный подход визуализации патологического процесса с гистологическим исследованием биоптатов.
Где сделать и сколько стоит?
Диагностику гортанно-глоточного комплекса выполняют в муниципальных медицинских учреждениях, частных клиниках. Место проведения (город), уровень и престиж клиники формируют ценовой диапазон. Средняя цена процедуры — 500 рублей.
Совет!
Предпочтение лучше отдавать лечебным учреждениям с современным оборудованием, квалифицированными специалистами, которые систематически повышают квалификацию. При выборе клиники можно руководствоваться отзывами пациентов, советом доктора.
Как диагностировать рак горла?
- Сделать ларингоскопию, осмотр гортани специальным зеркалом, ларингоскопом. Ларингоскопия поможет обнаружить опухоль. Также осмотреть полость горла и носовые складки. Ларингоскоп — это такая трубка, у которой один конец оснащен видеокамерой. К тому же с помощью ларингоскопии совершается забор тканей для биопсии.
- Биопсия позволяет определить рак горла, более точно поставить диагноз. За счет биопсии можно не только выявить рак, но и его гистологический тип. С помощью этих сведений, возможно, эффективно лечить заболевание.
- Существуют еще некоторые методы диагностики рака горла, методы визуализации. Это такие как, ультразвуковое исследование (УЗИ), компьютерная томография (КТ), магнитно-резонансная томография (МРТ), позитронно-эмиссионная томография (ПЭТ).
- При имеющихся нескольких признаков необходима прямая ларингоскопия, с применением специальных приборов (ларингоскоп), возможно непрямая ларингоскопия. Вместе с рентгенографией она является ведущей в выявлении рака гортани.
- Стробоскопия, является дополнительным исследованием.
- Очень распространён рентгенографический способ диагностики, поскольку гортань относится к полым органам со своими отличительными свойствами, чётко просматривается на снимках без специального контрастирования.
- Рентген горла — самый доступный и эффективный способ выявления рака, при этом, достаточно информативный. С его помощью можно получить полную картину состояния гортани и окружающих её тканей. Рентгенография грудной клетки даёт оценку степени распространённости процесса новообразования, а с помощью компьютерной томографии, возможно, получить детальную информацию о нём.
- В обследовании подскладочного участка используют метод прямой фиброларингоскопии.
- Клинический анализ крови и кровь на онкомаркеры являются неотъемлемым в диагностике онкозаболевания.
Читайте здесь: Виды заболевания кожного покрова губ
Ларингоскопия горла
Показания к эндоскопии гортани
Показаниями к проведению эндоскопического исследования гортани являются разнообразные ЛОР-заболевания, которые отражаются на функционировании этой части организма:
- при обструктивных процессах в верхних дыхательных путях;
- чтобы осмотреть слизистую носа и глотки при подозрении на полипоз горла и гортани, голосовых связок и т.д.;
- при цианозе губ и затрудненном дыхании, не связанных с серьезными легочными патологиями и заболеваниями сердечно сосудистой системы;
- при воспалительных процессах (ларингит, в том числе подскладочный);
- когда болит горло и не удается выявить причину симптома;
- при парезе голосовых связок и дисфонии;
- при прогрессирующем и врожденном стридоре.
Эндоскопия также проводится у больных с диагностированным хроническим тонзиллитом, гайморитом для уточнения клинической картины, для выявления причин постоянной заложенности носа, от которой не помогают сосудосуживающие капли. Метод используется для диагностики и лечения полипов на голосовых связках и папиллом в глотке.
Важно! Эндоскопия применяется в ЛОР практике для удаления инородных предметов из горла, которые были проглочены или попали туда случайно.
Что показывает МРТ гортани?
МРТ гортани и горла позволяет обнаружить возникшие патологии верхних дыхательных путей. Это исследование служит для выявления злокачественных опухолей и считается одним из самых точных. Принцип его работы основан на улавливании колебаний молекул в создаваемом магнитном поле и последующей обработке полученных данных специальной программой. В итоге получается снимок, позволяющий обнаружить патологии любых тканей. С помощью магнитно-резонансной томографии горла преимущественно диагностируются такие болезни, как:
- травмы шеи и их последствия;
- патологии щитовидной железы и голосовых связок;
- флегмоны мягких тканей шейной области;
- воспаления лимфатических узлов;
- врожденные кисты мягких тканей.
Отек гортани не является самостоятельным заболеванием, но это симптом, который указывает на различные отклонения, произошедшие в организме. Отек гортани может быть связан с травмой, инфекцией, аллергическими реакциями или опухолью.
Кроме того, МРТ гортани назначается при наличии следующих симптомов:
- затрудненное дыхание или глотание;
- приступы удушья;
- боль и жжение в горле;
- постоянная (или периодически возникающая) осиплость голоса;
- Асимметрия в шее, бессимптомные припухлости.
Также МРТ горла позволяет легко определить наличие в гортани инородных тел, не содержащих металл. На полученном снимке отображаются все ткани, в отличие от других аппаратных исследований. Кроме этого, магнитно-резонансная томография полностью безопасна, что отличает ее от, например, рентгенографии.
Одним из показаний к назначению магнитно-резонансной томографии горла является подозрение на новообразование или необходимость оценки результативности проводимой противоопухолевой терапии.
Назначить проведение МРТ горла могут многие специалисты, в том числе: отоларинголог, хирург, невролог, онколог.
Как выполняется процедура
Проведение эндоскопии горла и гортани не требует госпитализации. Процедура проходит в амбулаторных условиях в специально оборудованном кабинете. Пациента укладывают на спину или усаживают на стул. Перед началом исследования используют спрей с анестетиком, чтобы снизить чувствительность корня языка и горла. Это поможет избежать кашля и рвотных позывов в ходе исследований.
Устройство с гибкими трубками вводят через носовой проход, а эндоскоп с прямым наконечником — через ротовую полость. Медленно продвигая устройство, врач фиксирует изменения на слизистых оболочках глотки и гортани, осматривает голосовые связки. Для более качественного и детального осмотра специалист просит пациента издавать звуки (фонировать). При необходимости врач совершает забор биоматериала: отщипывает участок слизистой или новообразования.
Несколько иначе проходит ригидная эндоскопия гортани. Ее проводят при подозрении на злокачественные опухоли. Проводят ее в условиях стационара в операционной жестким эндоскопом, пациента погружают в медикаментозный сон (общий наркоз). Перед началом процедуры пациента укладывают на спину, голову запрокидывают назад. Эндоскопию выполняют под контролем группы медработников. В ходе процедуры осматривают новообразование, берут ткани для дальнейшего исследования на гистологии, при необходимости проводят лазерное или ультразвуковое удаление новообразований.
После процедуры пациент переводится в общую палату или остается какое-то время в клинике под наблюдением врача. Для профилактики отека гортани в первые 2 часа к шее прикладывают холод. Принимать пищу и пить нельзя в течение 2 часов.
Важно! Сразу после вмешательства пациент может чувствовать боль в горле или тошноту. Это считается нормой и не требует дополнительных действий.
Особенности исследования для детей
Особенности проведения эндоскопии гортани детям состоят в налаживании контакта между врачом и пациентом. Специалист должен учесть психосоматику больного, его возраст и комплекцию, настрой на процедуру, чтобы подобрать максимально эффективные и безопасные анестетики и эндоскопическое устройство. Перед началом исследования врач эндоскопист подробно объясняет малышу, в чем суть исследования, какие ощущения он будет испытывать.
Детям младшего возраста обследование проводят с помощью гибкого эндоскопа, так как он более миниатюрный. Пациентам в возрасте старше 6 лет при необходимости можно использовать прямой эндоскоп. В этом случае процедуру стараются провести под общим наркозом. Малышам 1-3 лет осмотр проводят гибким эндоскопом минимального размера. Вводят его через нос.
Какое используется обезболивание
Для обследования состояния гортани в большинстве случаев достаточно местного обезболивания препаратами лидокаина в форме аэрозоля. Перед ее использованием необходимо провести тест на переносимость препарата. При непереносимости используют местные анестетики на основе дифенгидрамина в сочетании с гидрокортизоном.
Взрослым и детям старшего возраста, если самочувствие и особенности больного позволяют, можно проводить обследование без местной анестезии. Обычно это происходит при использовании тонких угловых эндоскопов, а также при повышенном болевом пороге и отсутствии выраженных рвотных рефлексов.
Важно! Под общим наркозом процедура проводится только при необходимости провести лечение или взять кусочек слизистой для гистологии, так как эти манипуляции довольно продолжительны и вызывают дискомфорт.
Инструментальные способы обследования
В настоящее время широко используется непрямая ларингоскопия, фиброларингоскопия, эндоскопия с прицельной биопсией, рентгенография, компьютерная томография поражённой области, УЗИ, аспирационная пункция регионарных лимфатических узлов.
Непрямая ларингоскопия используется при определении нахождения и распространённости опухоли, визуальной оценки слизистой оболочки гортани и голосовой щели, обращается внимание на уровень подвижности голосовых связок.
Способом выбора при тризме для постановки диагноза рака горла считается фиброларингоскопия, с её помощью можно определить состояние фиксированного участка надгортанника и подголосового отдела. Применяя эндоскопию целесообразно провести прицельную биопсию для выявления степени злокачественности образования.
Диагностика рака горла, как и исследование любых других подозрительных на рак органов, очень сомнительна без гистологического исследования. Если вторичная биопсия не показывает онкологию, а по клинике можно диагностировать рак, применяют интраоперационную диагностику с обязательным гистологическим обследованием для подтверждения или опровержения рака.
Обнаружение метастаз в регионарных лимфоузлов даёт неутешительный прогноз, поэтому важно суметь их своевременно обнаружить. При УЗИ под подозрение попадут узлы с имеющимися гипоэхогенными участками. При нахождении таких узлов необходимо провести тонкоигольную аспирационную пункцию, взятый биологический материал подвергается гистологическому исследованию, для убедительности потребуется повторная пункция. Точность метода при положительном результате равняется 100%.
Методы выявления и проведение обследования
Из чего начинается обследование?
- осмотр пациента;
- осмотр шеи;
- пальпация (ощупывание) шейных лимфатических узлов.
Перед проведением осмотра, доктор просит пациента наклонить голову вперед, после чего начинает ощупывать шейные лимфатические узлы, а также грудинно-ключично-сосцевидную мышцу. Это помогает ему оценить состояние лимфатических узлов и сделать предварительное предположение о наличие метастаз.
Непрямая ларингоскопия
Непрямая ларингоскопия
Непрямая ларингоскопия, представляет собой осмотр гортани, который проводится непосредственно прямо в кабинете врача. Методика достаточно проста, но устаревшая, из-за того что специалист полноценно не может осмотреть гортань. В 30 – 35% случаях опухоль на ранней стадии не выявляется.
При непрямой ларингоскопии определяют:
- расположение опухоли;
- границы опухоли;
- характер роста;
- состояние слизистой оболочки гортани;
- состояние (подвижность) голосовых связок и голосовой щели.
Перед исследованием в течение некоторого времени нельзя употреблять (пить) жидкость и принимать пищу. В противном случае во время ларингоскопии может проявиться рвотный рефлекс и возникнуть рвота, а рвотные массы могут попасть в дыхательные пути. Также необходимо отметить, что перед проведением исследования рекомендовано снять зубные протезы.
Читайте здесь: Понятие о методе лечения радиоактивным йодом при раке щитовидной железы
Процесс исследования специалистом:
- врач усаживает пациента напротив себя;
- при помощи спрея, для предотвращения рвоты проводят местную анестезию;
- врач просит пациента высунуть язык и при помощи салфетки придерживает его, либо надавливает на него шпателем;
- другой рукой врач вводит в рот пациента специальное зеркальце;
- при помощи второго зеркала и лампы доктор освещает рот пациента;
- во время исследования пациента просят сказать «а-а-а» — при этом раскрываются голосовые связки, что облегчает осмотр.
Весь период исследования непрямой ларингоскопии занимает не более 5 – 6 минут. Анестетик теряет свое действие примерно через 30 минут и в течение этого времени нельзя есть и пить.
Прямая ларингоскопия
Прямая Ларингоскопия
При проведении прямой ларингоскопии в гортань вводят специальный гибкий ларингоскоп. Прямая ларингоскопия является более информативной, чем непрямая. В ходе исследования можно хорошо рассмотреть все три отдела гортани. На сегодняшний день большинство клиник придерживается именно этой методики обследования.
При прямой ларингоскопии можно взять фрагмент опухоли для биопсии, удалить папиллому. Гибкий ларингоскоп представляет собой вид трубочки.
Перед исследованием, пациенту для подавления образования слизи, назначают медикаментозные препараты. При помощи спрея, специалистом проводится местная анестезия и закапывают в нос сосудосуживающие капли, которые уменьшают отек слизистой оболочки и облегчает прохождение ларингоскопа. Ларингоскоп вводят через нос в гортань и осматривают ее. Во время прямой ларингоскопии может возникать некоторое чувство дискомфорта, а также тошнота.
Биопсия
Биопсия
Биопсия — это взятие фрагмента опухоли или лимфатического узла для изучения под микроскопом. Данное исследование позволяет довольно точно диагностировать злокачественный процесс, его вид и стадию.
Если при исследовании лимфатического узла обнаружены злокачественные клетки, то диагноз рака гортани считается точным на все 100%. Обычно биопсию берут специальным инструментом во время прямой ларингоскопии.
Онкологическое образование, удаленное во время операции, также в обязательном порядке отправляют на исследование в лабораторию. Для выявления метастазов проводят пункционную биопсию лимфатических узлов. Материал получают при помощи иглы, которая вводится в лимфоузел.
УЗИ шеи
УЗИ
Ультразвуковое исследование шеи помогает специалисту провести оценку лимфатических узлов. При помощи УЗИ, выявляются самые мелкие лимфатические узлы с метастазами, которые не определяются во время пальпации (прощупывания руками). Для проведения биопсии, доктор определяет наиболее подозрительные лимфатические узлы.
Ультразвуковое исследование шеи при раке гортани проводят при помощи обычных аппаратов предназначенных для УЗИ-диагностики. По изображению на мониторе доктор оценивает размеры и консистенцию лимфатических узлов.
Рентгенография грудной клетки
Рентгенография грудной клетки
Рентгенография грудной клетки помогает выявить метастазы опухоли в легких и внутригрудные лимфатические узлы. Рентгеновские снимки грудной клетки делают в прямой (анфас) и боковой (профиль) проекции.
Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ)
Компьютерная томография
КТ и МРТ представляют собой современные методы диагностики, при помощи которых можно получить качественное трехмерное изображение или послойные срезы органа.
При помощи КТ и МРТ можно определить:
- положение опухоли;
- ее размеры;
- распространенность;
- прорастание в соседние органы;
- метастазы в лимфатические узлы.
Эти методики позволяют получить более точную картину по сравнению с рентгенографией.
Принципы проведения КТ и МРТ похожи. Пациента укладывают в специальный аппарат, в котором он должен находиться неподвижно в течение определенного времени.
Читайте здесь: Как зарождается и развивается рак крови?
Оба исследования безопасны, так как отсутствует лучевая нагрузка на организм пациента (МРТ), либо она минимальна (КТ). Во время проведения МРТ пациент не должен иметь при себе никаких металлических предметов (наличие кардиостимулятора и других имплантатов из металла является противопоказанием к МРТ).
Электрокардиография (ЭКГ)
Электрокардиография
Прежде всего, это исследование предназначено для оценки состояния сердца при раке гортани, что входит в обязательную программу проведения диагностики.
Пациента укладывают на кушетку, специальные электроды помещают на руки, ноги и грудную клетку. Аппарат фиксирует электрические импульсы сердца в виде электрокардиографической кривой, которая может выводиться на ленту или при наличии современных приборов на монитор компьютера.
Бронхоскопия
Бронхоскопия
Эндоскопическое исследование бронхов проводится при помощи специального гибкого инструмента – эндоскопа. Это исследование проводится только по показаниям. Например, если выявлены изменения во время рентгенографии грудной клетки.
Что необходимо сделать перед подготовкой пациента к исследованию:
- по назначению врача, за некоторое время до исследования, пациенту вводят лекарственные препараты;
- необходимо снять зубные протезы, пирсинг;
- пациента усаживают или укладывают на кушетку;
- осуществляют местную анестезию: слизистые оболочки рта и носа орошают аэрозолем анестетика;
- бронхоскоп вставляют в нос (иногда в рот), продвигают в гортань, затем в трахею и бронхи;
- осматривают слизистую оболочку бронхов. При необходимости делают фото, берут биопсию.
Возможные осложнения после исследования
При соблюдении техники проведения эндоскопии и правильной реабилитации вероятность осложнений минимальна. Несколько повышенные показатели наблюдаются после удаления полипов, биопсии опухолей, обследования гортани при сильном воспалении. Также риску подвержены пациенты с анатомическими особенностями: большим языком, короткой шеей, аркообразным небом и так далее. Нарушения в виде образования отека гортани могут появиться уже в ходе процедуры. Наложение трахеостомы и прикладывание холода к шее позволяют справиться с данным осложнением.
У всех без исключения пациентов сделанное даже по правилам обследование провоцирует боль в горле слабой или средней интенсивности. Особенно остро она чувствуется при глотании, кашле, попытках говорить. В редких случаях возникает скудное кровотечение (прожилки и капельки крови видны в отхаркиваемом секрете). Все это считается нормальным, если сохраняется не дольше 2 суток. В противном случае есть вероятность развития инфекции, которая потребует специальной терапии.
2311 11.09.2019 5 мин.
Эндоскопическое исследование – это диагностическая процедура, проводимая в стационарных условиях, амбулаторно. Исследование подразумевает анализ состояния слизистой, оценку степени искривления перегородки, наличие или отсутствие образований в полости пазух. Процедура подразумевает забор биологического материала на анализ и делается только при наличии показаний. Также рекомендуем ознакомится с . А вот почему может возникать сухость в горле и носоглотке и что можно сделать с такой проблемой, подробно указано
Что может показать УЗИ?
Что показывает УЗИ? С помощью метода можно оценить состояние подкожной клетчатки, мышц, лимфатических узлов, кист и абсцессов. Также определяют состояние начальных отделов пищевода и трахеи, их искривления, сужения, наличие инородных тел. Исследование может показать состояние голосовых связок, подсвязочный и надсвязочный отделы гортани. При необходимости может быть назначено исследование щитовидной железы. При УЗИ оценивают ее размеры, структуру долей и перешейка, кровоснабжение, наличие узлов. После процедуры можно выявить следующие патологии:
- Новообразование (форму, размеры, прорастание в окружающие ткани, вовлечение лимфатических узлов).
- Инородное тело (с точной локализацией, размерами, осложнениями).
- Гнойный абсцесс.
- Последствия травм (деформации, разрывы, прободения).
Также метод позволяет проводить контроль лечения, дифференцировать патологию гортани с другими органами шеи, подобрать подходящий метод лечения. Под контролем УЗИ можно проводить пункцию кисты, биопсию опухоли. Если нужно определить кровоток в сосудах шеи, проводят допплерометрию.
Описание процедуры
Ребенку эндоскопическое исследование прописывает врач-отоларинголог, он рекомендует пройти через процедуру, при сложностях в постановки диагноза.
Исследование проходит с соблюдением нескольких правил, для того, чтобы оно состоялось необходимо:
- Объяснить малышу, зачем ему делают обследование.
- Пояснить механизм действий и манеру поведения.
Ребенок должен понимать, как стоит вести себя и, что попытки помещать врачу, приведут к тому, что длительность обследования увеличится, в момент его проведения возникнут нежелательные последствия.
Показания
Эндоскопическое исследование проводят при наличии показаний. К ним можно отнести:
- частые боли в области лобной или височной доли черепа;
- кровотечения из носовых пазух;
- выделение гнойного секрета из пазух носа;
- нарушение процесса дыхания (с одной или обоих сторон);
- невозможность дышать носом, появление храпа в ночное время (по ссылке описаны );
- снижение выраженности обоняния или полное его отсутствие;
- нарушение восприятия вкусовых ощущений;
- частые риниты неизвестной причины возникновения (по ссылке указаны ).
Процедуру проводят и в том случае, если врач по каким-то причинам не может (затрудняется) поставить диагноз больному. Если есть показания, а противопоказания к проведению эндоскопического обследования отсутствуют, ЛОР может порекомендовать проведение процедуры с целью постановки точного диагноза.
Показанием можно считать и проведение операции отоларингологического характера, процедуру могут проводить до совершения хирургических манипуляций, также и после. Это позволяет отследить эффективность лечения, а также выявить наличие или отсутствие показаний для проведения операционных манипуляций.
На видео – подробная информация о том. для чего проводят такую процедуру:
Что можно увидеть на УЗИ и какие заболевания установить?
Ультразвуковое исследование делается с помощью специального датчика. Он проводит УЗИ-волны через ткани и другие анатомические образования горла и гортани. Результаты выводятся на монитор.
С помощью обследования можно оценить структуру и величину просвета нижних отделов горла и гортани, уточнить толщину и степень однородности стенок органов, определить наличие или отсутствие узелков и атипических разрастаний. Обследуются клетчаточные пространства, расположенные поблизости, поверхностные и глубокие шейные лимфатические узлы, их размеры и количество.
По результатам обследования возможно определить острый или хронический воспалительный процесс слизистой оболочки горла, гортани и других структур, установить онкологические заболевания и провести дифференцировку опухолевидных образований в виде абсцесса, аденомы, рака, кисты и др.
С помощью УЗИ определяются следующие заболевания:
- нарушения работы щитовидной железы — гипертиреоз и др.;
- киста;
- абсцесс;
- присутствие инородного тела и место его локализации;
- опухоли, их размеры, количество, подвижность, спаянность с окружающими тканями;
- травматические повреждения;
- осложнения после хронических воспалительных процессов;
- болезни шейных лимфатических узлов (лимфаденопатия, лимфаденит и др.).
Делают ли УЗИ горла детям?
Эта процедура отличается полной безопасностью и безболезненностью, не сопровождается никакими другими неприятными ощущениями, не требует специальной подготовки к проведению диагностики. Малыши отлично переносят УЗИ горла и гортани. Это оптимальный метод обследования, позволяющий установить многие заболевания ЛОР-органов. Длительность проведения процедуры не превышает 15-20 минут.
УЗИ не имеет никаких противопоказаний к назначению. Исключение составляет наличие повреждений целостности кожных покровов в месте применения датчика. Это может значительно исказить результаты, поэтому, если есть возможность, дату исследования необходимо перенести до полного заживления эпидермиса.
Как проводится процедура?
Эндоскопическое исследование делают, соблюдая определенные правила. Все начинается с визита к врачу ЛОР практики.
При наличии показаний, он рекомендует проведение процедуру, выясняет у родителей или самого ребенка:
- Есть ли какие-то жалобы, которые косвенным или прямым образом могут указывать на наличие показаний к проведению обследования.
- Наличие аллергических реакций на лидокаин или новокаин.
Стоит отметить, что процедура может вызывать определенные ощущения, в том числе и боль, при условии, что у ребенка сужены носовые ходы. Это считается анатомической особенностью строения носоглотки. В таком случае проведение процедуры ставится под сомнение.
Как проходит обследование
- эндоскоп обрабатывают анестезирующим и антисептическим раствором;
- потом постепенно вводят его в носовую пазуху, исследуя с помощью камеры;
- полученный результат врач изучает лично и ставит маленькому пациенту диагноз.
В среднем, исследование длится от 2 до 5 минут, если его делают ребенку грудного возраста, то родители фиксируют положение малыша.
Важно, чтобы кроха не двигался, не создавал лишних помех. В противном случае, ребенок рискует получить травмы и повреждения, а процедура может быть сорвана.
Подготовка к проведению
Заключается в непосредственном общении с ребенком. Можно рассказать ему суть процедуры, схему ее проведения и алгоритм действия врача.
Если маленький пациент будет содействовать доктору, то исследование:
- Не займет много времени.
- Пройдет без последствий и осложнений.
- Позволит получить данные о состоянии слизистой обточки носа, наличии полипов и образований.
Если малыш боится боли, то стоит ему объяснить, что процедура может сопровождаться неприятными ощущениями. Но если беспокоит сильная боль, то об этом стоит оповестить доктора.
Специфической подготовки обследование не требует, не стоит отказывать ребенку в пище или питье. Поскольку применяется местный анестетик, он хорошо переносится, редко приводит к развитию нежелательных побочных эффектов. Препарат действует только на слизистую, в общий ток крови он не проникает.
Рентгенологическое исследование
Этот вид диагностики применяется для обследования больных раком гортани. Если точности обычной рентгенографии недостаточно, добавляют контрастирование.
Показания для рентгенологического исследования
Рентгенографию гортани используют для:
- определения границ опухоли;
- наблюдения в динамике.
По теме
- Онкостоматология
Воздействие курения на развитие онкологического поражения губы
- Ольга Владимировна Хазова
- 3 декабря 2020 г.
В качестве контрастного вещества применяется ниобий. Показания к рентгенографии с контрастом — это:
- опухоли вестибулярного отдела;
- определение расстояния от нижнего полюса опухоли до передней комиссуры гортани;
- диагностика опухолей подкомиссуральной области и инфильтратов фиксированного отдела надгортанника;
- исследование при выраженных воспалительных процессах в гортани, когда контуры хрящей на рентгенограмме становятся нечеткими.
Возможности метода
Рентгенография выполняется в прямой и боковой проекциях. Это дает возможность оценить состояние различных отделов гортани. Если при этом проводить функциональные пробы, например, просить пациента произносить различные звуки, можно изучить подвижность гортани.
С помощью рентгенографии выявляют нарушения подвижности и эластичности гортани, опухоли, прорастающие в хрящ или в просвет гортани, изъязвления опухолей.
Рентгенологические исследования не занимают много времени, хорошо переносятся. С их помощью можно проверить гортань на рак как в стационаре, так и в амбулаторных условиях.
Показания и противопоказания к эндоскопии горла
| Показания | Противопоказания |
Исследование проводят, если пациент страдает от:
Ощущения в горле чужеродного тела; Появления в мокроте кашля кровяных включений; Неприятных ощущений при глотании. Диагностика является обязательной для пациентов, которым диагностировали:
Воспаление гортани – ларингит; Дисфонию. Помимо этого, её проведение показано при перенесённых травмах горла. | Эндоскопия горла и гортани не проводится при следующих патологических состояниях:
Заболевания ССС; Острые воспалительные процессы гортани; Воспалительные процессы полости носа. Процедуру не проводят при травматических повреждениях шейного отдела позвоночного столба, а также женщинам в период беременности. |
О томографе
МРТ-исследование проводится на специальном аппарате − томографе. В зависимости от модели и конструкции аппараты обладают определенными характеристиками. Бывают открытые и закрытые томографы.
Для МРТ гортани, как правило, используют современную открытую конструкции, так как использование закрытого контура не оправдано для данного исследования. Аппарат представляет собой кольцо, генерирующее магнитное поле. Пациент помещается в полость кольца при помощи движущегося стола. Важно, что аппарат находится точно над зоной шеи, не оставляя у больного ощущения замкнутого пространства. Такая процедура не вызывает страха и дискомфорта, соответственно обследуемый спокойно находится необходимое для исследования время без движения, что помогает получить максимально точный диагностический результат.
Проведение эндоскопии горла и гортани
Пациенту предлагают принять положение сидя или лёжа и проводят местное обезболивание слизистых оболочек. На наконечник эндоскопа также наносят обезболивающий гель для того, чтобы процедура не вызвала неприятных ощущений.
После того, как анестезия подействовала, врач начинает вводить эндоскоп, наблюдая за изображением, которое при этом появляется на экране. Благодаря его увеличению во много раз, он имеет возможность внимательно осмотреть все анатомических структуры горла и выявить любые нарушения.
В случае, если имеются показания, процедура может сопровождаться забором образцов поражённой ткани для проведения цистологического или гистологического исследования. Могут, также, быть проведены простейшие хирургические манипуляции, направленные на удаление полипа или остановку кровотечения.
Эндоскопия горла и гортани детям
Эффективность эндоскопии горла и гортани у маленьких пациентов зависит от того, насколько спокойно они себя ведут. Для того, чтобы процедура заняла минимум времени и была максимально точной, родителям необходимо подготовить ребёнка к её проведению, пояснив для чего она нужна.
Диагносты клиник «Доктор рядом» также рассказывают ребёнку, как проводится исследование и что во время его проведения нужно быть спокойным и не мешать врачу, чтобы избежать неприятных последствий.
Кому и когда назначается
Показания, которые служат поводом для проведения УЗИ шеи, включая осмотр горла и гортани, приведены в таблице.
| Группа показаний | Возможные симптомы и клинические данные |
| Жалобы больного |
|
| Данные осмотра |
|
| Анамнез жизни |
|
По сути осмотр гортани и горла, проведенный при помощи УЗИ, показывает ориентировочную информацию, на основании которой строится дальнейший диагностический поиск. Это значит, что данное исследование в виду своей безопасности и быстроты проведения в сочетании с относительно низкой стоимостью, может проводится пациентам всех возрастов при наличии любых жалоб и патологических процессов со стороны горла и гортани.
Важно помнить! УЗИ шеи, в ходе которого проводится оценка горла и гортани относится к группе скрининговых методов по раннему выявлению злокачественных опухолей данной локализации. Подобная диагностика хоть и не дает 100%-й информации о природе опухолевидного образования, но способна выявить его на ранней стадии!
Что показывает эндоскопия горла и гортани?
Данный метод диагностики позволяет выявить и подтвердить целый ряд патологических состояний горла и гортани, а именно:
- Новообразования добро- или злокачественной природы;
- Ларингита;
- Гнойных процессов – абсцессов;
- Врождённых и приобретённых заболеваний голосовых связок.
Благодаря ей можно выявить ожоги разной природы и оценить степень поражения, а также обнаружить чужеродные тела, попавшие в гортань во время потребления пищи или по неосторожности.
Методы обнаружения онкологии в горле
При первых проявлениях недомогания важно обратиться к отоларингологу. Врач проведет опрос и первичный осмотр. По необходимости направит на общий анализ крови. Если будут обнаружены дополнительные подозрительные проявления, а показатели тестов будут неутешительными, ЛОР выдаст пациенту направление к онкологу, который и определить весь спектр необходимых диагностических процедур.
Осмотр и опрос больного
Первым, что делает онколог, — задает вопросы больному относительно тревожащих его симптомов, а после проводит пальпацию шеи с оценкой таких параметров:
- форма, контуры шеи;
- кожные изменения;
- подвижность гортани.
Пальпация позволяет определить локализацию и размер опухоли и предположить степень развития онкопроцесса. Основные диагностические признаки по расположению расшифрованы в таблице:
| Место | Специфические симптомы |
| Вестибулярный участок глотки | Ощущение кома |
| Постоянные боли при глотании | |
| Латеральная стенка | Боль в ухе, горле |
| Голосовые связки | Изменения в тембре голоса: осиплость, хрипота |
| Постоянное першение при попытке заговорить |
Наличие патологии сопровождается увеличением лимфоузлов, так как они первые поддаются метастазированию.
Обязательно прощупываются лимфоузлы, так как они первыми подвергаются метастазированию, прослушивается голос и дыхание, потому что нужно определить степень стенозирования (сужения) гортани растущей опухолью. Для постановки конечного диагноза необходимо проведения более тщательного анализа.
Ларингоскопия
Различают такие техники проведения:
- Непрямая.
- Прямая: классическая;
- ретроградная;
- микроларингоскопия.
Первая процедура обычно проводится ЛОРом без подготовки пациента. Единственным пожеланием будет отказ от пищи и питья перед процедурой во избежание рвоты. Осмотр проводится по такой схеме:
- Врач прижимает язык шпателем.
- Проводит осмотр ротовой полости и зева с зеркалом.
Диагностика рака гортани таким способом эффективна только в 30% случаев, что является минусом техники. Бóльшими возможностями отличается прямая ларингоскопия. Осмотр всех отделов гортани проводится под местной анестезией с помощью специальной гибкой трубки с волоконными светодиодами. Часто этот метод совмещается с микроларингоскопией, когда используется особый микроскоп с фокусом в 350—400 мм. Ретроградная манипуляция применяется, если есть трудности с введением трубки через рот. Тогда подвод осуществляется через носовую полость. Плюсы прямых методов:
Аппаратный осмотр горла позволяет получить данные о проявлении и сделать забор материала для исследования.
- информативность;
- безопасность;
- возможность отбора подозрительных тканей на анализ.
Подозрительными считаются такие симптомы:
- изменения качества слизистой — кровоточивость, эрозии;
- наличие бугорков и неровностей в разных местах гортани;
- утолщение голосовых связок.
Аппаратные методики
К таким техникам относятся УЗИ, рентген, КТ и МРТ. Каждый метод по-своему хорош и позволяет точно определить расположение опухоли, ее структуру, плотность и размер. Дополнительно выявляются метастазы, то есть масштабы распространения онкологического процесса по всему организму. Наиболее безопасны УЗИ и МРТ, причем томография дает возможность найти даже самые мелкие очаги вторичных опухолей.
Аппаратные методы позволяют определить, первичной или вторичной является опухоль в гортани, потому как очаг может появиться как следствие поражения раком мозга, груди, костей и хрящей.
Биопсия и анализ биоптата
Отобранные ткани отправляются на гистологический анализ, который укажет характер рака и его тип.
Достоверный результат по структуре, типу, стадии и агрессивности опухоли дает исследование отобранных кусочков подозрительных тканей горла. Отбор проводится тонкой иглой во время ларингоскопии. Биоптат отправляется в лабораторию на гистологический и цитологический анализ. На основании полученных результатов принимается решение о схеме терапии. Если поражены лимфоузлы, биопсия проводится и на этих участках, что позволяет подтвердить диагноз и определит степень тяжести процесса.
Лабораторные исследования
Пациенту назначаются анализы на общие показатели по крови и моче для выявления уровня СОЭ, лейкоцитов, эритроцитов и тромбоцитов, а также на биохимические, которые могут указать на локализацию рака, поражение печени. Обязательно проводится анализ — онкомаркеры на рак горла и гортани, принцип которого в отборе крови в течение определенного периода времени с целью обнаружения специфичных белков для рассматриваемой локализации злокачественного процесса. При опухоли в глотке обращают внимание на онкомаркеры, представленные в таблице:
| Показатель | Определяемый тип рака | Норма |
| CSS | Плоскоклеточный | 1,5 нг/мл |
| CYFRA 21—1 | Практически все виды | 2,6 нг/мл |
| CA 19—9 | Любой в органах пищеварения, горла и шеи | 37 ЕД/мл |