Синусит
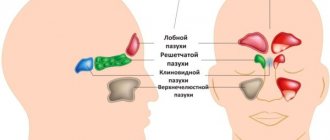
Синусит – воспаление слизистой оболочки одной или нескольких околоносовых пазух (верхнечелюстных, решетчатых, клиновидных и лобных).
Симптомы синусита
По длительности проявлений синусита различают
- острый (до 3 месяцев),
- рецидивирующий острый (от 2 до 4 случаев острого синусита за год)
- хронический (более 3 месяцев).
В воспалительный процесс чаще вовлекается верхнечелюстная пазуха (гайморит). На втором месте по частоте стоит воспаление клеток решетчатого лабиринта (этмоидит), затем лобной (фронтит) и клиновидной (сфеноидит) пазухи. Проявления заболевания зависят от возраста заболевшего.
У детей младшего возраста течение синусита чаще не сопровождается какими-либо проявлениями.
Синусит обычно проявляется заложенностью носа, слизистыми или гнойными выделениями из носа, болью в области пазухи. Нередко заболевание протекает с повышением температуры тела, явлениями интоксикации (слабость, головная боль, потеря аппетита), отеком щеки и глаз со стороны пораженной пазухи, болью в области пазух, обильными гнойными выделениями из носа. Синусит чаще развивается после вирусной инфекции, хотя может быть и период общего улучшения между вирусной инфекцией и проявлениями синусита.
Самый распространенный признак заболевания у всех детей, особенно у детей младше 10 лет – постоянные выделения из носа. Чаще они бывают гнойными, но могут быть и водянистыми. У детей младшего возраста выделения из носа чаще носят слизистый или водянистый характер. В некоторых случаях родители отмечают неприятный запах изо рта у ребенка.
Головная боль и боль в области пазух являются основными проявлениями синусита у взрослых, а у детей они наблюдаются в одной трети случаев и совсем редки у детей среднего и младшего возраста. Почти у половины детей младшего возраста острый синусит сопровождается острым отитом.
Диагностика синусита
Диагностика осуществляется лор-врачом.
«Золотым стандартом» диагностики синусита у взрослых является выделение из околоносовой пазухи при пункции большого количества бактерий.
Для диагностики синусита у детей данный метод не рекомендуется. У детей диагноз основывается на проявлениях болезни и лор-обследовании.
Из дополнительных методов исследования околоносовых пазух используются ультразвуковое исследование, рентгенография в прямой и боковой проекции, компьютерная томография, ядерно-магнитный резонанс. Информативным методом является эндоскопическое исследование околоносовых пазух.
Лечение синусита
При остром вирусном синусите не требуется назначение противомикробных препаратов, а у больных бактериальным синуситом антибиотики являются обязательной частью лечения.
Противомикробное лечение заболевания должно быть направлено на удаление возбудителя (восстановление стерильности пазухи), предупреждение развития осложнений и перехода заболевания в хроническую форму. Препаратами выбора для лечения синусита являются амоксициллин и амоксиклав, цефуроксим. Альтернативными препаратами при синусите являются кларитромицин, азитромицин и доксициклин (применяется у детей старше 8 лет).
Противомикробная терапия рецидивирующего и хронического синусита принципиально не отличается от терапии острого. Лечение должно быть комплексным, сочетаться с хирургическими методами. Обязательным является выполнение пункции околоносовой пазухи.
Детям дошкольного возраста антибиотики желательно назначать в виде суспензий или сиропов.
Длительность лечения синусита, как правило, зависит от формы и степени тяжести течения болезни. При остром синусите противомикробное лечение проводится в среднем в течение 7–10 дней, при обострении хронического синусита – до 3 недель.
В большинстве случаев при правильном назначении антимикробной терапии наблюдается значительное улучшение состояния в течение 48–72 часов.
Симптомы гайморита
Признаки гайморита достаточно специфичны, и у взрослых диагностика обычно не составляет труда. Трудность постановки диагноза у детей, особенно младшего возраста, связана с тем, что они не могут четко сформулировать жалобы, локализовать и описать боль. Выделяют две стадии гайморита:
- Начальных проявлений, когда клинически определяются незначительная заложенность носа или симптомы предшествующего простудного заболевания;
- Развернутых клинических проявлений — манифестируют все симптомы характерные для острого гайморита.
Как распознать гайморит?
Первыми признаками гайморита у взрослых часто становятся головная боль и нарушение самочувствие при длительно (больше 3 недель) сохраняющихся проявлениях ринита. Эти симптомы должны заставить задуматься о возможном развитии гайморита и обратиться к врачу. Каждая форм гайморита имеет свои особенности, но в целом клинические проявления у них общие.
Острый гайморит
Симптомы обострения гайморита обычно выражены довольно ярко и значительно нарушают самочувствие больного.
- Головная боль при гайморите локализуется за глазницей и может иррадиировать в область носа, лба, верхнюю челюсть. Интенсивность ее может быть различна, иногда это просто чувство давления или распирания. Голова при гайморите сильнее болит при наклонах, чихании, кашле, а ослабевает боль в положении лежа, когда уменьшается давление содержимого пазух на их стенки. Также отмечается болезненность при надавливании на лицевую стенку гайморовой пазухи.
- Заложенность носа отмечается при всех формах гайморита, так как связана с воспалительным отеком слизистых. Гайморит без насморка и заложенности носа не встречается. Из-за отека, особенно при двустороннем процессе развивается «ринофония» — гнусавый оттенок голоса. Нарушение носового дыхания мешает ночному сну.
- Отделяемое из носа — симптом непостоянный, но очень информативный. Какой бы характер не имели выделения, при их наличии гайморит называют экссудативным. При бактериальной инфекции отделяемое гнойное (зеленовато-желтое, густое), при вирусной инфекции, аллергических, вазомоторных гайморитах — слизистое, прозрачное. Количество выделений зависит от интенсивности воспаления и от проходимости носовых ходов. Кровь из носа при гайморите не является патогномоничным симптомом, но может появляться при повреждении сосудов слизистых.
- Температура при гайморите может достигать фебрильных цифр (выше 38С0), значительно нарушая общее состояние больного. Выраженная интоксикация проявляется вялостью, слабостью, нарушением аппетита, ознобом.
- При вовлечении в воспалительный процесс надкостницы при гайморите может отмечаться отек лица. Он локализуется в проекции гайморовой пазухи, то есть охватывает щеку и подглазничную область, в редких случаях распространяясь на верхнее веко. При выраженном воспалении возможна гиперемия отечной области.
- Так как гайморова пазуха граничит с глазницей, гайморит часто сопровождается светобоязнью, слезотечением, явлениями гнойного конъюнктивита.
- На стороне поражения снижается обоняние, особенно при длительно текущем обострении.
Хронический гайморит
При хроническом гайморите присутствуют те же симптомы, что и при остром, но они менее выражены. Часто на мысли о хроническом гайморите наводит только длительно сохраняющиеся несмотря на проводимое лечение явления ринита. Длительное течение заболевания может вызывать изменения в расположенных рядом с очагом воспаления органах и тканях, что также сопровождается характерной симптоматикой.
- Головная боль обычно неинтенсивная, скорее это чувство давления и распирания под глазницами и за глазами, усиливающееся при мигании.
- Заложенность носа при хроническом гайморите связана не только с отеком, но и с гипертрофией слизистых или образованием полипов, что часто бывает при длительно текущем воспалении. В этом случае дыхание затруднено даже во время ремиссии и не восстанавливается при использовании сосудосуживающих препаратов. Это приводит к изменению голоса и хронической гипоксии головного мозга.
- Отделяемое из носа при хроническом гайморите может быть необильным или отсутствовать полностью, характер его, как и при остром, зависит от причины заболевания.
- Если имеет место гнойный гайморит, в носу появляется неприятный запах.
- Хронический гайморит может протекать без температуры или с ее повышением до субфебрильных цифр. При этом всегда отмечается нарушение самочувствия — длительная, постоянная интоксикация не лучшим образом сказывается на состоянии больных. Вялость, утомляемость, плохой аппетит усиливаются еще и из-за гипоксии головного мозга, связанной с постоянным затруднением дыхания. Этой же причиной обусловлены и головокружения при гайморите.
- По утрам больные хроническим гайморитом отмечают пастозность лица на пораженной стороне или довольно выраженные отеки, которые постепенно проходят к вечеру.
- Распространение отека на глазницу приводит к развитию светобоязни, а при инфекционном гайморите — к хроническому конъюнктивиту.
- Длительное воспаление вызывает атрофию многих клеток слизистой, в том числе и рецепторных, поэтому прогрессивно снижается обоняние. Особенно этот симптом заметен при двустороннем гайморите.
- Из-за постоянного присутствия слизи, стекающей по задней стенке глотки, при хроническом гайморите часто отмечаются кашель, першение в горле, и осиплость голоса. Такой кашель не поддается лечению муколитиками.
Причины повышения СОЭ в крови
Почему показатель превышает норму?
Самый высокий уровень наблюдается в утренние часы. Незначительное превышение нормы СОЭ у женщин может свидетельствовать о гельминтозе, или недостатке витаминов, однако не всегда указывает на патологический процесс. Показатель 20-30 мм/ч может означать:
- наступление беременности;
- начало менструального кровотечения;
- соблюдение женщиной строгой диеты;
- состояние восстановления после операции;
- элементарную простуду или грипп.
Повышение до 30 мм/ч не считается критичным. При серьезных заболеваниях СОЭ в крови женщины повышен до 40 мм/ч, а уровень 60 мм/ч указывает на острую стадию воспалительного процесса или обострение хронически протекающего заболевания. Нередко такой показатель наблюдается при некрозе тканей в организме женщины — гангренозный аппендицит, инфаркт и т. д.
Основные причины увеличения СОЭ:
- анемия, кровотечения;
- пищевое отравление с рвотой и поносом (повышение СОЭ обусловлено потерей жидкости);
- инфекции дыхательных путей — бронхиты, пневмонии, ангины, ОРВИ;
- патология ЖКТ — гепатит, холецистит, панкреатит;
- хроническое грибковое поражение — масштабная трихофития (грибок стоп) и онихомикоз (грибковое поражение ногтей);
- инфекции мочеполовой сферы — цистит, пиелонефрит, эндометрит, аднексит;
- заболевания кожи — фурункулез, аллергические реакции;
- эндокринная патология — болезни щитовидной железы, сахарный диабет, ожирение;
- системные заболевания — ревматоидный артрит, красная волчанка;
- сосудистая патология — височный артериит, системный васкулит;
- острые заболевания, сопровождающиеся некрозом тканей, — туберкулез, инсульт, инфаркт (СОЭ повышается на 2-3 день после некроза миокарда);
- злокачественные новообразования, в том числе метастазировавшие в костный мозг (лимфома, миеломная болезнь, разные типы лейкоза).
Важно! Повышение СОЭ может быть обусловлено приемом противозачаточных средств, вит. А, и других препаратов
При этом анализ крови дает ложноположительный результат. Уровень СОЭ может не соответствовать действительности, если у женщины наблюдается анемия, проведена вакцинация от гепатита В, повышенный холестерин в крови.
Также ложноположительные показатели нередко регистрируются в пожилом возрасте, у женщин с тяжелой степенью ожирения, при почечной недостаточности. Повышение белка в плазме (С-реактивный белок, исключение — фибриноген) и СОЭ в крови также взаимосвязаны. Для получения более точных результатов анализ крови сдается повторно.
Цитология слизи из носа
Цитологическое исследование выделений из носа позволяет установить точную этиологию (причину) заболевания и назначить наиболее эффективное лечение.
- При аллергической природе определяется повышенное содержание базофилов и эозинофилов. Лечение будет направлено на выявление и устранение аллергена. Препараты выбора: гистамины.
- Острая инфекция проявляется повышенным уровнем нейтрофилов в мазке из носа. Медикаментозная терапия будет направлена главным образом на снижение интоксикации организма и уничтожение бактерий в очаге инфекции путем применения местных средств (уничтожение инфекции в очаге) и общих (борьба с воспалительным процессом организма).
- Одновременное повышение эозинофилов и нейтрофилов говорит о первичной аллергической природе с последующим присоединением бактериальной. Лечение направлено на снижение повышенной реакции на аллерген (гистамины) с одновременным приемом антибиотиков.
- Лимфоцитоз (повышение лимфоцитов) является признаком ринита – патологический процесс развивается в пределах слизистой оболочки носа.
- При вазомоторном рините определяется незначительный уровень нейтрофилов и эозинофилов. Лечение гайморита не требуется, диагноз не подтвержден.
При ранней диагностике заболевания, особенно до проявления симптомов гайморита, лечение проходит легко. Наибольшее предпочтение отдается физиотерапевтическим процедурам, средствам народной медицины на фоне антибактериальной терапии и тщательного промывания пазух.
Выявление гайморита в поздние стадии часто требует применение пункции для улучшения состояния пациента. Общее лечение включает больше методик, применяются более сильные препараты. Запущенный гайморит увеличивает риск перехода воспалительного процесса в хроническую форму и увеличивает риск осложнений.
Следует как можно раньше, при любом заболевании обращаться за квалифицированной помощью для лечения любого заболевания, простой простуды в том числе. Участковый терапевт обязательно выдаст направление на общий анализ крови. По его результатам опытный доктор может заподозрить зарождающийся гайморит. Длительное лечение на дому методами, выбранными самостоятельно, может быть малоэффективно или даже опасно – при неверной постановке диагноза.
Контроль показателя СОЭ у женщин
Несмотря на нестабильность скорости оседания эритроцитов у женщин, этот показатель вкупе с простейшими лабораторными исследованиями дает врачу представление об общем состоянии пациента. Под СОЭ понимают быстроту распада биологической жидкости на составляющие: прозрачную плазму и осадок из склеившихся между собой форменных элементов. Происходит это под действием гравитации в обычной пробирке. Эритроциты — самые весомые элементы плазмы, скорость их естественного оседания – суть реакции.
Отклонения от нормы могут происходить под влиянием чистой физиологии: диета с недопоступлением положенного количества питательных веществ, недостаток кислорода, переутомление, бессонница, пожилой возраст. В этом случае корректировка наступает быстро: прогулки на свежем воздухе, крепкий сон, нормальный рацион. Если причины иные, нужна консультация врача. Обычно эритроциты оседают медленно, ускорить реакцию может инфекция, травма, аллергия – любое состояние, способное повысить концентрацию белка в плазме (пиелонефрит, пневмония, ревматоидный артрит). Конечно, анализ происходящего в организме всегда коррелируется с лейкоцитозом и количеством эритроцитов, тромбоцитов, гемоглобина.
При проведении исследования, кроме того, ориентируются на следующие моменты:
- У женщин уровень СОЭ чуть выше мужского показателя.
- Самая высокая скорость оседания красных кровяных телец утром, натощак.
- При развитии инфекции СОЭ повышается не раньше, чем через сутки после проникновения возбудителя в организм и всегда на фоне лейкоцитоза.
- Пик скорости реакции приходится на момент выздоровления.
- Если СОЭ повышенная без видимых причин в течение длительного времени, это повод заподозрить опухоль или латентное воспаление.
Особенностью показателя является ее не 100% объективность, то есть реальная оценка состояния здоровья пациента невозможна только по этой реакции. Иногда СОЭ остается нормальной и при развитии воспаления. Достоверность результат предполагает:
- Подготовку к анализу с соблюдением определенных правил.
- Хорошее качество реагентов.
- Опытность квалифицированного лаборанта.
Сочетание этих факторов должно делать анализ максимально достоверным.
Как понизить показатели СОЭ при гайморите?
При диагностировании воспаления околоносовых пазух необходимо провести общий анализ крови. Если при рентгене, томографии и других исследования врач выявляет степень поражения и его локализацию, то наличие инфекции в пазухах носовой полости можно выявить только после анализа крови.
Клинический анализ крови позволяет определить воспаление на самых ранних фазах. Он необходим для назначения диагностических и профилактических процедур. Любой негативный процесс, который происходит в организме на данный момент, проявится на анализах. Дело в том, что специфические признаки заболевания отражаются на составе крови, что вызывает изменение уровня лейкоцитов и моноцитов. Поэтому анализ крови – это необходимая процедура во время всех воспалений в околоносовых путях.
Общий анализ крови при поражении верхнечелюстных пазух позволяет своевременно среагировать на признаки воспаления и исключить риск осложнений. Поэтому сдать кровь следует как можно раньше.
Обратите внимание, как определить гайморит по анализу крови. Показатели в анализе крови при гайморите следующим образом:
- лейкоцитоз (когда лейкоциты выше допустимой нормы 5 -9 х109л);
- увеличенный уровень СОЭ ( при норме 7-14 мм/ч, у женщин чуть выше, у мужчин до 9);
- моноцитоз (стандарт 3-11%), если показатель выше, у пациента началось воспаление слизистой.
В это же самое время следует обратить внимание на нейтрофилы:
- На начальной стадии – 1-5%.
- Палочкоядерные — 1-5%.
- Сегментоядерные 40-70%.
Если у пациента данные показатели выше допустимых, то диагностируется бактериальный гайморит.
Анализ крови при воспалении придаточных пазух дает всестороннюю оценку, поэтому ожидать хороших результатов на острой или хронической стадии не стоит.
Любое заболевание требует диагностирования состояния пациента и сдачи крови. Данный анализ необходим для выявления начала воспаления на ранних фазах. Результаты свидетельствуют о любом отклонении от нормы, что позволяет начать раннее лечение и предугадать риск осложнений.
Однако, диагностировать заболевание придаточных пазух только анализом крови нельзя. Некоторые показатели могут быть нарушены из-за простудных или вирусных воспалений. Поэтому первым делом необходимо обратить внимание на уровень и количество лейкоцитов.
Нужно осознавать тот факт, что показатели скорости оседания эритроцитов не следует понижать намеренно. Если вы выяснили причину повышения таких показателей, и это действительно гайморит, то необходимо направить все силы на лечение данного заболевания.
Когда болезнь пройдет, нормализуются и показатели СОЭ, хотя это может произойти через несколько дней после окончательного выздоровления. Не стоит пугаться этих показателей, только квалифицированный врач сможет дать объективную оценку состояния здоровья вашего малыша.
Нельзя не отметить и то, что иногда СОЭ повышается из-за плотного завтрака непосредственно перед обследованием, аллергических реакций, строгой диеты. Поэтому обращайте внимание на все факторы, которые могут спровоцировать повышение нормальных показателей, и следуйте всем рекомендациям лечащего доктора.
Гайморит у детей обязательно следует лечить, тогда и показатели СОЭ придут в норму
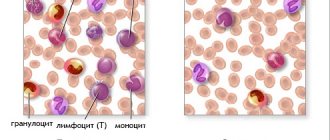
Как определить тип инфекции
Лейкоформула у детей и взрослых дает ответы на многие вопросы при заболеваниях инфекционного харатера. Но как различить вирусная или бактериальная? При взятии мазка, кровь намазывается на стеклышко. После этого врач-лаборант берет микроскоп, кладет его и смотрит, наблюдая за поведением лейкоцитов. Когда он его увидел, то по внешнему виду определяет какой это вид и записывает количество каждого типа. Делает он это до тех пор, пока не получается 100.
Основной борец с инфекциями и бактериями это сегментоядерный нейтрофил. Это самая популярная клетка в крови. Другими словами, она зрелая и готова справится со всеми чужеродными телами в организме. Если их много, то организм защищен от всех бактерий.
Однако, чтобы сегментоядерный нейтрофил стал зрелым, он должен пройти ряд превращений. Сначала он рождается в виде другого нейтрофила — палочкоядерного. И когда организм человека атаковала какая-либо болячка, то посылается информация в костный мозг для того, чтобы началась выработка молодых палочкоядерных. И если их много, то это значит, что присутствует острая бактериальная инфекция.
Для воспитания и подстраховки себя и в первую очередь своего малыша в наше время возможно пройти много обследований и диагностик. Особенно на содержание лейкоцитов в крови малыша. Ведь это очень важная информация о здоровье вашего ребенка.
Гайморит у детей: симптомы и лечение
Лечение гайморита сегодня заключается в приеме назначенных врачом препаратов. Для терапии гайморита обыкновенно используется несколько препаратов. Антимикробные средства позволяют уменьшить воспаление в пазухах носа. Антигистаминные средства уменьшают проявление многих неприятных симптомов данного заболевания.
Антибиотики следует пить курсом, который назначен квалифицированным врачом. Обычно длительность курса составляет 1 — 2 недели. Ни в коем случае нельзя лечить гайморит антибиотиками самостоятельно. Подобные препараты должен назначать врач.
Не исключено использование сосудосуживающих капель для носа. Однако такими средствами не стоит злоупотреблять. Наиболее эффективным может стать использование капель для снятия отека в носовой полости, а затем промывание придаточных пазух носа теплым солевым раствором. Есть также специальные аптечные смеси, из которых можно приготовить раствор для промывания носовой полости.
При запущенном гайморите может возникнуть необходимость в небольшом хирургическом вмешательстве. Пункция придаточных пазух носа позволяет вывести гной, что уменьшит боль и отек. Такая процедура не слишком приятна, но не представляет никакой опасности и может значительно ускорить выздоровление.
Также пункция гайморовых пазух носа может проводиться для снижения риска возникновения осложнений.
Народная медицина
Так как одним из ключевых компонентов успешного лечения бактериального гайморита является антибактериальная терапия, то при бесконтрольном приеме таких препаратов могут появиться различные проблемы со здоровьем. Слишком длительный прием антибиотиков может приводить к поражению печени и других внутренних органов человека. При этом вероятно возникновение дисбактериоза, нарушение работы желудочно-кишечного тракта, а также снижение общего иммунитета.
При проведении антибактериальной терапии обязательно необходимо придерживаться курса. Прием препаратов должен длиться именно столько, сколько посоветовал врач. Если отменить прием антибиотиков раньше срока, то существует возможность не полного уничтожения болезнетворных микроорганизмов, что чревато оставленным очагом воспаления в гайморовых пазухах. Из-за этого гайморит может вскоре вернуться или перейти в хроническую форму.
По отзывам, которые люди оставляют в интернете, можно понять, какое примерно лечение гайморита у детей проводится в настоящее время. Прежде всего, такая терапия направлена на устранение причины заболевания, и только потом на уменьшение его проявлений.
Главный акцент сделан на лечении натуральными средствами и препаратами на основе морской соли, промывании носа по Проетцу, а антибиотики и другие сильнодействующие средства используют только в крайнем случае.
Пункция гайморовой пазухи также осуществляется только при возможном развитии осложнений, когда по-другому не удается остановить гнойные процессы. Отзывы людей подтверждают тот факт, что гайморит у детей успешно лечится разными методами, поэтому следует приложить все усилия для того, чтобы ваш ребенок был абсолютно счастливым и не испытывал никаких проблем со здоровьем.
Промывание носа можно осуществлять в домашних условиях или же с помощью специалистов
Особенности лечения
- Затягивать с лечением и обращением к врачу.
- Греть пазухи яйцом или проводить согревающие процедуры.
- Закапывать в нос, особенно ребенку, сомнительные настойки и капли на основе чеснока и лука.
Как предотвратить гайморит?
Профилактика гайморита — это прежде всего поддержка на должном уровне активности иммунной системы организма, а значит, здоровый образ жизни. Регулярные физические нагрузки, полноценное питание, прием витаминов, закаливание значительно снижают риск развития синуситов. Очень важно своевременно лечить заболевания ЛОР-органов, а также санировать все очаги инфекции в организме.
Разработан ряд профилактических мероприятий в отношении гайморита, основной целью которых является стимуляция местного иммунитета и обеспечение нормального оттока слизи из гайморовых пазух. Данная профилактика гайморита может проводиться в домашних условиях и не требует специальной подготовки.
- Промывание носа способствует очищению слизистых от потенциальных факторов воспаления и благоприятно воздействует на их состояние. Рекомендуется использовать физиологический солевой раствор, который можно приготовить самостоятельно или купить в аптеке, в том числе в виде специальных спреев.
- Массаж пазух носа улучшает их кровоснабжение, то есть повышает местный иммунитет и способствует отхождению слизи. При массаже можно использовать горчичное масло.
- Дыхательная гимнастика улучшает воздухообмен в пазухах. При одном закрытом носовом ходе через другой делается глубокий вдох, а выдох через рот. Необходимо выполнять по 8 вдохов и выдохов через каждый носовой ход не менее 6 раз в день.
При подтвержденном нарушении иммунитета могут быть рекомендованы иммуномодуляторы, повышающие сопротивляемость организма инфекциям.
Что такое общий анализ крови
ОАК позволяет оценить количественные показатели клеток крови (эритроцитов, лейкоцитов, тромбоцитов), а также определить лейкоцитарную формулу – показатель процентного соотношения различных типов лейкоцитов по отношению к общему числу лейкоцитов в крови. Развернутый анализ крови также позволяет измерить скорость оседания эритроцитов – показатель, отображающий соотношение белковых компонентов плазмы, который является неспецифической лабораторной характеристикой.
Показания для назначения
Развернутый анализ крови входит в перечень необходимых исследований при большинстве заболеваний. Его назначение необходимо также для оценки состояния здоровья и функционирования жизненно важных органов у людей, отказывающихся от ежегодной диспансеризации или редко обращающихся в медицинские учреждения за профилактической помощью.
- Исследование количественных показателей компонентов крови также необходимо при следующих заболеваниях:
- патологии сердца и сосудов;
- инфекционно-воспалительные процессы в органах дыхания, мочеполовой системы, желудочно-кишечного тракта;
- травмы и разрывы внутренних органов;
- хронические аллергические реакции;
- глистные инвазии и гельминтозы;
- болезни пищеварительной и гепатобилиарной системы (цирроз, холецистит, холелитиаз, дискинезия желчевыводящих протоков, гастрит и т.д.);
- патологии костно-мышечного аппарата (в составе вспомогательного диагностического комплекса).
Как проводится
Для развернутого клинического исследования крови может использоваться как капиллярная, так и венозная кровь. «Золотым стандартом» в большинстве медицинских учреждений считается забор капиллярного биоматериала, то есть, кровь почти во всех больницах берется из пальца. Забор производится при помощи одноразовых стерильных игл и двусторонних вакуумных пробирок.
Перед проведением анализа пациент должен убедиться, что медсестра или другой медицинский работник, выполняющий забор материала, надели чистые одноразовые перчатки и достали иглу из одноразовой упаковки (все упаковки должны вскрываться строго в присутствии пациента)
Важно помнить, что кабинеты сдачи анализов являются источниками повышенного риска инфицирования сифилисом, гепатитом и другими инфекционными заболеваниями, которые передаются во время контакта с кровью зараженного человека
Забор крови производится на пустой желудок в течение 2-4 часов после пробуждения. Желательно с утра ничего не есть и не пить. При сильной жажде можно смочить губы или прополоскать рот водой. Если пить хочется очень сильно, допускается употребление небольшого количества чистой воды (не более 50-100 мл). Запрещено курить, жевать жевательную резинку, полоскать рот ополаскивателями и пить любые напитки кроме воды за 2-3 часа до посещения процедурного кабинета.
Анализ крови — вирусная или бактериальная инфекция
При гайморите анализ крови помогает установить, что в организме есть воспалительный процесс. Иногда с помощью данного способа диагностики можно установить, какого рода инфекция явилась причиной развития воспаления гайморовых пазух.
Общий анализ крови может выявить признаки, свидетельствующие о наличии микроорганизмов, вызывающих это заболевание, еще до появления характерных для него симптомов, например, головной боли.
Наиболее часто анализ крови используется для того, чтобы узнать о наличии или об отсутствии воспалительных процессов в организме больного. Такую информацию можно получить, проведя исследование белых кровяных телец или лейкоцитов. При увеличении количества лейкоцитов в крови выше нормы можно с большой степенью уверенности говорить о присутствии воспалительного процесса в организме.
Также на возникновение воспаления и проникновение инфекции в организм может указывать повышенный показатель скорости оседания эритроцитов. СОЭ при гайморите повышена за счет воспалительного процесса в придаточных пазухах носа.
Кровь для исследования могут брать из безымянного пальца левой руки. Сдавать общий анализ крови рекомендуется натощак.
Бактерии – это в подавляющем большинстве одноклеточные микроорганизмы с неоформленным ядром. То есть это настоящие клетки, которые имеют собственный обмен веществ и размножаются делением. По форме клеток бактерии могут иметь круглую форму – называются кокки (стафилококк, стрептококк, пневмококк, менингококк и т.д.), могут быть палочковидными (кишечная палочка, коклюшная, дизентерийная и т.д.), реже встречаются и другие формы бактерий.
В отличие от бактерий, вирусы являются паразитами, которые не способны размножаться вне клетки. Они проникают в клетку и заставляют ее производить копии вируса. При заражении в клетке активируются специальные механизмы защиты от вирусов. Зараженные клетки начинают производить интерферон, который вступает в контакт с соседними здоровыми клетками и переводит их в противовирусное состояние, а также стимулирует иммунную систему для борьбы с вирусами.
Некоторые вирусы могут находиться в организм человека на протяжении всей жизни. Они переходят в латентное состояние и активируются лишь при определённых условиях. К таким вирусам относятся герпесвирусы, папилломавирусы и ВИЧ. В латентном состоянии вирус не может быть уничтожен ни иммунной системой, ни лекарственными препаратами.
ОРВИ – вирусные заболевания верхних дыхательных путей, передающиеся воздушно-капельным путем. Респираторные вирусные инфекции являются самым распространенным инфекционным заболеванием.
Все ОРВИ характеризуются очень коротким инкубационным периодом – от 1 до 5 дней. Это то время, за которое попавший в организм вирус успевает размножиться до того количества, когда начинают проявляться первые симптомы заболевания.
зачастую подозреваешь гайморит, направляешь на анализ крови
Даже конвенциональный снимок,для диагностики-НЕ НАЗНАЧАЕТСЯ.
Диагноз КЛИНИКО-рентгенологический.
Вот ссылки для педиатров
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Большое спасибо за ссылки.
Необходимо знать свою норму, чтобы правильно определить возможное повышение ее скорости, из-за появления в организме воспалительных реакций.
Общий анализ крови
Диагностика тонзиллита заключается в осуществлении лабораторных и инструментальных методов. Поэтому нередко встает вопрос о том, какие анализы сдают при ангине.
При любом типе патологии в обязательном порядке производится забор крови на клинический анализ.
Если анализы при тонзиллите сдает ребенок, то стоит учитывать то, что некоторые значения будут отличаться от взрослых. Поэтому поставить диагноз по бланкам может только опытный врач.
Особое внимание уделяется СОЭ, уровню лимфоцитов и лейкоцитов. Анализ крови показывает количество моноцитов
Хотя это значение определяется крайне редко. Если их процент будет значительно выше нормы и при этом будут наблюдаться признаки ангины, то возможно причина кроется в инфекционном мононуклеозе.
Если говорить о скорости оседании эритроцитов, то это неспецифический показатель. Благодаря ему можно судить о проявлении воспалительного процесса.
При бактериальном поражении численность лейкоцитов резко повышается. Такое явление наблюдается в результате увеличения количества нейтрофилов. При вирусном заболевании число лейкоцитов не изменяется. Характерным признаком считается увеличение лимфоцитов больше 40%.
Для подтверждения ангины в качестве диагностических мероприятий могут быть рекомендованы следующие анализы:
- АСЛО. Данный метод подразумевает выявление титров антител к антистрептолизину. Применяется для выявления стрептококков.
- Стрептокиназ. Определяет количество антител к стрептококковой инфекции.
- С-реактивный белок. Под этим понятием понимают неспецифическое значение инфекционного процесса в организме.
- Биохимический анализ для определения мочевины и креатинина. Такой способ диагностики позволяет выявить осложнения на почки.
- Иммунограмма. Рекомендуется в том случае, когда острое течение возникает больше 3-4 раз в год.
Какие анализы сдавать, может сказать только врач в индивидуальном порядке исходя из возраста и течения болезни.
Лейкоциты при гайморите
а почему вы так считаете? я вот совсем не уверена. лично наши беды с носом начались после системных а/б и поставленного лором диагноза синусит (в котором я теперь уже тоже не уверена).
а если синуситы регулярные – пару-тройку раз в год, скажем? тоже антибиотиками? имхо, так ВООБЩЕ никогда не вылечиться.
Можно свежий ОАК размещу?
Гем 134 Эритр 4,7 Цв. пок-ль 0.85 Тромб 296.0 Лейк. 15,3 . Палочкоядерные 4 Сегментоядерные 67 эозинофилы 4 Лимфоциты 18 . Моноциты 7 Соэ 13
Темпа держится субфебрильная подозреваю, что давно инфракрасный врет безбожно, перешла на ртутный, сейчас 37,1
Завтра сдам сыну Анализ мочи, хочу еще сдать На хламидии и микоплазму, а также на Эпштейн-Барра (болела им во время беременности, лечилась в Противогерпетическом центре). Доктор говорит что если с почками все О’k, можно особо не заморачиваясь, пропить АБ.
Так м.б. на мононуклез лучше кровь сдать? или Антитела могут еще(уже) не быть?
Сегодня был педиатр, сказал – точно ЛОР область – стекает гнойное отделяемое по задней стенке, горло красное, пробка, глаза плывут, темпа 37,5. ЛОРик сегодня не смотрел , говорит, давайте еще пару дней наблюдать, сделаем в суб-воскр повторный ОАК, посмотрим лейкоциты и палочкоядерные.
Ринофарингит – это наше любимое (и сына и дочки, да и мое тоже). Вирусом Э-Б я болела во втором триместре беременности сыном (состояние которого мы сейчас обсуждаем), лечила в Противогерпетическом центре, при рождении брали пуповинную кровь – анализы были чистые, но иммуноглобулины все-же сыну прокололи еще в роддоме. Лимфоузлы у нас всегда в ассортименте представлены. Вопросы 1. не должна быть высоченная темпа как одно из проявлений мононуклеоза?? 2. Обнаружение Ат М на ВЭБ вместе с нашей клинической картиной дает полную уверенность в мононуклеозе??
3. в январе болели (теперь уже предположительно) скарлатиной – картина была смазанная краснейшее горло без налетов, темпа под 40 5 дней, сбивалась жп до 38-38,5, сыпь как манка по телу, выраженный красный носогубный треугольник, лежал пластом. АСЛО на 4 сутки – отр, а мазок из зева дал в гемолитиеский стретококк – из чего и решили, что это скарлатина и лечили Аугментином. После чего исключили все контакты и после выздоровления уехали на пол года в ближайшее Подмосковье, на воздух, так сказать. Так м.б. это он и был и остался непролеченным??
4. Чем лечится Инфекционный Мононуклеоз? а хронический – ведь такие тоже есть? Я принимала Валтрекс, кажется плюс, сложные иммуноглобулины капельно? или АБ? Кстати, сегодня педиатр услышала шумы в сердце – но они у нас также с рождения – была ложная хорда, потом года в 2 делали ЭКГ и ЭХО – все БЫЛО в норме.
Когда повышение СОЭ – не патология
Не стоит бить тревогу, если анализ крови показал повышение скорости оседания красных кровяных телец
Почему? Важно знать, что результат необходимо оценивать в динамике (сравнить с более ранними исследованиями крови) и учесть некоторые факторы, которые могут увеличить значение результатов. К тому же синдром ускоренного оседания эритроцитов может быть наследственной особенностью
СОЭ всегда повышено:
- Во время месячных кровотечений у женщин;
- При наступлении беременности (показатель может превышать норму в 2 и даже 3 раза – синдром сохраняется ещё некоторое время после родов, перед тем, как прийти в норму);
- При употреблении женщинами оральных контрацептивов (противозачаточных таблеток для приёма внутрь);
- Утром. Известны колебания значения СОЭ в течение дня (утром он выше, чем днём или в вечернее и ночное время);
- При хроническом воспалении (даже если это банальный насморк), наличии прыщей, чирей, занозы и т. д. может быть диагностирован синдром повышенного СОЭ;
- Некоторое время после завершения лечения заболевания, способного вызвать повышение показателя (нередко синдром сохраняется несколько недель или даже месяцев);
- После употребления острых и жирных блюд;
- В стрессовых ситуациях непосредственно перед сдачей анализа или накануне;
- При аллергии;
- Некоторые лекарственные препараты могут дать такую реакцию со стороны крови;
- При нехватке витаминов с пищей.
Что показывает СОЭ в анализе крови?
СОЭ реагирует на любой воспалительный процесс, разворачивающийся в организме, причем от запущенности заболевания зависит, насколько будет отклоняться от допустимого значения СОЭ.
По результатам на СОЭ можно также предположить начало или развитие онкологических заболеваний.
Если изменение показателя СОЭ не велико, это может не нести в себе подозрений на заболевание. Например, во время строгой диеты, психологических стрессов и чрезмерных физических нагрузок, СОЭ изменяется. Надо сказать, что даже если сдавать общий анализ крови не на голодный желудок, как это принято, а плотно позавтракав, величина СОЭ уже будет иметь неточный результат.
Вообще СОЭ показывает, насколько быстро клетки, находящиеся в крови, оседают на дно специально проградуированной пробирки за один час. На их движение может влиять:
- количество и размер эритроцитов;
- появление белков, реагирующих на воспаление;
- увеличение числа фибриногена;
- увеличение числа иммуноглобулинов в крови;
- повышение холестерина;
- другие причины;
Какая норма соэ в крови у взрослых
Показатель СОЭ может зависеть от возраста, пола, физиологического и психического состояния. Бывает так, что полностью здоровый человек имеет стандартное значение СОЭ, которое отличается от принятых повсеместно.
Норма для детей:
- 0-несколько дней: 1 мм/ч;
- 0-6 месяцев: 2-4 мм/ч;
- 6-12 месяцев: 4-9 мм/ч;
- 1-10 лет: 4-12 мм/ч;
- до 18 лет: 2-12 мм/ч.
Норма для женщин:
- 2-16 мм/ч;
- при беременности до 45 мм/ч;
Норма для мужчин:
1-12 мм/ч.
СОЭ выше нормы: что это значит
Зачастую именно увеличение скорости осаждения крови имеет для врача интерес. Если анализ крови показал повышенное СОЭ, значительно расходящееся с нормой, врач должен назначить дальнейшее обследование, которое поможет выяснить причину такого отклонения.
Если величина СОЭ увеличена незначительно, эту проблему может решить повторный анализ крови. Дело в том, что скорость, с которой движутся клетки крови, возрастает при увеличении температуры. И такие факторы, как повышенная температура в лаборатории, временный перегрев или охлаждение тела могут существенно повлиять на результат.
СОЭ увеличивается при:
воспалительном процессе.
Причем на СОЭ может оказать влияние как тяжелые заболевания (при воспалении легких), так и незначительная простуда (соэ при аллергии, кстати, тоже меняет свой показатель).
- при пневмонии;
- при гайморите
- инфарктах и инсультах.
Это также можно связать с воспалением, так как возникающие при инфаркте повреждения сердечной ткани вызывают воспалительный импульс в теле, который и улавливает анализ СОЭ.
опухолях.
Зачастую по анализу СОЭ можно предварительно определить, имеются ли в организме новообразования. Если результат отличается от того, сколько СОЭ должно быть у здорового человека, на 60-80 единиц и больше, но при этом заметных вирусных, инфекционных и бактериологических заболеваний нет, то вероятность обнаружения при дальнейшем обследовании опухолей очень велика.
при любом вирусном и инфекционном заболевании
так как в этом случае организм вырабатывает большое количество иммуноглобулинов, которые и замедляют движение красных кровяных телец.
при определенных состояниях у женщин
Вообще, норма показателя СОЭ у женщин больше, чем у мужчин того же возраста. Однако во время месячных СОЭ имеет тенденцию еще более увеличиваться. При беременности СОЭ и вовсе возрастает на не один десяток, и такой показатель считается нормой. Также меняется СОЭ при климаксе, перед месячными и после родов, норма в последнем случае может варьироваться в течение нескольких дней. В частности, потеря крови, а как следствие снижение уровня гемоглобина могут вызывать повышение СОЭ.
- при туберкулезе;
- при диабете;
- после операции;
Когда человек теряет какое-то существенное количество крови или переносит травму, уровень СОЭ может увеличиваться. Это связано с тем что в экстренной опасной ситуации организм немного меняет состав крови, что, конечно, отражается на скорости ее осаждения. О том, как долго восстанавливается СОЭ после болезни, судить сложно, ведь все зависит от тяжести заболевания, индивидуальных особенностей человека и нанесенного ущерба организму. В некоторых случаях восстановление может занять и несколько месяцев.
- при вич инфекции;
- при анемии;
- при циррозе печени;
- при циррозе;
Если вы получили результат своего анализа крови и переживаете за свое состояние, спросите у врача, что означает показатель соэ в общем анализе крови в вашем случае. Не стоит нагнетать себя, если результат отличается от нормы, для постановления или опровержения диагноза необходимо полностью обследовать организм.
Будьте здоровы!
Роль анализа кала на скрытую кровь
В перечень обязательных исследований, которые должен сдать пациент при подозрении на геморрой, входит анализ кала на скрытую кровь. Он представляет собой большую диагностическую ценность, поскольку позволяет определить кровотечение из геморроидальных узлов, невидимое невооруженным взглядом даже во время ректороманоскопии.
Анализ кала на скрытую кровь необходим в случае возникновения болей в области прямой кишки, жжения и зуда. На результаты анализа влияет правильность подготовки пациента, все подробности которой обязательно расскажет вам врач.
Для того чтобы правильно сдать анализ, необходимо придерживаться следующих рекомендаций:
- Несколько дней до проведения диагностики нельзя чистить зубы. Нужно исключить из ежедневного меню продукты, окрашивающие кал в красный цвет — свеклу, гранаты и др. Желательно не употреблять мясо, печень, рыбу, огурцы, фасоль, сладкий перец.
- В течение 7 дней следует воздержаться от приема неспецифических противовоспалительных средств, препаратов железа, антиагрегантов. Эти лекарства обладают способностью разжижать кровь и могут спровоцировать развитие кровотечения.
- Анализ кала на скрытую кровь нужно сдать не позже чем за 2 суток до проведения рентгеновского обследования.
- При подозрении на геморрой все рекомендованные исследования нужно пройти как можно быстрее, еще до начала лечения. Это обусловлено тем фактом, что ректальные суппозитории могут изменить химический состав фекалий и повлиять на результаты.
- Во время месячных нежелательно сдавать анализы кала на скрытую кровь, поскольку небольшая часть выделений может попасть в образец для исследования, исказив полученные показатели. Если отсутствует возможность отстрочить дату проведения диагностики, нужно воспользоваться влагалищными тампонами, чтобы исключить даже малейшую вероятность попадания менструальной крови в фекалии.
- Перед сбором анализа следует провести необходимые гигиенические процедуры, чтобы полученный материал не содержал сторонние частицы.
При подозрении на геморрой врач обязательно назначит каловый анализ, поэтому следует заранее позаботиться о наличии емкости для сбора образца. Удобнее всего приобрести в аптеке специальный одноразовый флакон, оснащенный ложечкой. При его отсутствии можно взять любую чистую баночку и обдать ее кипятком.
x
Образцы фекалий необходимо доставить в лабораторию как можно быстрее после отбора. Если стул был вечером, кал до утра нужно хранить в холодильнике, чтобы не изменились его показатели.
Как лечить гайморит
Это заболевание может привести к развитию осложнений, некоторые из которых опасны для жизни, поэтому если вы заподозрили гайморит, симптомы которого достаточно специфичны, необходима врачебная консультация.
Эффективная терапия базируется на установлении характера возбудителя и назначении соответствующих ему препаратов: противовирусных, антибактериальных или противогрибковых. Для устранения симптомов гнойного гайморита и улучшения оттока секрета из пазух в носовые ходы закапывают сосудосуживающие препараты – капли, в составе которых есть альфа-адреномиметики (нафтизин, галазолин, санорин и другие).
При их применении важно соблюдать дозировку, особенно людям с повышенным артериальным давлением. Если гайморит обусловлен аллергическим ринитом, то врач может назначить также антигистаминные препараты. В борьбе с признаками гайморита, его симптомами хорошо помогают физиотерапевтические процедуры: УВЧ, УФ-облучение, ингаляции с лекарственными средствами.
Когда консервативное лечение не приносит улучшения, развивается хронический гайморит, симптомы беспокоят долгое время, то делается пункция (прокол). Из пазухи отсасывают гнойное содержимое, ее промывают дезинфицирующим раствором и вводят лекарственные средства. Если же многократные пункции не дают положительно эффекта, и симптомы хронического гайморита не исчезают, делают радикальную хирургическую операцию.
Если вы знаете, какие симптомы при гайморите могут быть, вы сможете вовремя обратиться к врачу, начать лечение и избежать осложнений этого заболевания.
Зачем нужна копрограмма?
Анализы при геморрое обязательно включают проведение копрограммы. Это метод микроскопического и химического изучения кала, с помощью которого можно определить наличие воспалительного процесса в дистальных отделах кишечника.
Геморрой очень часто осложняется возникновением запоров. При этом в результатах исследования будут присутствовать слизь, примеси крови и даже сгустки в случае повреждения варикозных расширенных узлов. Каловые массы становятся плотными, в них присутствуют остатки непереваренной пищи и растительных волокон.
Чтобы получить достоверные результаты копрограммы, необходимо правильно подготовиться. Для этого в течение 48 часов до проведения диагностики следует придерживаться определенной диеты — исключить продукты, обладающие свойствами менять цвет каловых масс. К ним относятся свекла, морковь, помидоры и др.
Если вы принимаете антибактериальные средства, ферменты или препараты железа, следует обязательно уведомить лечащего врача. Ведь полученные результаты могут быть ошибочными, поэтому в некоторых случаях специалист посоветует временно отменить вышеуказанные лекарства на несколько дней или перенести дату исследования до окончания лечения. Женщинам желательно воздержаться от диагностики во время менструации.
Норма СОЭ зависит от пола и возраста
Пол и возраст обследуемых влияет на показатели СОЭ, принятые за норму.
- У здоровых новорожденных детей – 1-2 мм/час. Причины отклонения от нормативных показателей – ацидоз, гиперхолестеринемия, высокий гематокрит;
- у детей 1-6 месяцев – 12-17 мм/час;
- у детей дошкольного возраста – 1-8 мм/час (равна соэ взрослых мужчин);
- У мужчин – не более 1-10 мм/час;
- У женщин – 2-15 мм/час, эти значения разнятся в зависимости от уровня андрогена, с 4 месяца беременности соэ растет, доходя к родам до 55 мм/час, после родов за 3 недели приходит в норму. Причина повышения соэ – повышенный уровень объема плазмы у беременных, уровня холестерина, глобулинов.
Повышение показателей не всегда свидетельствует о патологии, причиной этого может быть:
- Употребление контрацептивов, высокомолекулярных декстранов;
- Голодание, использование диет, недостаток жидкости, приводящие к распаду тканевых белков. Аналогичным действием обладает недавний прием пищи, поэтому кровь на определение СОЭ сдают натощак.
- Повышение обмена веществ, вызванное физической нагрузкой.
Изменение СОЭ в зависимости от возраста и пола
| Возраст | Норма СОЭ (мм/час) |
| Новорожденные дети | 0-2 |
| Грудные дети до 6 мес | 12-17 |
| Дети и подростки | 2-8 |
| Женщины до 60 лет | 2-12 |
| Женщины во 2 половине беременности | 40-50 |
| Женщины старше 60 лет | До 20 |
| Мужчины до 60 лет | 1-8 |
| Мужчины старше 60 лет | До 15 |
Ускорение СОЭ происходит за счет повышения уровня глобулинов и фибриногена. Подобный сдвиг содержания белка говорит о некрозах, злокачественном преобразовании тканей, воспалениях и деструкции соединительной ткани, нарушениях иммунитета. Продолжительное повышение СОЭ свыше 40 мм/час требует проведения других гематологических исследований для определения причины патологии.
Таблица нормы СОЭ у женщин по возрасту
Показатели, встречающиеся у 95% здоровых людей, в медицине считаются нормой. Поскольку анализ крови на СОЭ — неспецифическое исследование, его показатели используют в диагностике совместно с другими анализами.
| Возраст | Норма (мм/час) |
| Девочки до 13 лет | 7-10 |
| Девочки — подростки | 15-18 |
| Женщины репродуктивного возраста | 2-15 |
| Женщины старше 50 лет | 15-20 |
Значения нормы для женщины колеблются в зависимости от перемен в ее организме.
Показания для проведения анализа крови на СОЭ у женщин:
- Анемия,
- Отсутствие аппетита,
- Боль в области шеи, плеч, головная боль,
- Боль в области органов малого таза,
- Боль в суставах,
- Беспричинное снижение веса.
Норма СОЭ у беременных женщин в зависимости от полноты
| Тип телосложения | Норма СОЭ (мм/час) в 1 половине беременности | Норма СОЭ (мм/час) во 2 половине беременности |
| Полные женщины | 18-48 | 30-70 |
| Худощавые женщины | 21-62 | 40-65 |
СОЭ у беременных зависит напрямую от уровня гемоглобина.
Норма СОЭ в крови у детей
| Возраст | Норма СОЭ (мм/час) |
| При рождении | 1-2 |
| 8 день | 4 |
| 14 день | 17 |
| Старше 2 недель | Около 20 |
| У детей дошкольного возраста | 1-8 мм/час |
Что может означать снижение СОЭ?
При сниженных показателях СОЭ отмечается снижение или отсутствие способности красных кровяных клеток к объединению и формированию эритроцитарных «столбиков».
Причины, приводящие к снижению СОЭ:
- Изменение формы эритроцитов, не позволяющее им складываться в «монетные столбики» (сфероцитоз, серповидность).
- Повышенная вязкость крови, препятствующая оседанию эритроцитов, особенно при выраженной эритремии (увеличение количества эритроцитов).
- Изменение кислотно-щелочного баланса крови в сторону снижения рН.
Заболевания и состояния, приводящие к изменению показателей крови:
- Высвобождение желчных кислот – следствие механической желтухи;
- Серповидноклеточная анемия;
- Высокий уровень билирубина;
- Недостаточный уровень фибриногена;
- Реактивный эритроцитоз;
- Хроническая недостаточность кровообращения;
У мужчин СОЭ ниже нормы заметить практически невозможно. К тому же такой показатель не имеет большого значения для диагностики. Симптомы понижения СОЭ – гипертермия, тахикардия, лихорадка. Они могут быть предвестниками инфекционного заболевания или воспалительного процесса или признаками изменения гематологических характеристик.
Сдвиг лейкоцитарной формулы
В расшифровке анализа на лейкоцитарную формулу присутствует такой термин как сдвиг лейкоформулы. Он характеризует содержание палочкоядерных и сегментоядерных в ба. Если сдвиг вправо, то палочкоядерных нейтрофилов меньше чем большей или меньшей мере, которое отражается на состоянии человекегментоядерных. Тогда состояние человека связано с нарушенной работой печени, почек или наличие мегалобластной анемии. Если же сдвиг влево, то повышаются палочкоядерные и появляются метамиелоциты, миелоциты. Тогда всплывают такие заболевания: ацидоз или инфекции острого характера. Также при физическом напряжении.
Сдвиг лейкоцитарной формулы
- эозинофилы. Для новорожденных и младенцев до 2 недель нормой является 1 — 5%, для грудничков 1 — 6%, от 1 до 2 лет этот показатель 1 — 7%, с 2 до 5 это 1 — 6%, а дальше норма остается неизменной 1 — 5%. Высокий уровень эозинофилов случается при аллергической сенсибилизации, при заболеваниях инфекционного характера, опухолевых или болезней кроветворной системы. Снижение происходит при стрессовом состоянии, гнойных инфекциях, травмах и ожогах, интоксикации.
- моноциты отвечают за распознавание инородных тел. Для новорожденных норма 3 — 12%, затем для 2 недельного малыша показатель повышается от 5 до 15%, у грудничков 4 — 10%, у детей до 2 лет 3 — 10%, а дальше показатель не изменяется. Повышение моноцитов в крови происходит при грибковых и вирусных инфекциях, ревматических заболеваниях, болезней системы кроветворения. А также возможно в период выздоровления. Понижение наблюдается в период родов, шоковых состояний, при приеме глюкокортикоидов. Также при апластической анемии или волосатоклеточного лейкоза.
- базофилы. Нормой является 0 — 0,5% для всех. Повышение базофилов наблюдается при таких болезнях: ветряная оспа, микседема, хроническая миелолейкоза. При других болезнях: болезнь Ходжкина, язвенный колит, хроническая анемия, нефроз. Понижение базофилов происходит при беременности, овуляции, воспалении легких, гипертиреозе, а также при патологиях в костном мозге.
- лимфоциты. На протяжении всей жизни этот показатель изменяется. Для новорожденных 15 — 35%, для младенцев до 2 недель 22 — 55%, у грудничков 45 — 70%, у детей до 2 лет 37 — 60%, до 5 лет 33 — 55%, до 8 лет 30 — 50%, до 15 лет этот показатель 30 — 45%, а дальше без изменений 20 — 40%. Повышение лимфоцитов говорит об ОРВИ, вирусных инфекциях, болезнях крови, отравлениях. Понижение лимфоцитов наблюдается при инфекциях острого характера и заболеваниях, милиарном туберкулезе, апластической анемии, почечной недостаточности, ВИЧ — инфекциях.