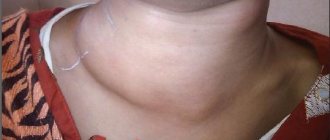
Экссудативный гайморит, что это такое: особенности заболевания у взрослых и детей
Синусит начинается с отека слизистой оболочки и воспаления тканей пазухи. Часто в этот период наблюдается снижение проницаемости кровеносных сосудов. В некоторых случаях, например, если сразу же была начата терапия заболевания, синусит завершается на первой стадии. Если этого не происходит, то есть вероятность нарушения целостности сосудистых стенок, что ведет за собой выделение жидкого секрета – экссудата.
Экссудативный гайморит: симптомы и лечение
Экссудативный гайморит относится ко второму этапу. Он характеризуется наличием выделений, которые накапливаются в пазухе, провоцируя возникновение новых симптомов. Обычно в начале экссудат носит водянистый или слизистый характер. Если не принять меры, то гайморит переходит в гнойную стадию, которая является более опасной и трудноизлечимой.
Интересно знать! Отек и воспаление зачастую развивается только с одной стороны. В редких случаях у пациентов диагностируется двусторонний экссудативный гайморит.
Следует отметить, что экссудативные формы синусита встречаются как у взрослых, так и у детей, причем последним тяжелее переносить недуг.
https://youtu.be/XEJnTSji8Ao
Почему заболевание имеет такое название?
Итак, для начала попробуем разобраться, что такое экссудативный гайморит и для каких группы населения земного шара он наиболее характерен. По сути, заболевание является одной из форм воспалительного процесса, в эпицентре которого образуется скопление жидкости, которая имеет название — экссудат. Именно отсюда, недуг и получил свое название. Характер экссудата может быть различным, начиная от состава и заканчивая цветом. Важным фактором, который оказывает влияние на характер выделений является форма воспалительного процесса. Кроме этого повлиять может то, какая бактерия стала причиной развития гнойного процесса.
Классическое развитие воспалительного процесса в организме любого человека проходит через три последовательные стадии, с которыми связаны и формы гайморита. В генезе воспалительного процесса выделяют:
- Стадию альтерации. В этот период происходит повреждение тканей, подвергшихся действию патогенных факторов, в результате которого запускается механизм воспалительной реакции с высвобождением биологически активных веществ (медиаторов);
- Экссудативную стадию. Характеризуется увеличением проницаемости сосудистой стенки, в результате чего внутрисосудистая жидкость (плазма) выходит в межклеточное пространство, вызывая отек.
- Пролиферативную стадию.Ххарактеризует ускоренным размножением клеток, увеличением их размеров, неоангиогенезом.
От того, какой процесс преобладает при воспалении: экссудация или пролиферация, и будет зависет его проявление. Повышенноен слизеобразование при гайморите как раз и обусловлено превалированием экссудативных реакций.
Разновидностей гайморита очень много, однако, при неправильном и несвоевременном лечении, можно столкнуться с таким неприятным последствием, как развитие хронической формы гайморита. Излечить ее вряд ли получится и единственное, что возможно сделать, это добиться стойкой ремиссии.
Виды и формы заболевания
По типу выделяемой жидкости различают следующие виды экссудативного гайморита:
- катаральный. Данный вариант относится к начальной стадии и является самым легким из всех. Катаральный гайморит сопровождается сильным отеком слизистой оболочки и выделением жидкого, прозрачного экссудата;
- серозный. Отделяемое становиться мутным, инфильтрируются более глубокие слои слизистой оболочки;
- гнойный. Присутствуют гнойные выделения. Слизистая оболочка полностью инфильтрирована лейкоцитами. Степень тяжести симптомов – высокая. Часто развитие гнойного синусита связано с проникновением бактерий в полость пазухи.
Экссудативный гайморит у детей чаще бывает катаральным, а у взрослых преобладают гнойные и серозные формы.
Важно! Данные виды гайморита могут быть стадиями одного процесса или возникать в виде самостоятельного недуга.
Болезнь бывает острой и хронической. Острый экссудативный гайморит длится в среднем 1 неделю (у детей – 10-15 дней), но может затянуться на месяц. Его симптомы возникают внезапно и полностью проходят через указанный период.
Диагноз хронический экссудативный гайморит ставят, если воспаление не проходит через 6 недель. Его отличительная черта – стойкое нарушение функций носа, с небольшим количеством отделяемого и периодическими обострениями симптомов, которые не отличаются от острой формы болезни.
В зависимости от того, с какой стороны лица воспалилась пазуха, различают левосторонний и правосторонний экссудативный гайморит. Существенной разницы в их лечении нет.
Причины
Чаще всего экссудативный гайморит возникает в качестве осложнения вирусной или бактериальной инфекции. Причиной развития заболевания также могут послужить патологические изменения на слизистой носовой полости и ротоглотки, а также ослабление общего иммунитета. Поэтому зачастую болезнь диагностируется на фоне следующих состояний:
- ангина, аденоидит, фарингит и другие инфекции ротоглотки;
- острый и хронический ринит бактериальной этиологии;
- заболевания зубов и дёсен (в том числе, гингивит, кариес, пульпит и периодонтит);
- аллергический насморк и повышенная восприимчивость организма к аллергенам в целом;
- искривление носовой перегородки и другие аномалии строения носовой полости;
- травмы носа и носовых пазух, попадание инородных тел;
- приём сильнодействующих лекарственных препаратов, ослабляющих защитные силы организма или подавляющих иммунитет;
- общее состояние иммунодефицита;
- вредные условия труда (работа в помещениях с пыльным и загрязнённым воздухом).
При этом вирусные инфекции служат причиной развития только острой формы гайморита, в то время как хроническое воспаление развивается уже на ослабленной бактериями слизистой.
Причины возникновения экссудативного гайморита
Синусит способен возникать по нескольким причинам. У большинства он развивается после перенесенного гриппа, ОРВИ, ринита и ЛОР-заболеваний горла. У детей синусит встречается на фоне кори, скарлатины.
Также причиной экссудативного гайморита могут стать:
- воспалительные заболевания зубов;
- аллергия;
- травмы верхней челюсти и операции в области носа;
- врожденные или приобретенные аномалии носовой полости.
Гнойную форму синусита вызывают такие бактерии, как Moraxella, гемофильная палочка, Staphylococcus и другие. В некоторых случаях при бактериоскопии обнаруживаются дрожжеподобные грибы. Бактерии и грибки попадают в нос с грязными руками, водой или просто по воздуху.
Переохлаждение и снижение реактивности организма является провокационным фактором к развитию гайморита.
Причины болезни
Гайморит в экссудативном проявлении может вызываться множеством факторов:
- Аллергенами, которые попадают в организм и провоцируют развитие отека и воспаления на слизистых покровах околоносовых пазух. Активно продуцируются выделения слизистого вида, накапливается жидкость. Это может стать основой для подключения к процессу инфекции.
- Вирусы, из числа которых провоцирующим фактором может стать грипп, риновирус, скарлатина. Недуг может развиться при поражении организма кокковыми бактериями – фарингитом, тонзиллитом, аденоидитом. В последующем часто присоединяются инфекции сложного типа — моракселла, стрептококк, стафилококк. Поэтому не удивительно, что острый гайморит вирусной или бактериальной природой быстро прогрессирует, на его фоне образуются слизь и гной.
- Слабость иммунной защиты по причине медикаментозной терапии, воздействия вредных факторов среды.
- Получение травм в области носа, искривление перегородки как результат механического действия.
- Попадание в носовую полость инородных объектов, что особенно характерно для маленьких пациентов. Но и у взрослых может накапливать пыль, сажа, а сами инородные предметы попадают в пазухи во время лечения зубов верхнего ряда.
- Воспалительные изменения в ротовой полости, например, при кариесе или воспалении десен.
Симптомы экссудативного гайморита у детей и взрослых
Клиническая картина воспаления проявляется в зависимости от типа заболевания. Обычно симптомами экссудативного гайморита являются перекрытие носового прохода с одной или двух сторон, а также выделения из носовой полости. Именно выделения являются верным признаком экссудативных форм синусита. На начальном этапе слизь является белой или прозрачной. При образовании гноя выделения становятся вязкими, меняют цвет на желтый или зеленый, появляется неприятный запах.
Кроме того, признаками экссудативного гайморита, как у взрослых, так и у детей могут быть:
- боль и неприятные ощущения в носу и в области вокруг него. Боль может иметь разную интенсивность, увеличиться при наклоне или повороте головы;
- повышенная температура тела (чаще встречается у детей);
- полная или частичная потеря обоняния;
- слабость по всему телу;
- разлитая головная боль.
Наиболее выраженная симптоматика наблюдается у больных в первые 2-3 дня. Затем наступает улучшение. Гнойная форма протекает тяжелее, с сильной болью и ухудшением общего состояния человека. Дети переносят болезнь еще сложнее, чем взрослые. Малыши могу капризничать, плакать, отказываться от груди или еды. В тяжелых случаях наблюдается сильное повышение температуры.
Признаки и симптомы
Начальной стадии характерны признаки ОРВИ. Они представлены нижеуказанными симптомами:
- выделение слизи из носа;
- апатия, разбитость;
- затрудненное дыхание;
- температура;
- боли в горле;
- головная боль.
Постепенно врачи отмечают присоединение к основным симптомам экссудативного гайморита признаков острой формы болезни:
- острые головные боли в районе висков, лба;
- давление под глазницами;
- изменение тембра голоса, проявление гнусавости;
- отечность век;
- выделения из носа (желтые, прозрачные, зеленые);
- чувство дискомфорта в районе переносицы;
- заложенность носа;
- слабость;
- бессонница;
- повышение температуры (резкое);
- потеря аппетита;
- кашель, спровоцированный стекающей внутрь глотки слизью.
Гнойная стадия заболевания характеризуется следующими признаками:
- озноб;
- высокая температура;
- признаки интоксикации;
- упадок сил.
Хроническая стадия патологии считается самой опасной, вылечить ее очень сложно. Эта стадия болезни характеризуется следующими симптомами:
- постоянный насморк. Вылечить его практически невозможно. Даже использование сосудосуживающих медикаментов не дает никакого результата;
- заложенность носа. Возникает это состояние случайно, оно может поражать одну из сторон носа, что зависит от типа гайморита (левосторонний, правосторонний). Иногда хроническое воспаление бывает двухсторонним. Больной дышит лишь ртом, не ощущает никаких запахов;
- кашель, вызванный слизью, стекающей по стенке глотки;
- боли в глазах. Появляется припухлость области под глазницами. Больному больно моргать, отекают веки, может возникать конъюнктивит.
Симптомы гайморита
Диагностика заболевания
На первом приеме врач осмотрит больного, проведет риноскопию носа и при необходимости возьмет анализы слизи или гноя. Также нужно будет сдать анализ крови. Для подтверждения диагноза иногда назначают рентгенологическое обследование. По рентгеновским снимкам врач идентифицирует локализацию воспаления и количество слизистой секреции в полости носа.
Прокол верхнечелюстной пазухи не является обязательным для диагностики экссудативного гайморита. Это заболевание в большинстве случаев подтверждается типичными признаками, а прокол и пункция могут понадобиться, например, пациентам с затянувшимся гайморитом и плохим ответом на терапию. Для диагностики хронического или осложненного синусита применяют назальную эндоскопию, которая позволяет осмотреть нос изнутри, а также компьютерную томографию.
Диагностика
Перед тем как назначить эффективное лечение, врач должен выявить причину болезни и стадию ее развития. Для этого необходимо провести ряд диагностических процедур.
- Первичный осмотр. При обращении к врачу-отоларингологу проводится осмотр пациента. При этом доктор собирает данные о течении и возможных причинах заболевания на основе жалоб пациента.
- Рентген. Такое исследование позволяет получить информацию о наличии воспалительного процесса, отечности слизистой, аденоидов в носу у детей и других изменениях. Чаще всего такой аппаратной диагностики становится достаточно для постановки диагноза и назначения курса терапии.
- Компьютерная томография. По результатам данного обследования врач получает трехмерное изображение носовой полости и пазух носа пациента. Преимущество компьютерной томографии заключается в том, что она не требует предварительной подготовки и позволяет выявлять болезнь даже на начальной стадии.
- Эндоскопия. В ходе проведения этой процедуры врач применяет медицинский прибор эндоскоп. Длинная гибкая трубка, оснащенная мини-камерой, вводится в полость носа. Картинка передается на монитор. Таким образом легко диагностировать патологии строения, так как выглядят аденоиды и полипы как новообразования.
- Магнитно-резонансная томография. Такая диагностика рекомендуется только в тех случаях, когда предыдущие способы не помогли поставить диагноз пациенту.
Как и чем лечить экссудативный гайморит у взрослых и детей?
Острый верхнечелюстной синусит катаральной и серозной формы имеет тенденцию к саморазрешению. В ходе терапии используют средства, уменьшающие проявления болезни, а именно отек и воспаление, которые провоцируют обильное выделение экссудата и его застой.
Для лечения экссудативного гайморита пациенту назначают следующие лекарства:
| ВИД ЛЕКАРСТВА | ДЕЙСТВИЕ | ПРЕПАРАТЫ ДЛЯ ВЗРОСЛЫХ | ПРЕПАРАТЫ ДЛЯ ДЕТЕЙ |
| Антигистаминные препараты | Снимают симптомы аллергии | Супрастин, Зиртек | |
| Противовоспалительные спреи | Устраняют воспалительные реакции | ||
| Сосудосуживающие капли | Уменьшают отек слизистой оболочки | Називин, Нафазолин, Отривин, ДляНос | |
| Муколитики | Разжижают мокроту | Ринофлуимуцил, Синуфорте | |
| Антисептические спреи на основе соленой воды | Очищают и убивают микробы | Аквамарис, Аквалор, Долфин |
Эти препараты снимают отек слизистой оболочки носа, из-за чего снижается производство экссудата, а отток накопленной жидкости улучшается. Таким образом, синусы понемногу очищаются, болезнь проходит.
Если для лечения экссудативного гайморита катаральной и серозной формы достаточно будет перечисленных средств, то гнойное воспаление устраняется только антибиотиками, и даже может потребоваться хирургическое вмешательство.
Как детям, так и взрослым в первую очередь прописывают антибиотики пенициллинового ряда – Аугментин, Азитрокс, Амоксициллин. Если состояние пациента тяжелое или первый препарат не помогает, то врач заменит его на другой. Более широкий спектр действия имеют макролиды и цефалоспорины, такие как Азитрол, Сумамед, Зиннат, Цетил.
Если воспаление затянулось и гной не удается вывести из пазух обычным путем, пациенту назначают прокол верхнечелюстной пазухи. Врач делает небольшое отверстие в стенке пазухи при помощи шприца, удаляет всю жидкость, а затем – промывает пазуху антисептиком, противовоспалительным или антибактериальным средством. После первого прокола в проделанное отверстие в стенке пазухи устанавливают катетер, чтобы проводить следующие процедуры откачивания гноя и промывания пазухи.
Важно знать! Прокол делают при экссудативном гайморите у взрослых и детей от 3 лет.
После операции важно минимизировать риск рецидива и осложнений. Для этого нужно использовать противоаллергические препараты и противовоспалительные назальные спреи. Как альтернатива проколу, больному могут произвести откачку гноя при помощи ямик-катетера, но такая процедура не всегда дает результат в лечении экссудативного гайморита.
Лечение
Лечение экссудативного гайморита и тактика действий выбирается в зависимости от формы заболевания. И чем запущеннее болезнь, тем сложнее подобрать терапию. Если при катаральном гайморите достаточно будет минимального медикаментозного воздействия, то гнойная форма заболевания нередко требует и хирургического вмешательства.
Лёгкая форма
Основу лечения катаральной формы заболевания составляют сосудосуживающие препараты и противоаллергические средства. Основная цель медикаментозной терапии – нормализовать отток серозной жидкости из пазухи и уменьшить выработку слизистого секрета. И добиться этого эффекта можно, только сняв отёк со слизистой оболочки. Для этого могут быть использованы такие лекарственные средства:
- противоаллергические препараты для перорального приёма – Зодак, Зилола, Цетрин, Алерзин;
- сосудосуживающие (противоотёчные) средства для орошения слизистой носа – Оксиметазолин, Ринонорм, Для Нос, Називин, Санорин;
- изотонические растворы соли для промываний – Но-Соль, Авамис, Квикс;
- средства для разжижения густой слизи – Синуфорте, Неонокс;
- препараты для снижения выработки слизи – Ипратропия бромид, Отривин.
При подозрении на бактериальную инфекцию больному назначаются антибактериальные препараты. На сегодняшний день в лечении гайморита применяются преимущественно антибиотики пенициллинового ряда (Флемоклав, Амоксил, Аугментин). В качестве альтернативы при непереносимости пенициллинов возможно назначение препаратов группы макролидов (Эритромицин, Азитромицин). При тяжёлой форме гайморита назначаются цефалоспорины последнего поколения (к примеру, Цефтриаксон – порошок для внутримышечных инъекций).
В качестве вспомогательной терапии могут использоваться препараты следующих групп:
- нестероидные противовоспалительные средства (НПВС) – Нурофен, Ибупрофен, Панадол;
- противовирусные препараты – Циклоферон, Эргоферон, Виферон;
- антисептические и антибактериальные средства для местного применения – Мирамистин, Протаргол, Биопарокс;
- глюкокортикостероиды для назального применения – Авамис, Назонекс.
При выборе того или иного препарата обязательно учитывается наличие показаний. Если нет температуры, а состояние пациента в целом удовлетворительно, нельзя пить НПВС только потому, что кто-то посоветовал. То же самое касается антибиотиков и гормонов.
Повысить эффективность медикаментозного лечения и ускорить процесс выздоровления помогут физиотерапевтические процедуры. Среди них лечение лазером, магнитотерапия, УВЧ и промывания «Кукушка». Особое внимание стоит уделить последней процедуре, которая позволяет вымыть из носовых пазух скопившийся экссудат, а вместе с ним и патогенные микроорганизмы, поддерживающие хронический воспалительный процесс.
Гнойная форма
Основу лечения гнойного экссудативного гайморита составляют антибактериальные средства широкого спектра действия. Препаратами первого выбора становятся пенициллиновые антибиотики, например, Флемоксин или Амоксициллин. Но по возможности следует начинать с препаратов с клавулановой кислотой, устойчивых к воздействию патогенной микрофлоры (Амоксиклав, Флемоклав и другие). В дополнении к антибиотикам назначаются препараты с сосудосуживающим и антигистаминным действием.
Чтобы облегчить отток вязкого гнойного экссудата, пациенту показано хирургическое вмешательство – пункция. Процедура подразумевает прокол пазухи носа с последующей установкой катетера. Хирургический дренаж позволяет не только усилить отток гнойного содержимого, но и даёт возможность вводить лекарственные препараты непосредственно в очаг воспаления.
В большинстве случаев гайморит хорошо поддаётся комплексному лечению. При низкой эффективности антибактериальной терапии необходимо провести дополнительное обследование для установления истинной причины заболевания, так как схожую клиническую картину могут давать полипы или кистозные новообразования в пазухах носа.
ФИЗ процедуры в лечении гайморита
Для дополнительного противовоспалительного эффекта на начальной стадии применяют физиотерапевтические процедуры – УВЧ, СВЧ, УФО, ультразвуковая терапия, электрофорез и лазерное лечение.
- УВЧ. В данной методике применяют высокочастотное электромагнитное поле, под действием которого расширяются сосуды и увеличивается их проницаемость. Тем самым уменьшается воспаление и отек.
- УФО и СВЧ. Ультрафиолетовое или электромагнитное облучение прогревает ткани синусов до 6 см в глубину, стимулируя улучшение кровообращения и лимфообращения. После проведения процедуры уменьшается отек и количество слизистых выделений, подавляется жизнедеятельность микробов.
- Электрофорез. На прокладки электродов наносят лекарственное средство и оно под действием электрического тока разделяется на ионы, проникая сквозь кожу или слизистые оболочки. Таким образом получается добиться выраженного местного терапевтического эффекта. Электрофорез широко применяют в лечении ЛОР-заболеваний.
- УЗТ. Аппарат УЗТ преобразует электричество и производит импульсные ультразвуковые волны, которые оказывают физическое воздействие на ткани и мышечные волокна. Это выражается в виде микромассажа тканей (клеточный массаж), который улучшает диффузию жидкостей через клеточные мембраны и обмен веществ, уменьшает боль.
Также весьма эффективная процедура при верхнечелюстном синусите – это промывание носа. В поликлинике его осуществляют методом передвижения жидкостей «кукушка». Для промывания используют антисептические растворы: Фурацилин, Мирамистин, раствор перекиси.
Симптомы заболевания
Нарушение оттока жидкости из гайморовых пазух провоцирует застой, следствием являются следующие симптомы:
- затруднение носового дыхания;
- отсутствие обоняния;
- выделения из носа различного характера;
- боль в области гайморовых пазух или разлитая боль в голове;
- повышение температуры;
- отек и покраснение глаз;
- гнусавость голоса.
Острый процесс заканчивается через 3–4 недели, если лечение подобрано правильно. Хронический гайморит – вяло протекающее воспаление с неяркой симптоматикой. Пациенты жалуются на скудные выделения из носа, общую слабость, головную боль, разбитость, неприятные ощущения в области гайморовых пазух. При стекании слизи по глотке появляется сухой кашель.
Хроническая форма заболевания сопровождается разрастанием полипов или появлением кист, тогда диагностируют продуктивный гайморит.
Чем опасен экссудативный гайморит?
Дыхательная система имеет хорошо развитую иммунную систему, поэтому осложнения экссудативного гайморита встречаются редко.
Однако, при неадекватной и несвоевременной терапии, а также при ослаблении защитных функций иммунитета, есть риск развития вторичных, иногда опасных, недугов:
- отит (воспаление среднего уха). Отит сопровождается крайне неприятными симптомами, такими как острая боль и потеря слуха;
- воспаление тройничного нерва. Это осложнение острого синусита развивается в результате близкого анатомического расположения ветвей тройничного нерва к очагу воспаления. Оно трудно поддается излечению;
- поражение органов зрения (набухание век, снижение зрения, ограничение подвижности глаз, абсцесс орбиты);
- периостит, остит (лечится хирургическим путем);
- менингит. Менингит является излечимым заболеванием, но оно может угрожать жизни и требует лечения в больнице.
В любом случае, при ухудшении симптомов синусита необходимо обратиться к врачу!
Классификация заболевания, особенности лечения различных его видов
Не смотря на то, что воспаление околоносовых пазух носит емкое название «гайморит», оно имеет сложную классификацию.
Так, по причине развития заболевания различают несколько видов заболевания (вирусный, бактериальный, грибковый), имеющих специфические симптомы. Причину воспаления околоносовых пазух необходимо определить для того, чтобы назначить адекватное лечение.
Вирусный гайморит
Может быть самостоятельным заболеванием или осложнением от ОРВИ. В первом случае воспаление верхнечелюстной полости происходит вследствие поражения вирусом самой слизистой гайморовых пазух. Во втором – болезнь сопровождает или возникает после ОРВИ, скарлатины, ротавирусной инфекции, кори, прочее. Симптомы вирусного гайморита яркие, часто он сопровождается высокой температурой с первого дня заболевания. Лишь в 30% случаев на почве вируса развивается односторонний гайморит. Чаще всего происходит воспаление обеих околоносовых пазух, что видно на УЗИ или рентгеновском снимке.
В данном случае больному необходима антивирусная терапия и симптоматическое лечение.
Бактериальный гайморит
Воспаление верхнечелюстной полости бактериальной этиологии. Заподозрит вторичное воспаление гайморовых синусов вследствие размножения в них болезнетворных бактерий можно, если его симптомы проявились на 5-14 дней после ОРВИ, сопровождаемого насморком. Болезнь-первопричина ослабила иммунитет, патогенные микроорганизмы быстро размножились. Или же инфекция распространилась в гайморовы синусы из других околоносовых, например, лобных или клиновидных.
Грибковый гайморит
Имеет затяжное течение, его лечение более сложное и продолжительное, нежели у вирусного или бактериального. Обычно, грибок поражает слизистую верхнечелюстной пазухи, если человек:
- имеет ослабленный иммунитет из-за частых болезней;
- часто проходит лечение антибиотиками;
- болен сахарным диабетом или другими эндокринными заболеваниями;
- проходит гормональную терапию.
Одонтогенный гайморит
Воспаление гайморовых пазух также может иметь одонтогенный характер. Обычно, при этом возникает правосторонний или левосторонний гайморит, воспаляется слизистая пазухи со стороны «причинного» зуба. Больному требуется его специфическое лечение не только у ЛОРа, но и у стоматолога.
Аллергический гаймоит
Отек и воспаление слизистой околоносовых пазух могут произойти и на почве аллергии. Лечение недуга тогда будет включать в себя прием антигистаминных препаратов, выявление и гипосенсабилизацию аллергена.
Грибковый, аллергический, вирусный или бактериальный характер могут иметь воспаления не только околоносовых, но и лобных синусов. Такое заболевание называется фронтальным синуситом и имеет симптомы, схожие с теми, которые дает гайморит.
Реже воспаление верхнечелюстной полости происходит вследствие травм лицевого черепа. Обычно, травматическим бывает или правосторонний, или левосторонний гайморит.
По месту дислокации воспалительного процесса различают такие виды гайморита:
- Односторонний (в зависимости от того, в какой верхнечелюстной пазухе присутствует воспаление, различают соответственно правосторонний гайморит и левосторонний гайморит).
- Двухсторонний.
На то, какова форма заболевания, указывают ее симптомы, длительность и характер течения. Бывают:
- Острая форма. Обычно, заболевание проявляется в осенне-зимний период, когда организм человека, ослабленный авитаминозом, не в состоянии справляться с атакой вирусов. Если форма заболевания острая, симптомы воспаления слизистой гайморовых синусов яркие, диагностика не вызывает затруднений. Если лечение своевременное и адекватное, выздоровление наступает через 10-21 день. В противном случае болезнь может приобрести хронический характер.
- Хронически форма. Хронический или пристеночный гайморит опасен тем, что длительный период времени его симптомы не наблюдаются вообще. Зато в период обострения больной ощущает все «прелести» гайморита в виде температурной реакции, заложенности носа, местных и головных болей, быстрой утомляемости, прочее. Хронический двухсторонний, правосторонний или левосторонний гайморит чреват серьезными последствиями.
Грибковый микроорганизм, бактерия или вирус, поражающий слизистую гайморовых пазух, приводят к ее изменениям. По их морфологии гайморит может быть:
- катаральным, при котором слизистая отекает, ее секрет продуцируется сверх меры;
- гнойным, который характеризуется скоплением в синусах гноя (он может выделяться из носовых проходов или подсыхать в них, образуя корки);
- гиперпластическим, при котором вследствие воспаления происходит разрастание слизистой оболочки (гиперпластический гайморит опасен тем, что проходимость синусов становится минимальной, пазухи не могут самоочиститься от экссудата и гноя);
- полипозный (образовавшиеся вследствие изменения полипы иногда выходят через синусы из пазух в носовые хода, нос в буквальном смысле не дышит);
- атрофическим, при котором из-за воспаления нарушается нормальное функционирования желез, секретирующих слизь.
Заложенность носа ввиду скопления в нем слизи, обильные выделения из носовых проходов – это классические симптомы воспаления верхнечелюстных синусов. УЗИ или рентген помогут определить, где именно оно локализуется, в гайморовых или лобных пазухах. В обоих случаях, чтобы подобрать наиболее эффективное лечение, врач должен проанализировать наличие и характер слизистых выделений. На основании этой характеристики классифицируют две формы заболевания:
- Экссудативный гайморит проявляется гиперсекрецией слизистых желез в пазухах и носовых проходах. Они могут скапливаться в синусах и мешать нормально дышать носом, или буквально вытекают из носовых проходов. Экссудат может быть катаральным (слизистым) и гнойным. В первом случае пациент жалуется на густые, желтоватые или зеленоватые тягучие «сопли», которые тяжело высморкать. Гнойные выделения из носа могут быть коричневатыми, с прожилками крови. Они имеют характерный неприятный запах и свидетельствуют о том, что заболевание приобрело чрезвычайно опасную форму.
- Продуктивный гайморит без соплей также очень опасен. Из-за разрастания слизистой, образования на ней полипов соустья пазух, а иногда и сами носовые хода блокируются, отток слизи не происходит. Больной жалуется на чувство распирания и боль в области синусов, ему трудно дышать, а в запущенных случаях и глотать, теряется обоняние. Определить наличие экссудата в гайморовых или лобных пазухах, а также препятствий для его оттока в виде гиперплазии или полипов можно на УЗИ или рентгене. Такая форма заболевания обычно требует лечения оперативным вмешательством.
Такое впечатляющее разнообразие видов гайморита свидетельствует о тяжести и опасности этого заболевания. Очевидно, что не может быть какого-либо одного способа от него избавиться. Только квалифицированный специалист определяет вид воспаления гайморовых пазух и выбирает наиболее эффективные методы его лечения.
Рекомендуем почитать: Советы и рецепты по лечению гайморита в домашних условиях