Вирусы, бактерии и грибки, попадая в нашу носовую полость, вызывают воспалительную реакцию. Насморк – это самый простой ответ на развивающиеся в носу чужеродные организмы. При неблагоприятных обстоятельствах, например, переохлаждении, неадекватном лечении, может возникнуть гайморит или фронтит. Эти заболевания являются осложнениями насморка и уже не так легко поддаются лечению.
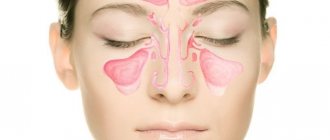
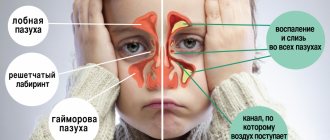
Придаточные пазухи носа или синусы – это полости в костях черепа, которые сообщаются с полостью носа через отверстия. Воспалительный процесс в каждой из них носит свое название: гайморит – патология верхнечелюстной (гайморовой) пазухи, фронтит – заболевание лобной пазухи, сфеноидит – воспаление клиновидной пазухи, этмоидит – решетчатого лабиринта.
Причины и симптомы синуситов
Любая болезнь имеет причину возникновения. Фронтит и гайморит обнаруживаются из-за следующих провоцирующих факторов:
- недолеченная простуда, ОРВИ, ангина,
- неадекватная терапия острого ринита,
- аденоиды в анамнезе,
- нарушения иммунитета,
- хронический насморк,
- травмы носа,
- искривление носовой перегородки и т. д.
Первые признаки фронтита и гайморита появляются на фоне затяжного насморка. Боль – вот что заставляет задуматься о развитии тяжёлых осложнений. Она может быть тупой, ноющей, приступообразной или возникать после дотрагивания к лицу. Зачастую болевые ощущения распространяются в область висков, челюсти или затылка. Пациенты начинают жаловаться на головную боль, не дающую расслабиться и отдохнуть.
Вместе с болью возникают и другие симптомы гайморита и фронтита:
- повышение температуры,
- снижение или потеря обоняния,
- чувство распирания и давления в области носа, щек, лба,
- выделения из носа гнойного характера зеленого цвета,
- слабость, снижение аппетита, вялость.
Фронтальный синусит характеризуется также отечностью верхнего века и мягких тканей над бровями и области лба.
Фронтит: что это такое, симптомы и лечение фронтита
Среди всех разновидностей синусита фронтит отличается особо тяжелым течением болезни и имеет довольно опасные последствия: ангина, тонзиллит, бронхит и даже воспаление легких.
Фронтит — что это такое:
- относится к разновидности синуситов;
- особый вид воспалительного заболевания;
- развивается в придаточных носовых пазухах.
В носу у человека находятся пазухи, которые обладают слизистой оболочкой.
Эта оболочка крайне важна, поскольку выполняет защитную функцию: блокирует возможное проникновение инфекций и бактерий в организм, фильтрует воздух и подогревает его. При фронтите эти пазухи страдают больше всего, начинается воспаление, которое приостанавливает нормальное функционирование защиты пазух.
Отдельно следует упомянуть об остром фронтите, когда недуг может длиться до трех недель. Слизистая находится рядом с глазницей и передней черепной ямкой — такое соседство может спровоцировать развитие осложнений при фронтите. Крайне важно вовремя диагностировать фронтит и начать лечение.
Также различают две основные формы фронтита:
- Односторонняя, когда происходит воспаление пазухи лишь с одной стороны.
- Двухсторонняя, когда пазуха воспаляется с обеих сторон.
Согласно официальным статистическим данным, фронтит — характерная болезнь именно среди мужчин. Причин, объясняющих это явление, до сих пор не установлено. Болезнь может наступить в любом возрасте.
Фронтит также может стать следствием врожденных деформаций перегородки носа, изогнутости канала в лобно-носовой зоне.
Как правило, фронтит развивается на фоне вирусной инфекции верхних дыхательных путей. Нередки случаи, когда фронтит наступает в результате воздействия на организм риновирусов, коронавирусов, респираторных синцитиальных вирусов или вирусов парагриппа. При полипозном (кистозном) фронтите слизистая разрастается в патологической форме, выстилая пазуху и образовывая кисту. Может образоваться пристеночно-гиперпластический фронтит, когда на фоне деления клеток слизистой развивается инфекция бактериального типа.
Источник возникновения инфекционного заболевания в лобных пазухах может варьироваться. Основными являются:
Риниты (насморк).- Инфекционный возбудитель, проникнувший в лобные пазухи.
- Травмы черепа в области лобных пазух.
- Аллергическая реакция.
- Ранее перенесенные скарлатина или дифтерия.
- Неправильные способы высмаркивания.
- Пониженный уровень иммунитета.
- Аденоиды и полипы в носу.
Как правило, развитие фронтита провоцируют стафилококки. Также причиной появления болезни могут стать стрептококки, гемофильные палочки, катальная марокселла. Если фронтит возник у человека с ослабленным иммунитетом, то вполне возможно развитие грибков и других вредных микроорганизмов.
Различают следующие виды фронтита по типу возбудителя:
- Аллергический.
- Бактериальный.
- Вирусный.
- Грибковый.
- Смешанный.
В зависимости от типа возбудителя фронтита будет варьироваться и лечение недуга.
К ключевым симптомам данного заболевания относятся:
- Боль и давление на лобные пазухи, расположенные позади глаз.
- Болевые ощущения и отеки возле глаз и носа. Если человек наклонится немного вперед, то боль усилится (этот симптом является отличительным признаком от гайморита: при гайморите в горизонтальном положении болевые ощущения у пациента начинают ослабевать).
- Отеки в носовых проходах.
- Насморк с желтой или зеленой слизью.
- Болевые ощущения в ушах.
- Повышение температуры в ночное время.
- Развитие сильного кашля.
- Появление зубной боли (особенно выражена боль на верхней челюсти).
Помимо перечисленных симптомов, возможны и другие, если фронтит протекает очень тяжело.
К таким симптомам относятся:
- Снижение вкусовых ощущений, ухудшение обоняния.
- Появление боли в горле.
- Неприятный запах изо рта.
- Развитие менингита, если игнорировать первичные симптомы фронтита и не лечить его. Менингит опасен тем, что провоцирует воспалительные процессы мозговых оболочек, а это может стать угрозой для жизни пациента.
Следует отметить
На начальном этапе развития фронтита или при его хронической форме заболевание может протекать без насморка и повышения температуры. Если фронтит не сопровождается выделениями из носа, значит есть повод для беспокойства — отек слизистой полностью перекрывает лобные пазухи, поэтому боль становится невыносимой.
Для того чтобы определить фронтит, что это такое и как проявляется, необходимо знать особенности симптоматики разных типов заболевания.
- Катаральный, для которого характерны заложенность носа, обильные выделения из носа, появление ощущения тяжести в области над бровями. Если не лечить катаральный фронтит, то он перейдет в следующую стадию, когда начнется гнойное воспаление.
- Гнойный, для которого характерно скопление гнойных выделений в лобных пазухах. Головная боль проявляется довольно интенсивно, состояние пациента гораздо хуже, чем при обычном течении болезни.
Лечение фронтита должен определить врач после проведения обследования пациента. Если фронтит стал результатом инфекции, то в первую очередь нужно лечить инфекцию, а лишь только после этого приниматься за восстановление раздраженной полости синуса. Если лекарства не дают результатов, то пациенту назначаются антибиотики (обычно при развитии гнойных процессов). Как правило, антибактериальные препараты помогают в течение 3-5 дней. Если боль при фронтите становится невыносимой, то врач дополнительно назначает обезболивающее.
Хорошей поддержкой основному лечению станут препараты против отеков, которые можно купить в любой аптеке без рецепта врача. Такие средства успокоят воспаления в полостях синуса, сузив сосуды, уменьшат давление и вернут возможность дышать в нормальном режиме. Средства принимают не дольше 5-7 дней, чтобы не вызвать привыкания. Противоотечными средствами являются сосудосуживающие капли и спреи, содержащие антибиотик и стероидные гормоны.
Лечение фронтита у беременных должно осуществляться в максимально краткие сроки: лобная пазуха становится очагом инфекции, которая может навредить ребенку. Ни в коем случае не следует заниматься самолечением. Фронтит также опасен для малыша в период кормления молоком, если мать принимает медикаменты для лечения этого недуга. Если фронтит обнаружен вовремя, то можно лечиться несильнодействующими лекарственными препаратами.
Если у вас обнаружен фронтит, а вы курите — о сигаретах придется забыть (хотя бы на время лечения болезни).
Можете дополнительно применять народные средства лечения, однако первостепенным должно быть лечение, назначенное вам врачом. При хроническом фронтите лечение точно такое же, как и у острой формы.
Чем гайморит отличается от фронтита
На первый взгляд эти заболевания имеют схожую симптоматику, однако опытный врач быстро поставит верный диагноз, выслушав только жалобы больного. Оценив характер и локализацию боли, можно практически сразу определить, какие пазухи воспалены.
- Если это фронтальный синусит, то болевые ощущения фиксируются в точке над переносицей. А вот при гайморите боль возникает по бокам крыльев носа или в области скул.
- Когда у пациента развивается синусит лобной пазухи, он зачастую не жалуется на выделения из носа. Это связано с тем, что соустье между лобной пазухой и носовым ходом практически сразу перекрывается из-за нарастающей отечности слизистой оболочки. При гайморите все наоборот. На приеме у врача больной отмечает тот факт, что экссудат перерос из прозрачного в зеленовато-серый цвет.
- Еще отличить гайморит от фронтита можно по локализации отека мягких тканей на лице. При воспалении гайморовых пазух отёчность располагается в районе нижнего века и щеки. Если надавить на эти области, то болевые ощущения усиливаются и вызывают мышечный спазм.
Хронический риносинусит (гайморит, фронтит, этмоидит, сфеноидит)
Никому из пациентов не нравится слово «хронический». И это легко объяснимо, ведь говоря «хронический процесс», врач чаще всего подразумевает, что не сможет пациента полностью вылечить, а значит, вроде как, и ответственность за лечение меньше. На самом деле, хронический синусит лечению поддается, хотя далеко не всегда и не в полной мере. Тем не менее, знать о том, что и как лечится, разумеется, нужно. Что же такое хронический риносинусит? Как и в случае с острым, термин «риносинусит» подразумевает воспаление слизистой оболочки как полости носа, так и околоносовых пазух (верхнечелюстной, лобной, клиновидной, клеток решетчатого лабиринта), с одной либо с двух сторон. Ну а термин «хронический» означает, что основные симптомы заболевания (заложенность носа и выделения из носа) длятся не менее 12 недель, а кроме того, пациент жалуется на головную боль или боль в области лица или на снижение/ отсутствие обоняния. Ну а связан ли хронический риносинусит с полипами? Да, и достаточно часто. Вообще хронический риносинусит принято разделять на синусит с полипами и на синусит без полипов. Поговорим сначала о первом. Полипозный риносинусит. Диагноз «полипозный риносинусит» чрезвычайно неприятен, хотя и не смертелен. Полип не является опухолью: ни доброкачественной, ни тем более злокачественной. Это разросшаяся (гиперплазированная) слизистая оболочка, которая к тому же содержит очень много желез, выделяющих слизь. Вот почему одним из основных симптомов этого заболевания являются постоянные слизистые выделения из носа или стекание слизи по задней стенке глотки. Растут полипы чаще всего из клеток решетчатого лабиринта, перекрывая, в первую очередь, верхние отделы полости носа. Это обусловливает один из самых первых симптомов – снижение обоняния. Ну а когда полипы становятся достаточно большими, занимая всю полость носа, тогда присоединяется уже и самый мучительный симптом – затруднение носового дыхания или даже полное его отсутствие. Такой «классический» полипоз чаще всего является двусторонним и может сочетаться с бронхиальной астмой и аллергией на нестероидные противовоспалительные лекарства (аспирин и другие). В таком случае это заболевание называют аспириновой триадой. Заболевание тяжелое, так как лечения как такового не существует. Полипы эти можно удалять, однако чаще всего после удаления рост полипов в носу и пазухах продолжается. Тяжелый полипоз приводит к приступам бронхиальной астмы, что, в свою очередь, усиливает рост полипов – своего рода замкнутый круг. Вопрос о том, как лечить такой полипоз, является одним из самых насущных на настоящий момент. Причины роста полипов никто не знает, соответственно мы можем воздействовать только на сам процесс роста. Доказано, что рост полипов замедляют интраназальные глюкокортикостероидные спреи (мометазон, флутиказон, будесонид) – при условии, что пациент их использует регулярно и в адекватной дозировке. Как долго их следует принимать? После удаления полипов под контролем эндоскопа их следует использовать не менее полугода, так как в это время рецидив может произойти быстрее всего, а чаще всего эти спреи надо использовать и в дальнейшем. При аспириновой триаде прием таких препаратов зачастую становится пожизненным. Теперь мы плавно подошли к вопросу: когда и как нужно удалять полипы и нужно ли вообще это делать? Если полипы небольшие по размеру и не затрудняют дыхание, удалять их необязательно, однако нужно обязательно использовать вышеназванные спреи, чтобы замедлить прогрессирование процесса. Какие осложнения могут быть при длительном применении глюкокортикостероидных спреев? Практически никаких серьезных осложнений, за исключением редких случаев развития перфорации перегородки носа и незначительных кровянистых выделений из полости носа, обусловленных развитием атрофического ринита. Если полипы затрудняют носовое дыхание, удалять их, безусловно, надо. Как? До сих пор многие врачи используют для этой цели так называемый «петлевой» способ – когда в полость носа вводится металлическая петля и полипы вслепую «выдираются» из носа. Такой метод при кажущейся на первый взгляд простоте достаточно опасен – можно повредить важные анатомические структуры в полости носа, а также нарушить целостность стенки орбиты и основания черепа, вплоть до повреждения оболочек головного мозга. Гораздо более безопасным методом является удаление полипов под контролем эндоскопа. При этом хирург видит структуры носа на большом экране, что позволяет ему удалять полипы прицельно, не повреждая окружающих тканей. Следует, однако, повторить, что эндоскопический метод удаления полипов не является сам по себе гарантией того, что они не будут расти после операции. Равно как и пресловутое удаление полипов лазером. По сути, ни один способ удаления не является окончательным. Исключением являются одиночные полипы, так называемые антро-хоанальные. Этот полип растет только с одной стороны, причем не сам по себе, а из кисты, располагающейся в свою очередь в верхнечелюстной пазухе. Как раз в этой ситуации проблема может быть решена окончательно – удаление полипа и кисты при помощи специальных инструментов под контролем эндоскопа приводит к излечению пациента. Ну а что можно сказать о хроническом риносинусите без полипов? Хронический риносинусит без полипов, или хронический гнойный риносинусит. Этот вид риносинусита не сопровождается ростом полипов, однако часто является не менее трудно поддающимся лечению заболеванием. Но сначала о том, что вылечить можно. Можно и нужно вылечить одонтогенный верхнечелюстной синусит. Это первично хронический воспалительный процесс с преимущественной локализацией в верхнечелюстной (гайморовой) пазухе. Он имеет четкую причину – пломбировочный материал либо обломок корня зуба, попавший в пазуху после лечения у стоматолога. В 30% случаев корни зубов напрямую соприкасаются со слизистой оболочкой верхнечелюстной пазухи, что можно выявить, сделав перед посещением стоматолога ортопантомограмму. Так или иначе попав в полость пазухи, инородное тело вызывает в ней хроническое воспаление, сопровождающееся ростом грибка. Постепенно увеличиваясь в размерах, грибок занимает всю пазуху и даже выходит непосредственно в полость носа. Такой многолетний воспалительный процесс сопровождается непрестанными гнойными выделениями из носа, а также ощущением тяжести в проекции пораженной пазухи. Диагностика этого состояния очень проста: необходимо выполнить компьютерную томографию околоносовых пазух. Дополнительную информацию может предоставить эндоскопическое исследование, при котором можно в запущенных случаях даже увидеть фрагменты грибковых масс в полости носа. Лечение – однозначно хирургическое. Приоритет отдается эндоскопической хирургии. Полное удаление грибкового тела в подавляющем большинстве случаев приводит к полному прекращению воспалительного процесса и выздоровлению пациента. Гораздо сложнее дело обстоит с хроническим гнойным риносинуситом, не имеющим четкой причины. Конечно, очень важно полностью и правильно лечить острый риносинусит. Конечно, чрезвычайно важно улучшить носовое дыхание, выполнив операцию на искривленной перегородке носа или увеличенных носовых раковинах. Но, к сожалению, достаточно часто это не приводит к полному выздоровлению пациента. Если взять посев отделяемого на бактерии из полости носа или пораженных пазух, то часто высеваются сапрофиты – микробы, населяющие нормальную слизистую оболочку. При эндоскопическом исследовании или на компьютерной томограмме околоносовых пазух также часто можно увидеть дополнительное соустье верхнечелюстной пазухи – в этом случае эндоскопическое вмешательство с объединением естественного и дополнительного соустья может привести к уменьшению частоты рецидивов синусита, но редко избавляет пациента от жалоб в полной мере. Еще хуже дело обстоит с хроническим фронтитом – воспалением лобной пазухи. Лобная пазуха соединяется с полостью носа в очень узком, похожем на песочные часы, месте. И хирургические манипуляции в этой области, оправданные в случае постоянных головных болей, увы, часто приводят к рубцеванию и рецидивированию синусита, то есть опять же к рецидивированию головных болей. Что касается медикаментозных методов лечения, к ним, в первую очередь относится постоянное промывание полости носа солевыми растворами или растворами морской воды, что является важным и полезным мероприятием. Кроме того, как до, так и после хирургического вмешательства применяют уже названные выше интраназальные глюкокортикостероиды, а также антибиотики. Последние следует применять строго по назначению врача и не менее 2 недель (в некоторых случаях их используют непрерывно на протяжении нескольких месяцев). Таким образом, диагностика хронического риносинусита не представляет сложностей — в большинстве случаев для этого достаточно выполнения компьютерной томографии околоносовых пазух и сбора анамнеза. Лечение же, как медикаментозное, так и хирургическое, чаще всего не является панацеей – хронический риносинусит достаточно часто рецидивирует, приводя к снижению качества жизни пациента.
Диагностика синуситов
Точно определить месторасположение воспалительного процесса поможет назначенная доктором рентгенография костей черепа. На полученном снимке гайморова или лобная пазуха будет затемнена, что свидетельствует о скоплении в ней патологической жидкости.
Дополнительно специалист может назначить риноскопию, эндоскопию, компьютерную томографию или ультразвуковое исследование околоносовых пазух.
Лечение гайморита и фронтита
Медикаментозная терапия начинается со сдачи анализа на выявление чувствительности бактерий к антибиотикам. По нему врач будет выбирать препарат, который максимально быстро и эффективно справится с патогенными микробами.
Амоксициллин – это первое лекарство от фронтита и гайморита. Применяется в виде таблеток, уколов и назальных спреев. В тяжелых случаях специалист прибегает к назначению двух антибиотиков различных групп, например, Амклав внутрь и Цефазолин внутримышечно.
Немаловажную роль играет применение сосудосуживающих препаратов в виде капель в нос. Нафтизин, Ксилин, Називин – это наиболее распространенные капли от фронтита и гайморита. Они облегчают носовое дыхание и способствуют уменьшению патогенной слизи. Чтобы избежать привыкания, такие средства используют только по мере необходимости не более 4-5 дней.
На помощь им назначаются кортикостероиды. Эти лечебные средства восстанавливают отток жидкости из пазух, снимают отечность и уменьшают выраженность аллергических реакций. Капать в нос можно Ринокорт, Назакорт или Синтарис. Однако стоит обязательно проконсультироваться с врачом, если у вас есть сопутствующие системные заболевания.
Не стоит думать, что одна таблетка антибиотика или капли в нос способны вылечить гайморит или фронтальный синусит. Дополнительно врач назначает следующий комплекс терапевтических мероприятий:
- промывания носа методом перемещения (кукушка, ЯМИК),
- закапывание сосудосуживающих препаратов (капли в нос Нафтизин, Ксилин),
- применение физиотерапевтичеких процедур (УФО, УВЧ, фонофорез),
- массаж биологически активных точек,
- дыхательная гимнастика с элементами ЛФК.
В случае если медикаментозная терапия не приносит результата, отоларинголог готовится к проведению хирургической операции. Существует несколько методов устранения воспалительного процесса при фронтите:
- эндоскопическая синусная хирургия,
- трепанопункция,
- эндоназальное дренирование,
- открытая операция по Янсену-Риттеру.
Выбор осуществляется врачом после оценки анатомического строения пазухи, тяжести заболевания и особенностей организма пациента.
Профилактика гайморита и фронтита
Своевременное лечение острых простудных состояний значительно снижает риск развития синуситов. Однако важную роль в их профилактике играет закаливание организма, полноценное питание с овощами и фруктами, дополнительный прием минеральных комплексов и активный образ жизни. Занятия спортом на свежем воздухе способствуют укреплению ответной реакции слизистой оболочки носа на последующие перепады температур.
К сожалению, гайморит и фронтит приводят к плачевным последствиям, если вовремя не обратиться к врачу. Менингит, энцефалит, абсцесс головного мозга, сепсис – это только малая часть из них, ведь в 5 % случаев может наступить смертельный исход. Берегите себя и прислушивайтесь к своему организму, который требует специализированной помощи, а не самолечения.
Причины развития недугов
Острые формы гайморита и фронтита часто вызывают обычные простуды. Вирусы проникают внутрь, в результате чего и развиваются воспаления. Как только микроб попал в нос, организм отвечает иммунной реакцией. Наступает сужение носовых проходов, дыхание затрудняется. Воспаление захватывает слизистую оболочку синусов, она отекает. Отток слизи замедляется, что позволяет все сильнее развиваться бактериям, так как для них это благоприятствующая размножению среда.
Воспалительный процесс могут вызвать и грибки. Так часто бывает при аллергиях.
Хроническую форму недугов вызывает множество причин. Это и бронхиальная астма, и аллергия, и вдыхание холодного воздуха. Даже обычный дезодорант может спровоцировать синусит.
Многие страдающие хроническими формами гайморита или фронтита проживают в сыром климате или в местностях с неблагоприятной экологической ситуацией. Часто это и провоцирует развитие болезни.
Проблемы с иммунодефицитным состоянием также влияют на появление болезни, например, СПИД или муковисцидоз. Вызывают синуситы и полипы носовой полости.
Встречаются такие случаи, когда развитию синуситов способствовали различные медикаменты, принимаемые больным при лечении совершенно других болезней.