Добро пожаловать на наш ресурс, посвященный лечению ринита, его разновидностям и сопутстсвующим заболеваниям. Мы постарались собрать для Вас наиболее полную и актуальную информацию.
В человеческом организме нос выполняет несколько важных функций: дыхательную, защитную, речевую и обонятельную. При развитии воспалительных процессов в этой области функциональная активность этого органа существенно снижается, и у пациента появляются неприятные симптомы, которые мешают ему полноценно жить и работать. Лечение насморка зависит от причины его развития, вида ринита, наличия сопутствующих осложнений и других факторов.
Причины
Ключевым фактором развития острой формы становится активизация патогенной или условно-патогенной микрофлоры на фоне снижения иммунитета. Микрофлора, которая в норме обитает на слизистой носа, при ряде неблагоприятных факторов активизируется и вызывает воспалительный процесс.
Кроме этого, слизистую могут атаковать патогенные вирусы и бактерии, которые передаются воздушно-капельным путем. Определенную роль в развитии острого ринита играет влияние сухого воздуха, а также воздействие механических и химических агрессивных факторов (пыль, дым, газ и др.).
Причиной хронического насморка становятся другие моменты:
- Длительное травмирование слизистой.
- Воздействие неблагоприятных производственных факторов.
- Неграмотное лечение острой формы, например, применение сосудосуживающих капель свыше установленных сроков.
- Другие острые и хронические болезни полости носа (аденоиды, синуситы).
- Аномалии строения этой области (искривления перегородки, атрезия хоан).
- Постоянное влияние аллергенов.
- Несовершенство регуляции сосудистого тонуса, гормональные сбои играют основную роль в развитии вазомоторного ринита.
Симптомы
Клинические проявления острого ринита зависят от стадии заболевания:
- Заложенность
- Чихание
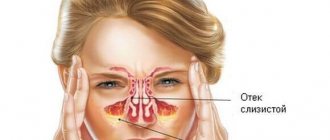
- Отек носа
- Сопли
1
Раздражение. На этом этапе пациента беспокоит сухость и дискомфорт в носу, там першит, щекотит и жжет. Продолжается эта стадия от нескольких часов до суток. Выделений из носа еще нет, но может подняться субфебрильная температура, и появятся симптомы общего недомогания.
2
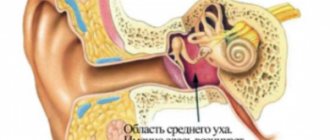
Серозное отделяемое. Воспалительный процесс нарастает. Появляется обильное количество водянистых полупрозрачных соплей. Развивается отек и чувство заложенности, нередко присоединяется слезотечение из глаз и ощущение заложенности ушей.
Постоянные выделения раздражают кожу у ноздрей, она становится красной и болезненной, особенно явно этот признак можно наблюдать у детей. Признаки интоксикации организма нарастают.
3
Гнойные выделения. Эта стадия начинается примерно на 6-7 день болезни. Характеризуется появлением желтых, зеленых соплей.
После 7-10 дней количество отделяемого уменьшается, отек постепенно исчезает и обычный острый процесс заканчивается. Если подобрано адекватное лечение насморка и у пациента хорошая иммунная система, такое воспаление может протекать всего 1-3 дня. При сниженном иммунитете болезнь затягивается и может перейти в хроническую форму.
Последствиями острой формы является распространение инфекционного процесса ниже и развитие трахеитов, бронхитов, ларингитов. Кроме этого, микробы могут спровоцировать развитие отитов и воспаления носослезных путей. У детей нередко развивается дерматит преддверия носа.
Признаки хронического ринита зависят от его формы. На этапе обострения он дает такие же симптомы, как и острый. В период стихания острых явлений, пациента беспокоят такие проявления:
- Постоянная или периодическая заложенность носа.
- Снижение или отсутствия обоняния
- Частые воспалительные заболевания ушей.
- Скудные слизистые или серозно-гнойные выделения.
- Изменение тембра голоса при постоянном отеке.
- Головные боли, слабость, общая утомляемость.
- Если у пациента аллергия в виде насморка, то чихание, слезотечение и кашель.
- Снижение слуха, заложенность ушей.
- При хронических атрофических формах в носу появляются корки, слизистая часто кровоточит и болит.
Причины появления выделений из носа с гноем, клиническая картина заболеваний
Самая частая причина желтых носовых выделений – это ринит, или насморк, суть которого заключается в воспалении слизистой оболочки носа. Наибольшая заболеваемость ринитом регистрируется в холодные сезоны года, хотя и летом насморк достаточно распространен. Чаще подвержены воспалению слизистой носа дети, причем раннего возраста, что объясняется особенностями их иммунитета.
Носовые выделения обильного и прозрачного характера в первые дни заболевания могут начаться как при вирусном насморке, так и при вазомоторной или аллергической его форме. Появление соплей из носа желтого цвета свидетельствует об инфекционной природе воспаления – такого не случается при аллергии или нейрогенном рините. Именно гнойный характер соплей является показателем присоединения бактериальной флоры к воспалительному процессу.
Кроме того, насморк инфекционной природы, с обильными гнойными выделениями, всегда сопровождается симптомами интоксикации, выраженными в различной степени (повышение температуры тела, ухудшение аппетита, недомогание, головная боль).
При переходе острого воспаления в хроническую форму, клиническая картина насморка развертывается при обострениях. Из носа так же течет слизисто-гнойное отделяемое, но симптомы интоксикации сглажены. Кроме того, при гипопластической или медикаментозной форме ринита, когда повышена ранимость слизистой оболочки, выделения могут быть как с гноем, так и с кровью в виде отдельных красных прожилок.
Другая причина выделений из носа с гноем – это синуситы, или воспаления околоносовых пазух, регистрируемые в ЛОР-практике не намного реже, чем ринит. У взрослых пациентов это могут быть гаймориты, фронтиты, этмоидиты, сфеноидиты или их сочетания. У детей до 2 лет синуситов не бывает из-за анатомического недоразвития околоносовых полостей. После 2 лет возможны гаймориты, а после 12 лет – синуситы всех видов.
Гной в пазухах
Образование гноя в придаточных полостях возможно только при проникновении в них бактериальной микрофлоры. Это может произойти, если микроорганизмы с воспаленной слизистой оболочки носа попадают внутрь пазух через их естественные протоки. При этом накопление гноя в синусах при закупорке дренажных каналов отечным эпителием приводит к быстрому заполнению полости жидким содержимым, что обуславливает появление характерных симптомов.
Пациент ощущает сильную боль и давление в пазухе, усиливающуюся при движениях головой и отдающую в глаз или зубы, нарастают симптомы интоксикации. При восстановлении дренажа гноя из синуса, боль значительно уменьшается, а состояние человека улучшается. Он отмечает усиление отхождения густого гнойного содержимого через нос и по задней стенке глотки.
Другой путь проникновения инфекции – это перфорация дна гайморовой пазухи при стоматологических манипуляциях и, как следствие, развитие одонтогенного гайморита. Клиническая картина этого заболевания всегда разворачивается на стороне перфорации и требует быстрого лечения, в большинстве случаев хирургического.
При этой форме гайморита в гнойных выделениях может присутствовать кровь, причиной которой являются инородные тела в пазухе (зубные и костные осколки, пломбировочный материал). Но гной смешивается с кровью не в виде прожилок, а чаще приобретает коричневый оттенок из-за изменений гемоглобина.
При хронических синуситах, причиной которых может стать ослабление иммунитета, неправильное лечение или вовсе нежелание человека лечить свою болезнь, гнойные выделения часто имеют примесь крови. Причем отхождение коричневого содержимого пазух может быть скудным, но постоянным, усиливаясь во время обострений воспалительного процесса. Такое состояние обязательно требует срочного обращения к ЛОР-врачу и назначения комплексного лечения.
В детском возрасте причиной появления из носа гнойных выделений, часто с кровью, становится инородное тело. Этот диагноз актуален для детей раннего возраста, активно изучающих окружающий мир. Травматизация слизистой оболочки инородным телом приводит к локальному воспалению, образованию гнойных выделений с примесью крови из разрушенных капилляров. Этот симптом всегда односторонний и сопровождается нарушением дыхания через одну ноздрю.
Как отличить аллергический насморк от простудного?
Как понять, что вызвало сопли из носа аллергия или инфекция, ведь лечение этих двух состояний в корне отличается. Рассмотрим, отличие аллергического от простудного ринита, и на что обратить внимание:
- Заложенность носа без насморка чаще бывает при аллергии.
- Выделения при простуде серозные или гнойные, а при аллергии водянистые, похожие на соленую воду.
- Аллергическая форма сопровождается такими симптомами: постоянным чиханием, слезотечением, покашливанием. Она возникает на фоне полного здоровья при контакте с причинным веществом.
- Проявления аллергического ринита можно быстро устранить с помощью антигистаминных средств.
- При простуде есть симптомы общего недомогания, слабость, боли в мышцах, снижение аппетита.
Если у пациента возникают затруднения, то стоит посетить специалиста. Если после выяснения анамнеза и осмотра полости носа диагноз так и останется не выясненным, то доктор отправит на дополнительные исследования. При простуде в анализах крови будет картина воспалительного процесса, при аллергии максимум могут увеличиться эозинофилы.
Окончательно подтвердить или опровергнуть диагноз аллергического характера патологии помогают аллерготесты. Для этого проводят кожные пробы, определяют специфические антигены или проводят иммуноблотинг.
Чем лечить аллергический насморк?
Лечение насморка в этом случае проводят в несколько этапов. В первую очередь, выявляют и пытаются устранить или ограничить контакт с причинно-значимым аллергеном.
Для этих целей регулярно промывают слизистую носа, проводят частую влажную уборку, избавляются от ковров и приобретают технику с хепа-фильтрами.
Если аллергия на сезонные растения (поллиноз), то в период их цветения пациентам не рекомендуется покидать своего дома или временно сменить регион проживания.
Такие рекомендации для кого-то покажутся чрезмерными, но если у пациента сильный аллергический ринит, то в борьбе с ним хороши все средства.
После проведения мероприятий по избавлению пациента от аллергена, приступают к устранению его симптомов с помощью медикаментозных средств:
- Местно используют глюкокортикостероиды в виде спреев (Назонекс, Фликсоназе и др.). Их эффект начинает проявляться на 3-5 день от начала лечения. Они эффективно устраняют проявления насморка и могут применяться в течение нескольких месяцев. Не всасываются в системный кровоток и практически не дают побочных эффектов, за исключением сухости в носу. Можно применять у ребенка, начиная с 3-4 летнего возраста.
- Антигистаминные препараты разных поколений. Используют чаще II-III, к ним относятся Лоратадин, Эриус, Зиртек и др.
- В тяжелых случаях используют короткие курсы системных гормонов.
- Физиотерапевтические процедуры: рефлексотерапия, акупунктура и др.
Если у пациента установлены 1-2 причинных аллергена, то есть возможность провести специфическую иммунотерапию. Для этих целей небольшое количество аллергена вводят подкожно и постепенно дозу увеличивают. Так организм учится адекватно воспринимать аллерген и не реагировать на него. Подходит не всем пациентам и не во всех ситуациях.
При развитии гнойных осложнений или появлении стойкого разрастания слизистой может понадобиться проведение хирургического вмешательства. Это делают с целью улучшения носового дыхания и профилактики возможных последствий гнойного процесса.
Серозный ринит: симптомы и лечение
В современном мире каждый человек сталкивался с такой проблемой, как насморк, но не каждый задумывался, что подобный симптом простуды может закончиться очень плачевно. Серозный ринит это воспалительный процесс слизистой оболочки носа, сопровождающийся обильной вязкой секрецией.
Важно даже при самой банальной простуде обращаться к доктору, так как залеченный ОРВИ может привести к нежелательным последствиям. Об этом знает не каждый, списывая насморк на обычный симптом. Но, не обращая своего внимания на болезнь, можно свести ситуацию к тому, что она обретет хронический характер.
Этот недуг может иметь острую или хроническую форму. Первая возникает спонтанно, на фоне обычной простуды или гриппа. В случае если не оказать должного внимания проблеме, ринит может перейти в хроническую форму. Кстати, врачи также выделяют и аллергическую форму ринита, который проявляет себя исключительно в межсезонье.
Так что же может повлиять на возникновение этого недуга? Сильное переохлаждение всего организма; слабая иммунная защита организма; ОРВИ и ОРЗ; вирусные и инфекционные заболевания; взаимодействие с больными людьми.
Если не избегать вышеперечисленных факторов, вероятность того, что у человека будет ринит крайне высока, особенно в период эпидемии (осень-зима) .
Но если так случилось, что человек заболел и у него ринит, симптомы знать просто необходимо. Итак, самый основной признак острой формы – выделение слизи из носа желто-зеленого цвета, густой консистенции. К этому добавляется тяжелое, затрудненное дыхание, повышение температуры тела, общая слабость.
Обычно заболевание начинается с того, что слизистая оболочка носовой полости отекает и набухает. Это сухая фаза. Больной человек чувствует дискомфорт в носу, он постоянно чихает, ему тяжело дышать, возможно, повышение температуры тела. Во второй фазе серозного ринита появляется слизь.
Кстати, вид слизи зависит от того, какой характер носит заболевание. В случае если человек болеет вирусным ринитом, то серозные выделения больше похожи на воду, носовой платок после сморкания не слипается. В случае бактериальной природы ринита, слизь более густая, а поражаются два носовых хода. Дышать человеку крайне тяжело.
Если заболевание острое, то нагноения у больного нет, отек спадает через несколько дней, уменьшается количество слизи, улучшается общее состояние. Таким образом, человек выздоравливает через неделю, максимум восемь дней.
Если не было должного лечения, то острая форма может перейти в хроническую. При этом человек чувствует постоянную заложенность носа, особенно при горизонтальном положении, на боку «дышит» только одна ноздря. Из-за недостатка кислорода больной испытывает головные боли, утомление и слабость.
Но чаще всего, хроническая форма переносится «на ногах». Но все-таки, врачи не рекомендуют этого делать.
Особо опасно развитие осложнений для детей. В младенческом возрасте воспалительный процесс, появившийся в носовой полости, распространяется на глотку, тем самым давая старт развитию острого ринофарингита. Далее, если не предпринять мер, воспаление достигает гортани, а затем трахеи и бронхов.
Теперь немного о диагностики. Диагноз «серозный ринит» ставится на основании жалоб пациента, описываемых симптомах, но главная задача врача (это может сделать только он) – отличить серозный ринит от специфического, причиной которого являются корь, коклюш, дифтерия, скарлатина и т. д.
Лечение серозного ринита индивидуально, но имеет и схожие черты. Оно имеет консервативный характер, но, конечно, при хронической атрофической форме возможна хирургическая операция.
Первое, что назначает врач – сосудосуживающие препараты: капли или спреи. Их выбор в аптеках очень и очень широк: Виброцил, Отривин, Санорин, Ноксспрей, Длянос, Називин и другие. Такие лекарства способствуют уменьшению отека, выработке слизи. Самое главное не использовать сосудосуживающие препараты более 3-5 дней. Они имеют свойства пересушивать слизистую, а также возможно привыкание, то есть без таких препаратов позже человек не сможет нормально дышать, это состояние называется «медикаментозный ринит».
Кстати, сосудосуживающие есть смысл капать еще по одной причине – это препятствует переходу воспаления в ухо.
Доктор также может назначить антигистаминные средства, например такие: тавегил, центрин, коаритин и прочие. И если есть температура, то необходимо принять жаропонижающее и болеутоляющее (выбор в аптеках также большой: нурофен, парацетамол, аспирин, панадол) . Но всегда стоит помнить, что, если температура невысокая, от применения жаропонижающих лучше отказаться. Целесообразно начать прием этих препаратов, когда температура выше 38 градусов.
Еще очень важно при серозном рините – это правильное сморкание, то есть необходимо делать так, чтобы и нос очищался, и слизь не попадала в носовые пазухи и среднее ухо. Правильный процесс сморкания должен выглядеть так: с полуоткрытым ртом, без усилий нужно освободить сначала одну половину носа, а затем другую, но ни в коем случае не обе. Если есть корочки, то их нужно убрать при помощи ватной турундочки с маслом (оливковым или подсолнечным) .
Насморк является самым распространенным заболеванием согласно Книге рекордов Гиннеса. А причиной его появления могут послужить вирусы, а точнее примерно 100 различных видов! Еще ринит провоцирует, как бы то ни было странно, стресс.
Итак, теперь стало более понятно, что представляет собой ринит, симптомы и лечение этого не столько редкого заболевания. Возможно, все покажется простым и обыденным, но это обманчивое чувство. Если не лечить насморк, то осложнения гарантированы: проблемы с ушами, переход в хроническую форму и другие. Лучше всего обратиться за помощью к терапевту.
Советуем к прочтению
Лакунарная и фолликулярная ангина: в чем основные отличия?
Какие принимать антибиотики при ангине: сравнение популярных производителей
Сколько длится боль в горле при ангине и как ее облегчить?
Частые гнойные ангины у детей: в чем может быть причина?
Ангина без температуры: в чем особенности заболевания?
Правильное применение «Люголя» при ангине: советы врачей
Безопасное лечение ангины при беременности: список разрешенных средств
Чем опасна ангина: осложнения после заболевания
Полоскание горла при ангине: сравнение популярных средств
Хронический ринит: методики лечения
У ребенка появился насморк. Что делать?
Появление насморка у ребенка проходит тяжелее, чем у взрослого. Почему так происходит? У малышей есть ряд анатомических особенностей, которые отягощают течение заболевания: узкие носовые ходы, реактивная иммунная система, аденоиды, отсутствие навыков правильного высмаркивания и др. У ребенка при обычном насморке может подняться высокая температура, которая станет причиной судорог и рвоты.
Ринит у грудничков практически сразу переходит на область носоглотки, вызывая развитие фарингита. Грудные дети не умеют дышать через рот, поэтому при заложенности носа они плохо едят, бросают грудь или бутылочку после нескольких глотков, чтобы вдохнуть воздух.
Малыши плохо спят и быстро теряют массу тела. На фоне такого питания у них могут развиться признаки расстройства желудка (понос, рвота, повышенное газообразование). Нередко воспалительный процесс в носу быстро переходит на ухо по короткой слуховой трубе.
Лечение детского насморка
Детские каплиСпреи от насморкаЗеленые сопли у ребенкаУ грудничкаУ ребенка от годаАллергия у детейЛечение алоэГайморит у ребенкаЕсли ест козявки
Учитывая эти данные при рините у ребенка, особенно младшего возраста, мероприятия по лечению нужно проводить как можно раньше.
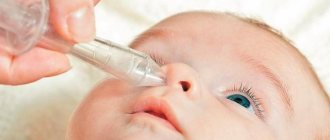
У малышей в течение всего периода болезни нужно периодически отсасывать сопли с помощью специальных аспираторов. Если у ребенка есть корочки в преддверии носа, то их осторожно размягчают теплым маслом, после чего удаляют.
У грудничков широко используют колларгол, который обладает вяжущим и противомикробным действием. Для детей постарше выпускают специальные формы сосудосуживающих капель.
Что можно еще использовать для лечения насморка в детском возрасте:
1
Ингаляции с помощью небулайзера. Паровые ванночки и ингаляции противопоказаны для маленьких детей из-за высокого риска появления ожогов слизистой. С небулайзером таких проблем нет. Этот аппарат можно применять у малышей с первых дней жизни. Для лечения применяют физраствор, минеральную воду, отвары трав, при необходимости небулайзер может распылять лекарственные вещества.
2
Полоскания и орошения носа солевыми растворами. Такие растворы можно приобрести в любой аптеке или самостоятельно приготовить в домашних условиях. Если родители опасаются сами промывать нос, то это может сделать специалист (процедура «кукушка» курсом 3-4 сеанса).
3
Различные капли и спреи. Они обладают антибактериальным, подсушивающим, противовоспалительным и сосудосуживающим эффектами. Многие разрешены для применения у детей после 3 лет, другие у ребят постарше, поэтому перед применением нужно внимательно ознакомиться с инструкцией.
4
Жаропонижающие на основе Парацетамола или Ибупрофена. Чтобы сбить температуру и частично уменьшить болевой синдром используют эти средства. Аспирин и его аналоги не используются у детей из-за риска развития синдрома Рея.
5
Антибиотики. При обычном насморке используются редко, при развитии осложнений или тяжелом протекании болезни маленькому пациенту могут назначить антибактериальные препараты пенициллинового, цефалоспоринового ряда или макролиды.
6
Физиотерапевтические методы. Прогревания носа синей лампой в домашних условиях, УФО, УВЧ в условиях физиотерапевтического кабинета и др. Все эти процедуры улучшают кровоток воспаленной слизистой, способствуют устранению отека и повышают естественную местную защиту организма.
7
Массаж биологически активных точек на носу и упражнения из курса дыхательной гимнастики. Это безопасные способы помощи при заложенности, как у детей, так и у взрослых.
Применение средств народной медицины в детском возрасте воспринимается специалистами очень критично. Большинство из них могут не только не помочь, но и навредить молодому организму.
Если родители решили пролечить насморк без применения лекарств, то стоит выбирать максимально безопасные и проверенные способы и средства, например, отвары ромашки, череды, календулы, чаи с липой и малиной и другие методы.
Выделения из носа
Выделения из носа представляют собой патологический признак множества заболеваний, сопровождающихся образованием избыточного жидкостного содержимого (экссудата и транссудата) в носовых ходах.
В норме выделения из носа отсутствуют. Слизистая полости вырабатывает в умеренном количестве специальный секрет, который увлажняет носовые ходы и обладает противовирусным и противомикробным действием. Кроме того, такая же слизь синтезируется в клетках слизистой околоносовых пазух.
При возникновении того или иного заболевания, визуально и субъективно, можно определить наличие выделений из носа.
Они могут иметь различный характер. Чаще всего речь идет о жидкости, которая образуется в результате воспалительного процесса и называется экссудатом. Но выделения из носа могут иметь совершенно иной характер и возникать вследствие отечности. В таких случаях приходится говорить о так называемом транссудате или отечной жидкости. Выход содержимого обычно происходит через ноздри или полость носоглотки.
Наиболее частой причиной возникновения воспалительных выделений из носа являются следующие причины:
- острый и хронический ринит;
- острые и хронические синуситы;
- острый назофарингит;
- аденоиды;
- инородные тела в полости носа.
Выделения из носа при респираторных вирусных инфекциях имеют обильный характер, как правило, прозрачные. В случае присоединения бактериальной микрофлоры они приобретают серо-белый, желтоватый или зеленоватый оттенок. Их консистенция более плотная и густая. Отход жидкости через ноздри характерен для острого и хронического ринитов. Кроме того, пациенты отмечают неприятные ощущения в носу, зуд и чихание.
Если выделения в большей степени происходят в глотку, то это более типично для синуситов. Инфицируя слизистую глотки и гортани, они могут стать причиной распространения воспалительного процесса с развитием фарингита и ларингита. В этом случае присоединяются такие симптомы, как осиплость голоса и чувство першения в горле.
При аденоидах наряду с выделениями из носа отмечаются значительное затруднение носового дыхания, а также храп и задержка дыхания во сне. Кроме того, специфичными признаками является утренний кашель и нарушение слуха.
Невоспалительные выделения из носа характерны для аллергического и вазомоторного ринитов. При этих заболеваниях отходящая жидкость водянистая с примесями.
Выделения из носа, обусловленные наличием инородного тела в носовых ходах, вначале имеют реактивный характер и представляют собой слизистое отделяемое. В дальнейшем они становятся серозно-гнойными с крайне неприятным запахом.
Таким образом, по характеру и локализации выделений из носа можно судить о примерном типе патологического процесса, а также осуществить топическую диагностику.
Как лечат гипертрофический ринит?
При этой форме наблюдаются стойкая заложенность и отек, которые не устраняются применением сосудосуживающих капель. Для избавления от разрастания отдельных участков слизистой используют различные виды оперативных вмешательств:
- Хирургическое удаление гипертрофированных участков нижних носовых раковин (конхотомия).
- Септопластика — устранение искривленной носовой перегородки.
- Прижигание разросшихся участков химическими растворами.
- Лазерная конхотомия. Прижигание разросшейся слизистой лазерным излучением.
- Ультразвуковое разрушение нижних носовых раковин.
Все эти манипуляции выполняют очень осторожно и щадяще, чтобы не спровоцировать развитие спаечного процесса и новых осложнений. В послеоперационном периоде уделяют пристальное внимание туалету носа и регулярно очищают его от корок и кровяных сгустков. Результаты проведенного вмешательства оценивают не раньше чем через 3-4 месяца.
Как избавиться от атрофического насморка?
Для устранения атрофических процессов применяют комплексную терапию. Ежедневно проводят промывания носа физиологическим раствором или отварами трав.
Для удаления корок можно использовать эффективное домашнее средство и смешать в равных пропорциях оливковое и вазелиновое масло. Им протирают полость носа или вкладывают туда ватные турунды, пропитанные маслом.
Для стимуляции восстановления слизистой используют различные физиопроцедуры (электрофорез, лазеротерапию и др.). Дополнительно назначают иммуностимуляторы, биодобавки и препараты железа.
Разновидностью такого типа ринита является озена. Эта патология представляет собой тяжелую атрофию, которая поражает не только слизистую оболочку, но и костные структуры.
В отличие от обычного насморка при этой болезни в носу образуется большое количество сухих корок. Пациента беспокоит неприятный мучительный запах из носа, который на начальных стадиях ощущает и он сам и окружающие люди. Позднее наступает отмирание обонятельных нервных волокон, и запах перестает беспокоить человека, но посторонние люди чувствуют его очень явно.
Этот фактор неблагоприятно сказывается на психике человека, поскольку посторонние люди стараются избегать его, что приводит к депрессиям, а порою и к суицидальным попыткам.
При озене полость носа после избавления от корок становится очень просторной. Выполнив переднюю риноскопию, доктор может увидеть отделы носоглотки и выводные отверстия слуховых труб. При этом пациенты иногда жалуются, что им трудно дышать, хотя препятствий для прохождения воздуха нет.
Это происходит из-за того, что проходя по полости носа, в норме воздух встречает определенное сопротивление его структур, эта информация идет в головной мозг и человек понимает, что он дышит. При озене воздуху ничего не мешает и мозг думает, что он не дышит.
Поэтому для лечения нередко используют хирургические вмешательства, суть которых заключается в на сужении полости носа. Для этого пациенту вводят трансплантанты или гипоаллергенные синтетические вещества в область перегородки или боковых участков носа.
Кроме этого, для лечения этой болезни используют системную антибиотикотерапию, препараты железа, аутогемотерапию и комплексные витамины. Местно обрабатывают полость носа пастами и мазями с дезинфицирующими и заживляющими свойствами.