Мокрота с кровью при кашле, в которой наблюдаются прожилки красновато-ржавого цвета, может указывать на повреждение легочной ткани или патологию бронхов. Иногда причиной этого является разрыв мелкого кровеносного сосуда в лёгких – в таком случае это явление не представляет особой угрозы здоровью. Но возможно, кровь в мокроте сигнализирует об инфекционных процессах в лёгких. Если самочувствие нормальное, и выкашливание мокроты с редкими прожилками крови несистематическое, то нет причин подозревать серьёзные заболевания.
Если же кровь в мокроте появляется регулярно в течение некоторого времени – надо обратиться в поликлинику. Если у больного в анамнезе, например, хронический бронхит, то не стоит сразу связывать симптом крови в мокроте только с этим заболеванием. Причиной появления крови в мокроте может являться совсем другое, еще не диагностированное, заболевание. Подобный симптом чаще всего встречается у взрослых лиц, склонных к вредным привычкам.
Классификация кровохарканья
Кровь в мокроте – это нередкий симптом среди больных с заболеваниями органов дыхания. Выделяют несколько разновидностей кровохарканья:
- Истинное кровохарканье – это выделение крови в виде прожилок, примесей, ржавых пятен со слизистым секретом бронхов суточным объемом до 50 мл.
- Малое легочное кровотечение – выделение крови с мокротой либо чистой крови, часто пенистой суточным объемом до 100 мл.
- Среднее легочное кровотечение – выделение крови до 500 мл суточного объема.
- Большое или профузное легочное кровотечение – выделение более 500 мл крови в сутки.
В мокроте могут быть следы крови в виде прожилок, или же имеет место легочное кровотечение.
Причины появления крови в мокроте
Все причины отхаркиванья мокроты с кровью можно разделить на: сопровождающиеся кашлем и проявляющиеся без него.
Мокрота с кровью без кашля
Бывают ситуации, когда кровь в мокроте появляется и без кашля. Сначала необходимо определить источник поступления крови в ротовую полость. Например, из губы, языка, десны, зуба или носоглотки. Вкус крови во рту или кровяные прожилки в мокроте могут наблюдаться после проведенных медицинских манипуляций — бронхоскопии, пункции легкого, катетеризации легочной артерии и подобных методов обследования.
Гемоптизис без признаков кашля может проявляться по совершенно банальным причинам, связанными с проблемами стоматологического характера. Зубные патологии или травмы десен могут вызвать кровоточивость. Смешивание крови со слюной часто принимают за патологические включения в слизи. Вызывают такую симптоматику и недавние геморрагии в носовой полости, проникающие в ротовую полость, и отхаркивающиеся с мокротой на протяжении несколько дней.
Такая симптоматика свойственна при сосудистом надрыве аорты, а так же при медицинских манипуляциях, такие процедуры провоцируют незначительную геморрагию и не нуждаются в лечении. Но бывают ситуации, когда гемоптизис без кашля может быть следствием внутренних патологий. Причиной могут быть – инфекционные процессы в дыхательной системе, тромб в легком, онкологическая патология, либо проблемы с гемостазом (в свертываемости крови).
Наиболее распространенная причина – кардиогенный легочный отек, проявляющийся слабостью и болевым синдромом в зоне груди, незначительным выделением ярко-алой пенистой мокроты. Нередки случаи летальности. В любом таком случае – необходимо квалифицированное обследование.
Почему кровь в мокроте по утрам?
Проявление гемоптизиса в утренние часы часто свидетельствует о длительных функциональных нарушениях в организме, связанных:
- С воспалительными или опухолевыми процессами в легочной ткани;
- Развитием клеточной аллергии и гранулем специфического характера в различных органах и системах организма, вызванных бактериями туберкулеза;
- Геморрагическим диатезом;
- Сосудистой аневризмой или варикозом;
- Патологиями носоглотки и миндалин.
Мокрота с кровью при кашле
Причиной может стать даже чрезмерное употребление препаратов, разжижающих кровь. Например, Аспирина. Он делает сосуды более хрупкими и при малейшем отхаркивании могут появиться как прожилки крови, так и жидкая кровь изо рта. Но, чаще всего причинами этой патологии все же являются воспалительные и инфекционные заболевания органов дыхания, различные опухоли и другие болезни внутренних органов.
Кашель может быть вызван аллергией (косвенно на это показывает увеличение уровня эозинофилов в общем анализе крови) — необходимо противоаллергическое средство
Кашель с кровью при простуде
Простуда может проявлять себя различными симптомами — повышением температуры, плохим самочувствием и так далее. Если вовремя не начать лечить эту болезнь, то она принимает затяжной характер. Появляется сначала сухой кашель уже без температуры, затем переходит в мокрый. Если и это не начать лечить, то ожидают довольно серьезные осложнения. Такие как, пневмония, абсцесс и ХОБЛ.
Так может ли при простуде быть отхаркивание кровью? К сожалению, редко, но может быть. Почему это происходит? Во время приступа кашля, особенно сухого, происходит сильное напряжение гладких мышц гортани. Это может спровоцировать небольшой разрыв мелких сосудов и вен. В этом случае в мокроте будет небольшое количество кровяных прожилок алого цвета.
Если вы болеете ОРЗ, гриппом или бронхитом с длительным отхождением отделяемого красного цвета — то это уже признак более серьезных заболеваний. Следует рассказать об этом лечащему врачу, который направит на дополнительное обследование.
Диагностика причин появления кашля с кровью
Как уже упоминалось, причиной появления мокроты с прожилками крови могут быть многочисленные заболевания, хотя наиболее распространенным является воспаление, которое происходит от банальной инфекции верхних дыхательных путей.
Но большой ряд других заболеваний так же может приводить к появлению крови в мокроте:
- Синусит. Воспаление придаточных пазух носа, в результате накопления слизи в придаточных пазухах носа и носовых ходах, на которой активно развивается инфекционный процесс вирусной и/или бактериальной этиологии.
- Ларингит. Воспаление гортани вирусной этиологии, реже бактериальной (стрептококки и Haemophilus influenzae).
- Фарингит. Воспаление глотки, вызванное вирусами, такими как аденовирус или вирус Эпштейна-Барра и/или бактериями, такими как стрептококки.
- Острый бронхит. Воспаление слизистой оболочки бронхиального древа, вызванное в 90% случаев от вирусами (аденовирусы, гриппоподобные вирусы, коронавирус, риновирус и др.) и в 10% – бактериями (стрептококки, Haemophilus influenzae, Bordetella pertussis, др.).
- Хроническая обструктивная болезнь легких. Вырождение легочных и бронхиальных тканей хронического характера, что затрудняет транзит вдыхаемого воздуха. Курение сигарет и загрязнение воздуха являются одними из основных причин этого заболевания.
- Пневмония. Воспалительный процесс альвеол легких вызванный вирусами, бактериями, грибками или паразитами.
- Туберкулез. Инфицирование легких Mycobacterium tuberculosis.
- Гранулематоз Вегенера. Воспаление мелких сосудов верхних дыхательных путей аутоиммунного характера.
- Фиброз (муковисцидоз). Генетическое заболевание, приводящее к дефициту белка CFTR, который отвечает за транизт хлора. Что приводит к накоплению жидкостей в жизненно важных органах, таких как легкие и поджелудочная железа.
- Рак легких. Образование опухолевых клеток в легких.
- Митральный стеноз. Патологическое сужение клапана, который отделяет левое предсердие от левого желудочка. Митральный стеноз вызывает кровотечения из мелких сосудов легких и, следовательно, появление мокроты с прожилками крови.
- Тромбоэмболия легочной артерии. Этим термином определяется состояние, когда одна из двух легочных артерий закупоривается тромбом или сгустком крови. Это состояние характеризуется кашлем с мокротой и пятнами крови.
- Абсцесс легких. Гнойный процесс в паренхиме легких.
- Потребление некоторых запрещенных наркотиков, таких как кокаин и крэк.
https://www.youtube.com/watch?v=sJ_h4oF9eCg
Кровь при кашле людьми, не обладающими специализированным медицинским образованием, в 90% случаев воспринимается, как что-то ужасное.
В реальной жизни появление прожилок крови в мокроте иногда является практически физиологическим. Оценка опасности ситуации для здоровья человека проводится в зависимости от сопутствующих обстоятельств.
Болезни, характерные появлением крови в мокроте
Патологические состояния, при которых наблюдается симптом крови в мокроте или кашля с кровью:
- Бронхит. Длительный кашель с мокротой. В мокроте ярко-алые вкрапления крови вместе с гноем. Высокая температура, одышка.
- Пневмония. Откашливается «ржавая» мокрота, с вкраплениями алой крови. Одышка, слабость, высокая температура.
- Абсцесс легкого. Устойчиво повышенная температура, потливость по ночам, боль в груди, плохой аппетит. Мокрота гнойная, зловонная, с вкраплениями крови.
- Бронхоэктатическая болезнь. Кашель длительный, в мокроте присутствует гной. Одышка, повышение температуры, слабость.
- Туберкулез. Устойчивая субфебрильная температура, потеря массы тела, вялость, плохой аппетит, гнойная мокрота со следами крови.
- Рак легких. Алые прожилки в мокроте, продолжительный кашель, резкое похудение, ощущение удушья, сильная потливость ночью, боль в груди.
- Сердечные нарушения. Застой крови, одышка во время физических нагрузок, кашель со следами крови.
- Эмболия лёгочной артерии. Сильно выраженные боли за грудиной, спустя пару часов после начала боли — кашель с кровью.
- Респираторный муковисцидоз. Частые простуды. При кашле выделается гнойная вязкая мокрота со следами крови.
- Заболевания желудка, пищевода, двенадцатиперстной кишки. Вместо кашля с кровью – кровавая рвота. Эти явления важно отличать друг от друга. При рвоте кровь выделяется сгустками темного красного цвета.
- Патологии травматического генеза (после биопсии, бронхоскопии, после операций). Кашель с кровью алого цвета появляется после операций или травмирующих диагностических манипуляций.
Патологические состояния, при которых наблюдается кровь в слюне:
- Обезвоживание организма.
- Гипотиреоз.
- Бронхит.
- Рак лёгких.
- Туберкулёз.
- Пневмония.
Кровяная мокрота при туберкулезе
Кашель с кровью является частым симптомом активной формы туберкулеза. Это одно из самых трудноизлечимых инфекционных заболеваний легких. Каждый год число больных туберкулезом увеличивается. В год от этой болезни умирает более 4 миллионов человек. Возбудителями туберкулеза являются микобактерии. Это внутриклеточные микроорганизмы, обладающие высокой устойчивостью к воздействию факторов окружающей среды и многим антибактериальным препаратам.
Около 2 миллиардов человек во всем мире инфицировано микобактериями. При достаточной напряженности иммунитета заболевание не возникает. Предрасполагающими факторами развития туберкулеза являются курение, переохлаждение, стресс, алкоголизм, наличие сахарного диабета, хронической патологии сердца, гиповитаминоз, наличие ВИЧ-инфекции.
Туберкулез легких характеризуется следующими признаками:
- кашлем с мокротой;
- незначительным повышением температуры тела;
- насморком;
- хрипами в легких;
- увеличением лимфатических узлов;
- ночной потливостью;
- слабостью;
- апатией.
При туберкулезе отходит мокрота с прожилками крови. Она может быть гнойной. Нередко это происходит по утрам. Кровохарканье чаще возникает на поздних стадиях заболевания. Частое выделение крови может становится причиной анемии. Туберкулез является заразным заболеванием. Он может передаваться воздушно-капельным путем, поэтому так важно своевременно обращаться к врачу.
Глистная инвазия
Если у ребенка или взрослого в организме имеются гельминты, возможно выделение вместе с мокротой крови из легких. Имеется огромное множество гельминтов. Они могут жить и размножаться практически во всех органах (печени, желчном пузыре, головном мозгу, сердце, легких). Наиболее часто мокрота с кровью отхаркивается при следующих паразитарных заболеваниях:
- Парагонимоз;
- Стронгилоидоз;
- Эхинококкоз;
- Анкилостомоз;
- Трихинеллез;
- Аскаридоз.
Аскариды живут в просвете кишечника, но при неблагоприятных факторах они могут мигрировать через легкие, вызывая травмирование органа. Заражение человека паразитами может происходить фекально-оральным механизмом (при употреблении плохо промытых продуктов или загрязненной воды), контактным способом (через кожные покровы). Кашель при гельминтозах чаще всего сухой. Дополнительными симптомами паразитарной инфекции могут быть снижение массы тела, тошнота, боли в животе, хрипы в легких, головная боль, рвота. Нередко кашель беспокоит больных людей утром.
Воспаление легких
Кровь при кашле может выделяться при пневмонии. Чаще всего это происходит, если возбудителями болезни являются стафилококки, легионеллы, псевдомонады. Пневмонией называется острое воспаление легочной ткани. В большинстве случаев заболевание имеет инфекционную природу. Распространенность заболевания среди населения составляет 10-15 случаев на 100 тысяч человек. Нередко страдают дети. Пневмония опасна своими возможными осложнениями. Нередко она приводит к гибели больного. Появление крови в мокроте наиболее характерно для крупозной пневмонии.
Прием медикаментов для лечения заболеванияОсновными симптомами этой формы воспаления легких являются: кашель, высокая температура (до 40 градусов и выше), слабость, одышка, боли в груди. Вначале кашель сухой, затем он становится продуктивным. При этом выделяется мокрота с прожилками крови. Мокрота кирпичного, ржавого цвета. Симптомы заболевания могут беспокоить человека 1-2 недели. При пневмонии в процесс может вовлекаться как сегмент легкого, так и доля. Нередко развивается тотальное воспаление. Пневмония может привести к следующим осложнениям: формированию абсцесса, гангрене легкого, развитию дыхательной недостаточности, эндокардиту, миокардиту.
Анализ мокроты очень важен для постановки диагноза. Если имеет место инфекционный процесс, то в мокроте могут быть обнаружены различные бактерии. При подозрении на туберкулез проводится проба манту и диаскин-тест.
Кровяная мокрота при раке
Кровохарканье является одним из признаков рака легкого. Это наиболее грозная патология. Как и любые другие злокачественные опухоли, рак легких протекает в несколько стадий. Эффективность лечения во многом зависит от своевременности диагностики заболевания. Предрасполагающими факторами развития рака легкого являются следующие:
- курение (пассивное и активное);
- отягощенная наследственность;
- наличие хронической патологии легочной ткани и бронхов;
- эндокринные нарушения;
- вредные условия труда (контакт с асбестом, вдыхание пыли);
- контакт с вредными химическими соединениями (мышьяком, солями тяжелых металлов);
- работа на предприятиях по производству резины, добыче угля.
Рак легких чаще развивается у мужчин. Немаловажное значение имеет и загрязнение окружающего воздуха. Рак легкого характеризуется следующими симптомами:
- кашлем;
- снижением массы тела;
- повышенной потливостью;
- слабостью;
- одышкой.
Кровохарканье при раке наблюдается очень часто. Кровь при этом может быть смешана с мокротой. Иногда выделяется пенистая алая кровь. Если кровь свежая, то она имеет ярко-красный цвет. Свернувшаяся кровь выделяется в виде сгустков. Одновременно в мокроте может обнаруживаться слизь. Кашель у таких больных мучительный, надсадный. По мере прогрессирования болезни симптомы усиливаются. Нередко кровохарканье сочетается с одышкой. В случае развития периферического рака легкого, симптомы могут отсутствовать.
Причины кашля с мокротой и кровью
Кровь в мокроте при кашле в большинстве случаев – признак поражения дыхательной системы. Таким симптомом могут сопровождаться различные серьезные патологии, представляющие угрозу для жизни и здоровья человека. Причин кашля с мокротой и кровью может быть несколько, основными из них считаются следующие:
- Рак легких. Это заболевание в большинстве случаев выявляется у людей, у которых долгое время наблюдается кашель с кровью. При опухолевых процессах в легких в мокроте могут появляться алые прожилки крови. Другими симптомами этой патологии становится значительное снижение массы, боли в области груди, одышка, ощущение недостатка кислорода, продолжительный мучительный кашель, сильная ночная потливость и прочие. Наиболее подвержены данному заболеванию люди, курящие на протяжении длительного времени, а также работающие на производстве с постоянным загрязнением воздуха, например, в цементной промышленности.
- Бронхит острой формы. При сильном кашле в мокроте могут появляться небольшие единичные прожилки крови. Помимо этого, для бронхита характерны такие симптомы, как повышение температуры, слабость, сильный кашель с мокротой, иногда гнойной, одышка и прочие.
- Абсцессы легких, которые представляют собой образование в ткани легких полостей, заполненных гнойным содержимым. Обычно абсцесс развивается у людей с ослабленной иммунной системой. Признаками этого заболевания считаются боли в груди, повышение температуры, сохраняющееся длительное время, приступы ночной потливости, общее недомогание, нарушение нормального сна и аппетита, а также кашель, при котором выделяется большое количество мокроты с присутствием гноя и кровяных прожилок.
- Бронхоэктатическая болезнь. При этой патологии может отмечаться слабость, одышка, возможен подъем температуры. Сопровождается она продолжительным частым кашлем с отделением гнойной мокроты с кровью.
- Воспаление легких, или пневмония. Типичными симптомами заболевания становятся боли в груди, значительное повышение температуры, сильная одышка, резкий повторяющийся кашель, при котором может отходить большое количество мокроты со следами свежей крови. Цвет самой мокроты может быть «ржавым» из-за свернувшейся крови.
- Туберкулез. Он проявляется снижением массы тела, ухудшением аппетита, постоянным незначительным повышением температуры примерно до 37,5 градусов, постоянными приступами кашля с отхождением мокроты, в которой может присутствовать гной и прожилки крови. Появление большого количества свежей крови в мокроте при кашле – неблагоприятный диагностический признак.
- Эмболия легочной артерии. При эмболии происходит закупоривание просвета артерии легкого. К развитию данной патологии более склоны люди после хирургических операций, таких как лечение тромбофлебита вен ног. Признаками заболевания становится одышка, внезапно появляющиеся сильные боли в пространстве за грудиной, кашель с кровью возникает через несколько часов после первых симптомов.
- Повреждения и патологии развития сердечных клапанов и другие подобные заболевания сердца. При таких болезнях нарушается нормальная циркуляция крови, что приводит к застойным явлениям в легких. Симптомами патологий сердца считаются сильная одышка, усиливающаяся при физической активности, и кашель с мокротой и следами крови.
- Муковисцидоз. Эта патология характеризуется изменением функционирования желез и передается по наследству. Респираторный муковисцидоз, сопровождающийся поражением органов дыхания, проявляется такими симптомами, как кашель с отделением густой мокроты, в которой присутствует гной и прожилки крови, часто возникающие простудные заболевания, при этом инфекция быстро опускается в нижние отделы дыхательной системы.
- Внешние факторы. Кашель с кровью может возникнуть после проведения некоторых диагностических мероприятий, например, биопсии, бронхоскопии, операций на органах грудной клетки. Возможно появление следов крови в мокроте после приема определенных медикаментозных препаратов.
- Патологии органов пищеварения. Это достаточно редкий случай, когда рвота с кровью или кровотечения в области пищевода, желудка или верхних отделов кишечника принимается за выделение крови из легких. При заболеваниях органов пищеварительного тракта кровь выходит, как правило, в виде сгустков, в большом количестве, а цвет ее темно-красный.
Когда нужно обратиться к врачу?
Появление следующих симптомов говорит о наличии серьезного заболевания и требует немедленного обращения за медицинской помощью:
- Кашель с обильным отделением крови;
- Слабость, снижение веса, отсутствие аппетита;
- Длительный кашель у курильщиков;
- Одышка (чувство нехватки воздуха), возникающая в покое;
- Появление сильной боли в груди.
В редких случаях на фоне туберкулеза или рака легких возможно возникновение легочного кровотечения. При обильном выделении алой крови с пеной человеку необходимо придать полусидящее положение и немедленно вызвать скорую медицинскую помощь. Всю выделяющуюся кровь необходимо откашливать, не задерживать внутри.
При появлении крови в мокроте обязательно проконсультируйтесь с врачом:
- Терапевтом.
- Пульмонологом.
- Фтизиатром.
- Онкологом.
Кровь при кашле в мокроте – это серьезный симптом тяжелых заболеваний. Если вы наблюдаете такое грозное явление у себя или своих близких, медлить с посещением врача нельзя. Своевременное лечение поможет сохранить здоровье, а в некоторых случаях и жизнь.
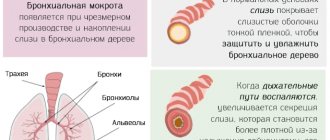
Мокрота с кровью при бронхите
Присутствие крови в мокроте во время кашля чаще свидетельствует о наличии серьезных заболеваний, связанных с дыхательной системой. Такой болезнью является хронический бронхит, протекающий в обостренной форме. Чтобы установить точную причину, необходимо знать симптомы, характерные для этого заболевания.
При остром бронхите, присутствует мокрый кашель. Иногда, в мокроте можно увидеть следы крови, а у больного повышается температура. Хронический бронхит характеризуется длительным кашлем, который держится свыше трех месяцев. При физических нагрузках возникает одышка.
В то время, когда хронический бронхит обостряется, в мокроте, кроме густых гнойных выделений, присутствуют алые прожилки крови. Поэтому, только после комплексного обследования, назначается курс терапии, направленный на устранение причины заболевания.
Диагностические мероприятия
Лечение проводится только после установления основной причин появления крови в мокроте. Диагностика включает в себя:
- опрос пациента и сбор анамнеза;
- общий анализ крови и мочи;
- осмотр полости рта и горла;
- проведение ФГДС;
- рентгенологическое исследование легких;
- КТ или МРТ;
- бронхоскопию;
- микроскопическое исследование мокроты на наличие бактерий;
- проведение ЭКГ;
- выслушивание легких;
- измерение температуры, давления, пульса.
Эти исследования позволяет выявить инфицирование человека. Иногда может исследоваться пот больного. Это наблюдается при подозрении на наличие муковисцидоза. Если параллельно периодически выходит кровь из носа, следует исключить заболевания крови.
При данном симптоме почти у 10% пациентов диагностика не всегда «срабатывает» даже при тщательном и длительном обследовании, что вынуждает пациента повторить процесс исследования через две недели. А почти половина пациентов, которым не удалось установить диагноз, оказались «ярыми курилками». После первичного обследования, если врач выявит тревожные симптомы, он даст направление на обследование к более узким специалистам.
Лечение заболевания
Лечение зависит от основного заболевания. Если прожилки крови в мокроте обнаруживаются при остром бронхите, лечение предполагает: соблюдение покоя, обильное питье, применение муколитиков, отхаркивающих средств, НПВС. Для разжижения и улучшения отхождения мокроты применяются следующие средства: Лазолван, Бромгексин, Амбробене, настой термопсиса, настой корня алтея. Если болит в груди, то могут применяться согревающие компрессы. Широко используется физиотерапия. В случае обструкции бронхов показаны бронхорасширяющие препараты. При бронхите на фоне вирусной инфекции назначаются противовирусные препараты (Ремантадин, Интерферон).
Симптоматическая терапия включает прием бронхорасширяющих средств (Эуфиллин, Беротек, Сальбутамол), муколитиков, отхаркивающих препаратов. При обнаружении раковой опухоли на ранней стадии проводится хирургическое лечение. После операции может быть организована лучевая и медикаментозная терапия. Химиотерапия используется в случае невозможности проведения операции для больного. На поздних стадиях, при наличии метастазов, в другие органы организуется паллиативная терапия. Она направлена на продление жизни больному. Таким образом, появление в мокроте крови является поводом для обращения к врачу.
Легочное кровотечение и первая помощь
Если у человека начинается обильное выделение кровавой пены изо рта – это неотложное состояние, так называемое легочное кровотечение. Необходимо без промедления госпитализировать больного. Первым делом – позвоните в «Скорую помощь». Легочное кровотечение может проявиться при туберкулёзе или раке лёгких.
Надо помочь больному принять позу полусидя, дать проглотить немного льда. Голову больного приподнять. Выделяющуюся кровь необходимо сразу откашливать, и ни в коем случае не задерживать внутри. Нельзя допускать, чтобы больной заглотил кровь. Опасность легочного кровотечения заключается в том, что кровь может попасть в глубокие слои легочной ткани, а это вызывает серьёзнейшую патологию – аспирационную пневмонию.
Причины
Кровохаркание может свидетельствовать об образовании злокачественных опухолей. К другим причинам относятся:
- тромбоэмболия сосудов легкого;
- стеноз митрального клапана;
- левый желудочек недостаточно функционирует;
- синдром Эйзенменгера;
- аномалия развития вен и артерий; легочный васкулит;
- геморрагический диатез;
- синдром Гудпасчера.
Может возникать выделение крови в слизи при наличии воспалительного процесса, травмы легкого, его ушибах или попаданиях внутрь инородных тел. Кашель с кровью может появиться при метастатической карциноме легкого, вирусных или пневмококковых пневмониях. Прожилки крови в мокроте при кашле могут проявляться при других опасных заболеваний.
Если мокрота откашливается с кровью (есть прожилки красно-ржавого цвета), то это значит, что в легких произошел разрыв мелкого кровеносного сосуда. Это никак не влияет на жизнедеятельность человека или продвижение его выздоровления. Такой признак является сигналом об инфекции легких, но только, если кровь выделяется не постоянно. Если это происходит регулярно, как можно скорее обратитесь к специалисту.
Сразу после пробуждения кровяная мокрота появляется по разным физиологическим причинам, и является одним из признаков опасного заболевания. К примеру, это может свидетельствовать о разрывах сосудов бронхов, что происходит при надрывном сильном кашле. Сосуды сами по себе очень хрупкие, тем более при лечении некоторыми препаратами. Кровь выделяется небольшими сгустками и пропадет через несколько дней.
В случае если вы наблюдаете утром большое количество крови при отхаркивании, это свидетельствует о том, что возможно у вас туберкулез. Его вызывает палочка Коха. Симптомы: надрывной кашель, высокая температура, выделение кровяной мокроты. Выявляется туберкулез с помощью флюорографии. Следующая причина – рак легких, который является самым опасным заболеванием. При раке присутствуют:
- одышка;
- першение горла;
- мучительный кашель;
- потеря веса, аппетита;
- повышение температуры;
- кровохаркание.
Причиной возникновения является большое пристрастие к никотиновым товарам (сигареты), поэтому курильщики страдают кашлем по утрам. При появлении примеси крови в мокроте утром велика вероятность заболевания инфарктом легкого. Может проявляться длительный обильный кашель. У больных наблюдается боль в груди, затруднение дыхания, присутствует одышка.
Во время болезни организм старается побороть недуг, поэтому появляется температура. Откашливание помогает вывести из дыхательных путей вредоносные тела и избыточную мокроту. Причины выделения кровяной мокроты во время кашля могут быть разными, определить болезнь может только врач. К примеру, такой симптом может быть признаком аллергической реакции. Еще причинами может стать сбой в работе сердечно-сосудистой системы.
Присутствие мокроты в полых органах легочных альвеол может вызывать раздражение горла. Она может привести к эмболии легочной артерии. Еще одной причиной могут стать венерические заболевания или курение. Организм пытается избавиться от никотиновых смол, которые оседают на стенки дыхательных органов. Кашель с примесями бывает при:
- отеке легких;
- пневмонии
- хроническом бронхите;
- абсцессе легких;
- туберкулезе;
- бронхиальной астме.
При простуде
Симптомами простудных заболеваний дыхательных путей часто является выделение мокроты из слизистых бронхов. Она имеет прозрачный или молочный цвет и пузырится. Если на нее попадают кровяные сгустки, мокрота становится розовой, а иногда наблюдается темно-красный окрас мокроты. Причинами выделения крови является воспаление горла. Стенки горла отекают. Сосуды могут лопаться из-за сильного резкого кашля. Это не опасно для здоровья, медицинское вмешательство не требуется.
При появлении гнойной мокроты следует обратить на это внимание. Появляются гнойные выделения у пациентов, которые уже переболели воспалением легких или пневмонией. После упомянутых заболеваний, иммунитет человека сильно ослаблен. Он не всегда справляется со своей защитной реакцией, поэтому, если заметили, что во время кашля присутствуют следы гноя, выделяются сгустки крови, обратитесь к лечащему терапевту.
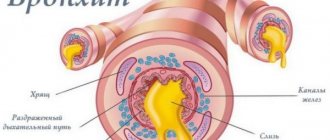
При бронхите
Во время кашля при бронхите можно наблюдать красные прожилки. Их можно обнаружить в густой слизистой массе, которая выделяется во время длительного кашля. Бронхит характеризуется проявлением воспаления слизистой оболочки бронхов. Болезнь длиться недолго, но с высокой температурой, частым удушающим кашлем.
Бронхит проявляется яркими вкраплениями или прожилками алой крови, присутствуют сгустки гноя. К симптомам застоя мокроты в легких добавляются еще несколько: возникает одышка, отмечается общая слабость. Обнаружить заболевание можно с помощью бронхоскопии. Бронхит можно спутать с муковисцидозом, причиной патологии которого является мутация гена муковисцидоза, что нарушает структуру и функции клеток, синтезирующих белок, поэтому наблюдается густая слюна, кашель с привкусом крови.
При пневмонии
Воспаление легких или пневмония сопровождается кашлем с мокротой, выделяется пенистая кровь. Острая форма характеризуется сильной одышкой с мокротой и прожилками крови. Вместе с этим можно заметить ухудшение общего состояния больного, глухой кашель, боли в груди. Отхаркивание сопровождается выделением слизи рыжеватого оттенка и слюны. Могут наблюдаться гнойные абсцессы. В полости рта скапливается небольшой гнойный налет, заметен неприятный запах.
При беременности
Бывают случаи, когда при беременности кашель беспокоит с кровяными прожилками, что является следствием разрыва мелкого сосуда бронха во время откашливания, возможной психической травмы или большой нагрузке. Прожилки коричневого или мокрота красновато-ржавого цвета могут наблюдаться несколько дней, а затем вовсе пропасть. В случае воспалительного процесса, гноя в кровяной мокроте, рекомендуется срочно обратиться к лечащему врачу.
- При воспалении бронхов кровохарканье появляется в 65% случаев. Острый или хронический бронхит отличается частыми и сильными приступами кашля. Именно тогда появляются кровяные прожилки, в основном, в утренние часы.
- Появление в мокроте крови ярко-алого цвета характерно для пневмонии или абсцесса легкого. Одновременно, повышается температура, наступает слабость, понижается иммунитет.
- Небольшое количество крови в мокроте наблюдается при ларингите, трахеите и тонзиллите.
- Для туберкулеза характерен длительный кашель, во время которого мокрота отделяется в небольшом количестве. Она имеет розовый цвет или красные прожилки.
- При раке легкого долго не наблюдаются клинические проявления. Но, через определенное время, у больного возникает кашель, повторяющийся приступами. В это же время, в мокроте появляются прожилки или сгустки крови. Состояние больного резко ухудшается.
- Декомпенсация при сердечно-сосудистых заболеваниях часто приводит к развитию легочной гипертензии. Из-за этого, в легких застаивается кровь, после чего, она и появляется в мокроте во время кашля.
- Серьезную угрозу жизни для больного представляет легочное кровотечение. В результате, во время кашля возникает обильное кровотечение, сопровождающееся одышкой и болями в грудной клетке. В таких случаях требуется срочная госпитализация.
Кровь в мокроте достаточно часто является симптомом заболеваний органов дыхания. Выделяют следующие разновидности кровохарканья:
- профузное;
- среднее легочное;
- малое легочное;
- истинное.
Причины кашля, сопровождаемого кровью, разнообразны. Такое состояние может наблюдаться при следующих заболеваниях легких:
- гемосидероз;
- силикоз;
- открытие и закрытые травмы легких;
- паразитарные заболевания;
- абсцесс;
- инфаркт легкого;
- пневмония;
- туберкулез;
- центральный рак легкого.
Причины кровохарканья могут скрываться в заболеваниях бронхов. Это может быть острый бронхит или бронхоэктатическая болезнь. Другие возможные причины: муковисцидоз, эндометриоз, саркоидоз, гемофилия, лейкоз, системная красная волчанка, стеноз митрального клапана.
Кровь способна поступать в мокроту из полости рта или горла. Причиной в этом случае является травма языка или кровоточивость десен. Иногда отхаркивание кровянистой мокроты может быть связано с проведением медицинских процедур (оперативные вмешательства, бронхоскопия, биопсия).
Не всегда прожилки крови в мокроте могут свидетельствовать о заболевании. Такое состояние способно возникнуть в результате простого разрыва мелких сосудов, что довольно часто происходит при сильном кашле. Также подобная мокрота выявляется на фоне использования некоторых лекарственных средств (антикоагулянтов).
Причиной кровяной мокроты при кашле часто становится активная форма туберкулеза. Такое инфекционное заболевание легких вылечивается очень трудно. Число больных туберкулезом увеличивается с каждым годом. Возбудителями такого недуга являются микобактерии, которые представляют собой внутриклеточные микроорганизмы, обладающие довольно высокой устойчивостью ко многим антибактериальным препаратам.
Согласно статистике, около двух миллиардов человек во всем мире инфицировано такими бактериями. При крепком иммунитете это заболевание обычно не возникает. Туберкулез обычно провоцируют следующие факторы: гиповитаминоз, хронические патологии сердца, сахарный диабет, алкоголизм, стресс, переохлаждение, курение, ВИЧ-инфекция.
Признаки туберкулеза:
- слабость;
- ночная потливость;
- увеличение лимфоузлов;
- хрипы в легких;
- насморк;
- небольшое повышение температуры тела;
- кашель с мокротой;
- апатия.
При туберкулезе мокрота может содержать не только кровь, но и гной. Отхаркивание кровью возникает чаще всего на поздних стадиях заболевания. При частом выделении крови развивается анемия. Туберкулез – это заразное заболевание, которое способно передаваться воздушно-капельным путем.
Глистная инвазия
Отхаркивание мокроты с кровью может быть при наличии гельминтов, которые могут жить и размножаться практически во всех внутренних органах (легкие, сердце, головной мозг, желчный пузырь, печень). Достаточно часто мокрота с кровью отхаркивается при таких паразитарных заболеваниях, как:
- аскаридоз;
- трихинеллез;
- анкилостомоз;
- эхинококкоз;
- стронгилоидоз;
- парагонимоз.
Профилактика появления крови в мокроте
Общими мерами профилактики являются:
- здоровый образ жизни, умеренные физические нагрузки, частое пребывание на свежем воздухе;
- рациональное сбалансированное питание, богатый витаминами и микроэлементами рацион;
- укрепление иммунитета, закаливание, профилактика простудных заболеваний;
- отказ от курения или его сокращение;
- ограничение посещения людных мест в период эпидемий вирусных заболеваний;
- регулярное санаторно-курортное лечение для страдающих хроническими заболеваниями бронхолегочной системы;
- лечение простуды при первых ее симптомах, недопущение осложнений;
- для профилактики легочного кровотечения необходимо своевременно выявлять и лечить заболевания, на фоне которых оно может развиваться, контролировать свертываемость крови.
При ряде заболеваний, чаще всего органов дыхания, кашель может сопровождаться небольшим или обильным выделением крови – жидкой, в виде небольших вкраплений или сгустков. Если мокрота с кровью при простуде наблюдается неоднократно, необходимо обратиться к врачу и пройти обследование, чтоб своевременно выявить осложнения. Лечение кровохарканья зависит от вызвавших его причин, а здоровый образ жизни, укрепление иммунитета, профилактика простуд и своевременное лечение прочих заболеваний являются лучшей его профилактикой.