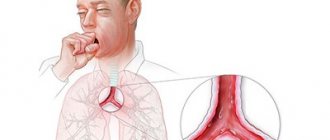
Симптомы и лечение бактериального бронхита у детей и взрослых.
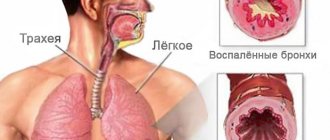
Заболевание бактериальный бронхит является воспалением, распространяющимся на оболочке слизистой, находящейся на трахеобронхиальном дереве.
У детей это заболевание встречается достаточно редко.
Однако своевременная диагностика и лечение способны уберечь ребенка от перехода в более сложную форму заболевания.
Бронхит, спровоцированный рядом болезнетворных бактерий, развивается вследствие запущенной вирусной формы. Проявиться заболевание может по ряду причин.
- Причины бактериального бронхита
- Виды бактериального бронхита
- Симптомы бактериального бронхита
- Как отличить бактериальный бронхит от вирусного?
- Диагностика бактериального бронхита
- Лечение бактериального бронхита
- Профилактика бактериального бронхита
Причины бактериального бронхита
Как и многие вирусные болезни, поражающие органы дыхания данный тип бронхита способен начать прогрессировать при переохлаждении или при контакте с переносчиком заболевания.
Особенностью бактериальной формы бронхита являются инфекции бактериальной флоры.
К ним относят:
- стрептококки;
- стафилококки;
- пневмококки;
- и другие.
Бактериальные агенты способны попасть в организм детей лимфогенным или гематогенным путем.
Группой риска становятся дети с ослабленным иммунитетом и склонные к аллергии.
А также нужно внимательно относиться к респираторным простудным заболеваниям, поскольку именно они являются первоначальной причиной развития бактериальной формы бронхита.
Бактериальные инфекции
Бактериальных инфекций, вызываемых кашель и поражение дыхательных путей значительно больше, чем вирусных. Среди наиболее распространенных нужно выделить:
- Возбудители коклюша.
- Пневмококки.
- Хламидии.
- Гемофильная палочка.
- Стрептококки.
Сразу нужно отметить, что в данном случае, ни о каких противовирусных препаратах и речи не может вестись. Здесь нужно, как можно скорее использовать антибактериальную терапию, так как последствия могут быть серьезными.
Кстати, золотистый стафилококк, который так часто высеивают, а потом лечат антибиотиками, не является опасным возбудителем. Этот агент в дыхательные пути попадает абсолютно случайно, более того, ему там совсем некомфортно и без медикаментозной терапии. Он привык обитать на кожных покровах любого человека и попадает в организм совершенно случайно.
Виды бактериального бронхита
Существует несколько видов бактериального бронхита. Медицинские специалисты разделяют острую и хроническую форму болезни.
Острая форма представляет собой воспалительный процесс на слизистой бронхов с исключением поражения ткани легких.
Хронический бронхит же поражает все слои стенки бронхов.
Выделяют еще один тип осложнений заболевания у детей – хламидийный бронхит.
Это инфекционная форма болезни причиной которой становятся паразиты, хламидии.
При правильном лечении протекает оно в течение одной недели двух недель.
Диагностика
При выслушивании определяется жесткое дыхание, мелко- или крупнопузырчатые хрипы, которые смещаются и меняют свой характер после кашля.
В общем анализе крови для бактериальной формы характерно повышение уровня лейкоцитов, палочкоядерных нейтрофилов, рост СОЭ. Исследование мокроты включает бактериоскопию, посев на питательные среды для определения вида бактерий и устойчивости к антибиотикам.
Если бронхит не проходит, показан рентген. На рентгенограмме отмечается усиление сосудистого рисунка легких, а тени, инфильтраты отсутствуют. В тяжелых случаях, когда бактериальный бронхит не поддается антибактериальному лечению, проводят промывание бронхов и исследование вод на флору и чувствительность к антибиотикам.
Симптомы бактериального бронхита
Бронхит, спровоцированный бактериями определенного типа, имеет определенные симптомы.
С самого начала заболевание имеет четко выраженные симптомы.
К основным жалобам больного относят:
- вялость;
- жжение в области гортани;
- боль в горле;
- дискомфорт в грудной части;
- кашель;
- небольшое повышение температуры тела;
- одышка.
При развитии заболевания у детей появляются симптомы общей слабости и недомогания. Ребенок вялый, у него пропадает аппетит, он отказывается от игр.
Боль в области груди объясняется наличием такого воспаления, как трахеит.
Самые выраженные симптомы у детей и взрослых, это боль в горле и сухой или влажный кашель.
Появляется кашель из-за воспаления оболочек слизистой бронхов и трахеи, что приводит к раздражению нервных окончаний.
Симптомы бактериального бронхита включают в себя и выделение незначительного количества мокроты, появившейся вследствие развития воспаления слизистых.
В процессе дыхания у детей может прослушиваться хрип или жесткое дыхание.
При диагностике берется кровь на анализ, но результаты чаще всего не показывают сильных изменений.
Если лечение заболевания не было начато на первой стадии, то симптомы начинают усиливаться.
Появляется боль в мышцах, а температура повышается и держится на протяжении двух – трех дней.
Такие симптомы, как кашель и боль в груди начинают прогрессировать, что вызывает проблемы с дыханием, в том числе отдышку. Также увеличивается количество мокроты.
Даже при правильном лечении бронхит не проходит сразу. Основные симптомы исчезают примерно через неделю.
Больного продолжают беспокоить следующие симптомы:
- кашель;
- мокрота.
Но через три – четыре недели болезнь полностью проходит.
Бактерии и заболевания горла – Мир Бактерий
Инфекции горла могут возникнуть при наличии провоцирующих факторов, самостоятельно. Их главная опасность кроется в том, что некоторые бактерии дают осложнения на другие системы и органы.
Инфекции горла
Это одна из самых распространенных проблем. Не каждая иммунная система способна выдержать атаку патогенных вирусов, бактерий, грибов. Причиной возникновения чаще всего становится сниженный общий или местный иммунитет.
При инфекционных болезнях может пострадать любая часть горла: задняя стенка, миндалины, а также слизистые, расположенные рядом (дужка миндалин или верхнее небо).
Попав в тело человека, вирусы, бактерии, грибы начинают активно размножаться. Это приводит к формированию воспалительного процесса, имеющего свои специфические черты. Они являются главным показателем для врача.
Причины
Появление боли или воспаления в горле не всегда связано с развитием инфекции. Поэтому врач должен дифференцировать болезнь от аллергических реакций, чрезмерного перенапряжения мышц гортани, физического повреждения горла. В этих случаях лечение противовоспалительными средствами не принесет результата или поможет лишь на некоторое время.
При инфекции возбудителем является конкретный микроорганизм. Он может попасть:
- воздушно-капельным путем,
- через предметы инфицированных людей,
- посредством собственных немытых рук.
Иногда причиной развития болезни становится условно-патогенная микрофлора, которая есть у каждого человека. В этом случае предпосылкой становится нарушение баланса и ослабления иммунитета.
Горло является входными воротами для различных видов инфекций. Но перед тем как назначить лечение, врач обязательно устанавливает вид возбудителя.
На фото симптомы вирусной и бактериальной инфекции горла
Бактериальные
Бактерии при попадании в теплую и влажную среду проявляют повышенную активность. Они начинают разрушать здоровые клетки, что приводит к формированию гнойных процессов. Симптомами могут стать:
Заражение происходит чаще всего воздушно-капельным путем, при взаимодействии с больным человеком. Возбудители могут привести к отиту, синуситу, лимфадениту, ангине, заглоточному абсцессу.
Осложнения при бактериальной патологии развиваются, если инфекция переходит в генерализованную форму. Постепенно происходит распространение патогенной микрофлоры по всему организму, что формирует воспаленные очаги во всех внутренних органах.
Стрептококк
Это бактерия, которая живет на предметах обихода, на коже, слизистой и в пищеварительном тракте. Она не очень устойчива к высоким температурам и воздействиям дезинфицирующих препаратов.
В горло стрептококк попадает с воздухом, плохо обработанными продуктами питания, через домашних животных. Полностью исключить контакт с ним невозможно.
Стрептококк вызывает:
- скарлатину,
- фарингит,
- тонзиллит.
При этом симптоматика зависит от вида стрептококка и пораженной зоны в горле. Для фарингита характерным является умеренное повышение температуры, воспаление горла и небных дужек, кашель.
При ангине происходит увеличение миндалин, формирование гнойных очагов и повышение температуры до высоких отметок. При скарлатине к симптомам ангины добавляются специфичные зерна на языке, типичная сыпь на теле.
Чем опасна стрептококковая инфекция, рассказывает доктор Комаровский:
Стафилококк
Это бактерия, как и предыдущий вид, относится к условно-патогенной. Наиболее опасным является золотистый стафилококк, который вызывает серьезную симптоматику болезней и осложнения. Активизируется бактерия при снижении иммунных сил организма, при ОРВИ или гриппе.
Стафилококк приводит к тонзиллиту, фарингиту, ларингиту. При гнойной ангине налет легко снимается, но застрагивает язычок и дужки. Есть симптомы общей интоксикации. К ним относится головная боль, слабость. Боли в горле настолько сильные, что человек отказывается от еды и пищи.
При фарингите происходит скопление вязких слизистых наложений на задней стенке, но не на миндалинах. Першение провоцирует приступы сухого кашля. Появляется боль в горле. При ларингите в воспалительный процесс подключаются слизистые оболочки гортани с захватом области трахеи. Последнее провоцирует сильный сухой кашель, который со временем сменяется на влажный.
Дифтерийная палочка
Дифтерия — острое инфекционное заболевание, вызванное особым видом бактерии. Но опасность представляет не сама бактерия, а токсин. Он может затронуть нервную систему, сердце, почки, привести к летальному исходу.
Заражение происходит от больного или бактерионосителя. Попадают палочки воздушно-капельным путем, с каплями слюны или слизи. Входными воротами выступает слизистая носоглотки, раны, конъюнктива глаза.
Дифтерийная палочка приводит к отеку и некрозу слизистой оболочки, но боль менее выражена, чем при ангине. Появляется лихорадка, когда токсин с кровью достигает гипоталамуса. Температура держится до 14 суток. Врач может отметить незначительное увеличение миндалин. Одной из особенностей болезни является отсутствие насморка.
Коклюшная палочка
Возбудителем при коклюше является бактерия Bordetella pertussis. Заразиться ей можно воздушно-капельным путем. Недуг протекает с явлением судорожного приступообразного кашля и поражением дыхательной и сердечной системе. Часто коклюшная палочка является причиной возникновения спазма в горле, но область гортани и носоглотки в меньшей степени подвержены недугу.
В процессе развития палочка выделяет токсины на слизистую, которые воздействуют на нервную систему. Процесс отравления приводит к нарушению режима сна и приема пищи.
Палочка Коха
Она вызывает туберкулез гортани. В большинстве случаев недуг развивается на фоне туберкулеза легких, распространяется на гортань. К симптоматике относят сиплость голоса, нарушение глотания. Происходит утолщение тканей, что вызывает стенозу, недостатку кислорода. Лечение заключается в приеме медикаментов.
Чаще всего палочки Коха вызывают хроническую инфильтративную форму. На начальных стадиях она протекает без симптомов. Постепенно происходит нарастание температуры, появление сухого кашля, чувства распирания.
Вызвать заболевание горла могут и другие бактерии, например, гонококк или пневмококк. Гонококк приводит к появлению бело-желтого налета. Лимфатические узлы увеличиваются, повышается слюноотделение, появляется неприятный запах изо рта. Болевые ощущения при глотании и в спокойном состоянии. Появляются и симптомы стоматита.
Пневмококк представляет собой бактерию шаровидной формы. В горле инфекция развивается редко, поскольку от нее больше всего страдают уши, дыхательная система. При болезни поражается нервная система, сердце и ЖКТ.
Вирусные
Инфекции, вызванные внедрением в организм заразных агентов. Вирусы могут быть в 100 раз меньше, чем бактерии и грибы. Особенностью является то, что в течение 3-7 дней иммунитет формирует клетки по отношению к такому возбудителю инфекции. Поэтому обычно заболевания длятся не больше недели.
Этиология острых вирусных инфекций
Вирусы гриппа
Данный вид в основном поражает дыхательные пути. Выявлено больше 2000 различных типов таких вирусов. Источником инфекции становится больной человек, имеющей явную или стертую форму болезни. Заразен он около недели.
Без сдачи анализа невозможно отличить грипп от других видов ОРВИ. Поэтому на практике диагноз устанавливается лишь на основании эпидемиологических данных. Типичная картина:
Горло немного красное, наблюдается небольшая отечность слизистой.
Риновирусы
Под ними понимается острое вирусное поражение носа и носоглотки. Температура не повышается выше 38 градусов. Появляется першение в горле, чихание, насморк. Пропадает обоняние. Риновирус приводит к риниту и фарингиту. Агентами для инфекции становятся клетки семейства пикорнавирусов.
Интоксикационный синдром выражен слабо. Из-за появления секрета из носа в большом количестве появляется шелушения кожи вокруг носа. При присоединении бактериальной инфекции возможно развитие ларингита, вирусной ангины и некоторых других болезней.
Как передается вирусная инфекция:
Аденовирусы
При аденовирусной инфекции поражаются дыхательные пути, глаза, лимфоидная ткань. В зависимости от особенностей работы иммунитета может быть разное течение болезни. Ранним симптомом служит повышение температуры тела до 39 градусов и слабо выраженные симптомы интоксикации.
Появляется выделение из носа, отечность задней стенки глотки. Возможно формирование точечного налета на миндалинах. При протекании недуга в кишечной форме присоединяется:
- мезентеральный лимфаденит,
- лихорадка,
- диарея,
- рвота.
Другие виды
Энтеровирусная инфекция протекает по типу ОРВИ, сопровождается лихорадкой и катаральным воспалением дыхательных путей. Вызывается она ECHO типа 11 и 20, вирусом Коксаки. В основном заболевание начинается остро, иногда с озноба и головной боли. Источником являются больные и вирусоносители. Заражение происходит фекально-оральным и воздушно-капельным путем.
Коронавирусная инфекция приводит к развитию респираторных и кишечных заболеваний. Первое размножение происходит в слизистой носоглотке. У взрослых характерным является насморк, а у детей развиваются бронхиты и пневмонии.
Герпес
Герпес в горле появляется редко. Чаще пузыри формируются на слизистой оболочке рта, но они могут поразить любую область тела. При появлении высыпаний в горле врач может говорить о тяжелой форме заболевания. Обычно возбудителем становится вирус простого герпеса.
Его часто принимают за ангину, стоматит, заболевания бактериальной природы. Обязательно повышается температура, краснеет голо и другие участки во рту. Можно увидеть появление пузырьков с жидкостью внутри.
Как выявить герпетическую ангину, смотрите в нашем видео:
Грибковые
Грибковое поражение приводит к ларингиту, тонзиллиту. Иногда человек не догадывается, что у него есть проблема. Наиболее распространенный микоз – Кандидоз. Во время глотания усиливается боль, появляется гиперемия слизистой. Отличительной чертой от других болезней являются белые выделения, похожие на творог.
На языке и задней стенке может появиться налет желтого цвета. Это говорит о развитии плесневелых грибов. Практически всегда наблюдается отечность носоглотки и миндалин, повышается температура тела. При вовлечении в инфекционный процесс небной, глоточной и язычной миндалины развивается грибковая ангина.
Кроме кандидоза в горле может появится аспергиллез, бластомикоз и некоторыми другими.
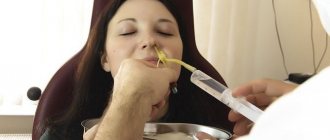
Методы диагностики
При появлении боли в горле следует сразу обратиться к врачу, поскольку причина этого симптома может быть опасной. Обследование включает:
- Сбор анамнеза во время беседы.
- Анализ общего состояния обратившегося.
- Осмотр горла.
- Пальпация шеи в районе горла и лимфоузлов.
При культуральном посеве происходит выращивание возбудителя в течение определенного времени. Иногда используется иммуноферментный анализ, направленный на определение антигенов и антител в исследуемом материале.
Как определить вирусную или бактериальную инфекцию по результата анализам, смотрите в нашем видео:
Особенности лечения инфекций разной этиологии
Лечение может быть общим и специфичным. В первом случае используются препараты:
- жаропонижающие,
- противовоспалительные,
- обезболивающие.
Если болезнь вызвана бактерией, то врач с большой долей вероятности пропишет антибиотики. Для уменьшения отека и спазмов часто назначаются антигистаминные средства. Для лечения недуга вирусной природы назначаются противовирусные препараты и средства для повышения иммунной реакции. При развитии грибка выписываются антисептики с противогрибковым эффектом.
Пациент, независимо от вида заболевания, должен много пить. Дополнительно назначается полоскание с использованием раствора соды и соли и ромашки. Сегодня в аптеках есть и специальные таблетки для рассасывания. Они убирают боль из горла, обладают местным антисептическим действием.
Прогноз и методы профилактики
Прогноз при своевременно начатом лечении практически всегда благоприятный. В большинстве случаев течение болезни зависит от того, насколько сильный у человека иммунитет. Для профилактики вы можете:
- закаляться,
- правильно питаться,
- жить в квартире с достаточно увлажненным воздухом.
Если был контакт с больным человеком, то в качестве профилактики можно использовать полоскание. Его же проводят и в межсезонье. В качестве антисептических средств используются отвары шалфея, календулы, эвкалипта, сосновых почек.
Врачи рекомендуют после каждой болезни менять зубную щетку. При болезни вирусы, бактерии и грибы на ней остаются даже при хорошем уходе. Некоторые из них могут долгое время находиться в таких условиях живыми. После перенесенной инфекции и во период болезни пейте отвар шиповника с медом.
Источник: https://dmnesterov.ru/sistematika/bakterii-i-zabolevaniya-gorla.html
Бронхит бактериальный или вирусный: как определить?
Вирусы в отличие от бактерий развиваются значительно медленнее.
В большинстве случаев, бактериальное заболевание накладывается на уже имеющееся вирусное.
Главным отличием поражения вирусами органов дыхания является отсутствие гнойных выделений (мокроты).
Бактерии способны погибать и разлагаться, что и вызывает гнойный процесс.
Выявить какого типа болезнь можно с помощью анализа крови.
Диагностика бактериального бронхита
Прежде чем приступить к лечению бронхита, следует провести тщательную диагностику в медицинском учреждении.
При жалобах на состояние здоровья у детей, доктор предварительно проводит осмотр и опрос о том, какие симптомы мучают пациента.
По результатам диагностики ставится предварительный диагноз.
Дополнительные методы диагностики
Для того, чтобы получить более точную клиническую картину, необходимо пройти ряд дополнительных исследований.
К дополнительным методам относят:
- общее исследование крови;
- рентген;
- анализ мокроты на микрофлору.
Чтобы исключить развитие туберкулеза, пациент проходит процедуру бактериологические исследования.
Также при воспалении у детей бронхов по бактериальному типу, проводится спирография (исследование состояния внешних дыхательных функций).
Иногда лечащий врач может назначить прохождение бронхоскопии. Но такое обследование у детей проводится очень редко.
Лечение бактериального бронхита
При бактериальном бронхите у детей, лечение должно начинаться после появления первых признаков заболевания.
Лечение предполагает устранение инфекции, спровоцировавшей развитие болезни.
Для этого больному назначается ряд антибиотиков, прием которых должен соответствовать рекомендациям врача.
Чтобы уменьшить симптоматику бронхита, необходимо проводить лечение с приемом препаратов, предотвращающих кашель и анальгетиков.
А так же, как и при любом респираторном заболевании, лечение ребенка должно сопровождаться покоем и обильным питьем.
При более сложных формах болезни лечение подразумевает прием спазмолитических и противоточных препаратов, снимающих спазмы бронхов.
Лечение бактериального бронхита в домашних условиях
Лечение в домашних условиях также ускоряет процесс выздоровления.
Наиболее безопасными способами облегчения состояния больного, станет прогревание икроножных мышц горчичниками. Также полезны отвары трав, способствующие снятию воспаления и раздражения органов дыхания.
При сухом кашле и температуре следует избегать прикладывания компрессов и натираний.
Прежде чем воспользоваться методами народной медицины, необходимо проконсультироваться с лечащим врачом.
Продуктивный и непродуктивный кашель
Продуктивный кашель сопровождается выделением слизи или мокроты. Слизь из дыхательных путей иногда может даже попадать в нос и пазухи носа. Продуктивный кашель обычно не следует подавлять – он способствует очищению легких от слизи. Существует много причин, из-за которых возникает продуктивный кашель, среди них:
- Вирусные инфекции. Продуктивный кашель является обыкновенным симптомом простуды. Его вызывает образование излишней слизи в легких и дыхательных путях.
- Бактериальные инфекции. Бактериальные инфекция легких или верхних дыхательных путей могут вызвать кашель. Такой кашель может быть симптомом пневмонии, бронхита, синусита или туберкулеза.
- Хроническое заболевание легких. Продуктивный кашель может быть признаком ухудшения хронического обструктивного заболевания легких (ХОБЛ), хронического бронхита и пневмонии.
- Попадания желудочного сока в пищевод. Этот тип кашля может быть симптомом гастроэзофагеальной рефлюксной болезни (ГЭРБ), во время которой кислотные соки желудка попадая в пищевод, раздражают его стенки.
- Курение. Кашель курящего человека свидетельствует о раздражении горла или пищевода, а также о повреждении легких.
Непродуктивный кашель сухой и не сопровождается выделением мокроты. Сухой кашель может развиваться в конце простуды или после воздействия раздражителя, такого как пыль или дым. Существует много причин, по которым возникает такой кашель:
- Вирусные инфекции. После простуды, сухой кашель может продлиться на несколько недель дольше, нежели другие симптомы и часто ухудшается ночью.
- Бронхоспазм. При этом нарушении непродуктивный кашель возникает ночью и служит признаком спазмов в бронхах (бронхоспазм), вызванных раздражением.
- Аллергия. Кашель и частое чихание являются общими симптомом аллергического ринита.
- Лекарства, такие как ингибиторы ангиотензинпревращающего фермента, которые используются для контроля высокого кровяного давления, могут вызывать сухой кашель.
- Воздействие инородных веществ: пыли, испарений и химикатов в рабочей среде.
- Астма. Хронический сухой кашель может быть признаком бронхиальной астмы. Другие симптомы могут включать затрудненное дыхание, одышку или ощущение теснения в груди.
- Закупорка дыхательных путей сторонним предметом, например, едой или таблеткой.