Течение
Продолжительность простуды зависит от возраста человека, состояния его иммунной системы, а также от вида и штамма вируса-возбудителя болезни.
Обычно ОРВИ без осложнений длится не больше недели. При этом острый период болезни, во время которого человек страдает от лихорадки и других проявлений интоксикации, длится 2-3 дня. В то же время, существуют простудные болезни, при которых острый период слабо выражен, а также такие, при которых заболевание беспокоит в течение 10-14 дней. К «быстрым» относится риновирусная инфекция, а к «продолжительным» — парагрипп, аденовирусная инфекция, однако и их длительность имеет индивидуальные отличия.
Что такое осложнение?
Осложнениями называют патологии, возникшие на фоне основного заболевания. Осложнение связано с основным заболеванием, а не просто появляется параллельно с ним. Возникновению осложнений способствуют такие факторы:
- нарушение больным плана лечения, диеты, режима сна и отдыха;
- игнорирование болезни — отсутствие лечения (так, у взрослых осложнения ОРВИ часто развиваются в результате перенесение болезни «на ногах»);
- неподходящее лечение, часто самолечение;
- преждевременный отказ от приема лекарств;
- ослабленный иммунитет больного;
- физиологические особенности (например, у людей с искривленной перегородкой носа частое осложнение после ОРВИ — гайморит).
Простуда — одна из болезней, на фоне которой развивается множество серьезных заболеваний. Возникающие осложнения могут оказаться намного опаснее самой простуды. Некоторые последствия ОРВИ требуют оперативного вмешательства (например, гайморит), а некоторые — длительного лечения (например, артрит).
Различают ранние осложнения инфекций, возникающие в острый период болезни, и поздние — возникающие через некоторое время после затухания симптомов основной болезни.
Какими могут быть осложнения
Каждый, кто столкнулся с патологией, интересуется вопросом, какие могут быть осложнения после гриппа. При грамотной и своевременной терапии больной уже спустя неделю пойдет на поправку. Но если не соблюдать все наставления врача, это может обернуться проблемами со здоровьем.
Рассмотрим, какие бывают осложнения после гриппа.
- Пневмония. Она может наблюдаться как во время недуга, так и уже после выздоровления спустя пару суток. Ослабленная иммунная система просто не может справиться с целой армией микробов верхних дыхательных путей. Если пневмония является осложнением после гриппа, симптомами будут сильно высокая температура, болезненность и чувство сдавливания в грудной клетке, одышка. Как только недуг начнет набирать свои обороты, то без госпитализации уже не обойтись. Потребуется круглосуточная терапия и регулярное наблюдение врача.
- Заболевания почек. Осложнения при гриппе у взрослых могут коснуться и выделительной системы. При этом наблюдаются сильнейшие боли в спине, потемнение мочи. Но не каждый воспримет серьезно данные симптомы. Если своевременно не начать борьбу, то это может закончиться почечной недостаточностью. Если уже после выздоровления снова резко поднялась сильно температура, возникла отечность конечностей и век, появились частые позывы к мочеиспусканию — это серьезный повод для обращения к врачу.
- Болезни сердца. Врачи говорят о том, что грипп имеет отношение к формированию атеросклеротических бляшек, проблемам со свертываемостью крови, возникновению тромбов, воспалению стенок сосудов. Такие патологические процессы начинают возникать тогда, когда вирусы проникают в кровь. Они нарушают естественный оборот крови, увеличивая нагрузку на сердце. Это приводит к сильным болям в сердце. Без врачебной помощи не обойтись, так как отсутствие терапии может спровоцировать миокардит. Еще хуже процесс спровоцирует инфаркт или острую сердечную недостаточность.
- Невралгии, арахноидит, невриты. Нервная система очень чувствительная и запросто поддается воздействию вирусов. О том, что именно на эту систему пошло осложнение после гриппа у взрослых говорят такие симптомы, как сильнейшие головные боли, судороги в конечностях, болезненные ощущения в суставах и мышцах, рези при движении глазных яблок, сильное выделение пота.
Это лишь основные осложнения, которые очень опасны как для взрослых, так и для детей.
Возможные осложнения
Какие болезни могут развиваться у человека, страдающего вирусной инфекцией? Осложнения можно разделить на две группы:
- болезни респираторных органов;
- болезни органов вне дыхательной системы.
Чаще всего осложнения ОРВИ у детей и взрослых затрагивают лор-органы.
По своей природе осложнения можно разделить на такие группы:
- вирусные — поражение вирусом ранее не затронутых органов (менингит, вирусная пневмония);
- бактериальные — присоединение вторичной инфекции (ангина, бактериальный ринит, фарингит и т.д.);
- токсические — поражение органов или тканей продуктами жизнедеятельности микроорганизма;
- аутоиммунные — если ущерб органу или ткани наносит собственная иммунная система человека, активность которой искажена влиянием возбудителя болезни (например, после стрептококковой ангины иммунная система может поражать ткани сердца, так как белки клапанов сердца и клеточной стенки стрептококка имеют подобное строение).
Некоторые бактериальные осложнения, развивающиеся после ОРВИ, преимущественно у взрослых, становятся хроническими болезнями. Так, хроническими могут стать бронхит, артрит, нейроинфекции и другие болезни.
Осложнения ОРВИ
Осложнения ОРВИ наиболее опасная составляющая этого, с первого взгляда, безопасного простудного явления. Вирус, проникший в организм и вызвавший неприятные катаральные проявления, способен вызывать интоксикацию всего организма, нарушая нормальное течение физиологических процессов.
Из-за того, что заболевший человек не соблюдает данные доктором рекомендации, либо не начинает или несвоевременно начинает лекарственную терапию, возрастает риск развития дополнительных заболеваний, вызванных проникновением в организм бактериальной инфекции. Именно такое развитие событий, делает острые респираторные вирусные инфекции, такими опасными.
Понятие об осложнениях после болезни
Осложнениями считают последствия интоксикации при ОРВИ, вызвавшие развитие патологических процессов, по причине существования недолеченного заболевания. Подобные явления могут развиваться под воздействием ряда факторов:
- нарушение предписанной доктором схемы лекарственной терапии;
- не соблюдение постельного режима и ограничения активности (даже, несмотря на присутствие чувства слабости при ОРВИ);
- самостоятельный выбор фармацевтических препаратов для лечения;
- неправильный прием лекарств;
- преждевременное прекращение употребления медикаментов, по причине улучшения состояния человека;
- сильно ослабленный иммунитет;
- наличие физиологических особенностей организма, когда инфекция и вирус быстро размножаются и способствуют развитию воспалительных процессов.
ОРВИ, сопровождающаяся насморком, болью в горле, многими людьми воспринимается очередной простудой, которую можно не лечить, и, все равно, спустя неделю, она пройдет.
На самом деле, это заболевание, без должного к нему внимания, чревато серьезными последствиями, наступление которых можно узнать по грозным признакам (одышка при ОРВИ, возобновление повышенной температуры тела, боли в горле и сильный кашель).
Особенно часто осложнения развиваются у таких групп лиц:
- детей, в возрасте от года до трех лет;
- пожилых людей;
- имеющих серьезные хронические патологии (сахарный диабет) или нарушения в функционировании системы кровообращения;
- недавно перенесшие хирургическое вмешательство;
- страдающие от иммунодефицита или аутоиммунных заболеваний (ВИЧ, системная волчанка).
Диагностика осложнений после ОРВИ
Осложнения при ОРВИ могут развиваться незаметно, поэтому так важно посещать доктора при первых признаках заболевания, а также спустя 5-7 дней, особенно, если возникают тревожащие симптомы.
Доктор ставит диагноз острая респираторная вирусная инфекция, после осмотра заболевшего человека, выяснения у него симптомов, сопровождающих болезнь, а также обращения внимания на общую эпидемиологическую обстановку в городе.
Чтобы определить наличие осложнений, медицинский работник проводит осмотр пациента:
- выявляет признаки очагов воспаления на конъюнктиве глаз, слизистой носа, ротоглотке;
- прослушивает дыхание, выясняя наличие хрипов в легких (это важно для определения обструктивного бронхита), оценивает ритм сердца и частоту сердечных сокращений;
- выслушивает жалобы пациента.
После этого, специалист может рекомендовать пройти сдать анализы, чтобы диагностировать наличие заболевания:
- общий и биохимический анализы крови;
- общий анализ мочи;
- проведение УЗИ (органов малого таза, мочевыводящей системы, органов брюшной полости);
- снятие электрокардиограммы;
- проведение рентгенологического обследования (легких, пазух носа);
- получение консультаций невролога, отоларинголога, гастроэнтеролога, кардиолога.
Важно! Осложнения, что развиваются в результате перенесения болезни, не должны диагностироваться самостоятельно. Наличие бактериальной инфекции в организме должно подтверждаться анализами и исследованиями, только так доктор сможет назначить адекватную терапию, которая быстро поставит человека на ноги.
Возможные осложнения после ОРВИ
Чтобы избежать развития ОРВИ с абдоминальным синдромом, появления пневмонии или тонзиллита, важно соблюдать такие правила:
- соблюдать постельный режим, посещения работы, школы, магазинов, находятся под запретом. Только так организм сможет найти в себе внутренние резервы, необходимые для борьбы с вирусом;
- поддерживать прохладную температуру и достаточную влажность воздуха в квартире (на уровне 20 градусов и 70%): это необходимо для того, чтобы слизистые всегда были увлажненными. Если соблюдать это правило, слизистые будут активно бороться с вирусами, а прикрепление и размножение последних будет сильно затруднено;
- много и часто пить теплой жидкости (чай, морс, компот, сок, травяной отвар): это нужно для ускорения процесса вывода токсинов за пределы организма, и избегания процесса обезвоживания;
- бактериальных осложнения ОРВИ можно избежать, если регулярно проводить влажную уборку всех поверхностей комнаты, где находится больной.
Осложнения, возникающие после перенесенной вирусной инфекции, подразделяют на два вида:
- болезни респираторных органов;
- заболевания внутренних органов.
Природа возникновения осложнений, позволяет выделить несколько их типов:
- Вирусный, когда опасные микроорганизмы проникают дальше в организм, затрагивая до этого момента не зараженные ткани. К таким болезням относят ОРВИ с явлениями менингизма и вирусную пневмонию.
- Бактериальный, когда происходит присоединение к вирусу дополнительной инфекции (ринит, фарингит, ларингит, тонзиллит, синусит, отит).
- Токсический, с поражениями внутренних органов, нарушением их нормального функционирования, под воздействием токсинов, проникающих в кровь от жизнедеятельности вирусов.
- Аутоиммунный, когда ущерб наносится собственным иммунитетом, воспринимающим чужеродные бактерии в качестве собственных клеток.
Важно не запустить развитие осложненных процессов, для чего часто требуется назначение антибактериальной терапии.
Антибиотики не используются для лечения острых респираторных инфекций, вызванных вирусным воздействием. Зато против бактерий, чаще всего являющихся причиной развития сопутствующих заболеваний, они работают лучше всего.
В том случае, если спустя 3-5 дней после начала заболевания, острые симптомы не идут на спад, более того, состояние пациента ухудшается, что бывает, вызвано наслоением бактериальной инфекции на вирусную, показано назначение антибактериальных препаратов.
Как правило, специалисты используются для лечения препараты, обладающие широким спектром действия. Это нужно для того, чтобы лечение скорее дало положительный результат, а времени, на определение конкретного субъекта, вызвавшего развитие заболевания, нет.
Для борьбы с осложнениями назначают употребление по схеме таких антибактериальных средств:
- группа аминопенициллинов (Амоксиклав, Флемоксин Солютаб, Аугментин);
- цефалоспоринов (Цефикс, Зиннат, Цефодокс).
Последствия ОРВИ на дыхательную систему
Гриппозная пневмония, сопровождающая ОРВИ, фарингит или ларингит, являются самыми частыми осложнениями, поражающими органы дыхательной системы.
Бактериальные осложнения, возникающие со стороны дыхательной системы, могут быть такими:
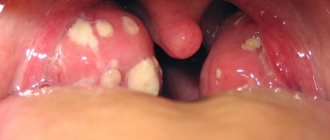
- Острый тонзиллит (ангина, иногда с гнойным налетом): областью поражения является глотка, а также миндалины. После того, как организм начнет бороться с вирусом, может присоединиться бактериальная инфекция, что спровоцирует появление таких симптомов: увеличение показателей термометра, появление сильных болей гортани, усиливающихся во время разговора и глотания, появление беловатого налета. Ангина – заболевание, тоже способное провоцировать возникновение осложнений со стороны сердца, почек (это может быть пиелонефрит, миокардит, ревматизм).
- Синусит, гайморит, поражающие придаточные пазухи, со скоплением в них мокроты при ОРВИ, имеющей гнойный характер. В зимнее время, при нахождении в квартире с центральным отоплением, слизистые оболочки пересыхают, что провоцирует активное размножение на них инфекции. При наличии таких патологий, человек может терять способность к обонянию, жаловаться на сильные головные боли, чувство давления в области переносицы и лба. Острое течение предполагает повышение температуры тела, которая нормализуется после перехода заболевания в хроническое состояние. Причем отделяемое из носовых ходов присутствует не обязательно. Главной опасностью этих патологий является близость воспалительных очагов к головному мозгу, что чревато воспалением оболочек мозга, грозящих смертельным исходом.
- Ринофарингит или хронический ринит, когда при ОРВИ увеличены лимфоузлы на шее, являются признаком протекающего в полости носа воспалительного процесса. Проявляется такое состояние сильным насморком и кашлем, чаще возникающим по утрам.
- Отит проявляет себя сильными болями в ушах, причем поражен, может быть, как один, так и оба органа слуха. Острый отит трудно пропустить, а вот недолеченный чреват серьезными осложнениями в виде полной потери слуха.
- ОРВИ с обструктивным синдромом может возникать, когда бактериальная инфекция опускается к бронхам. Когда развивается острое состояние, к примеру, бронхит с гнойными процессами, может наблюдаться кашель с отделением мокроты зеленого оттенка. Особенно склонны к развитию этой патологии, люди, имеющие хронические заболевания органов дыхательной системы.
- Воспаление легких (пневмония) одно из самых серьезных осложнений, развивающихся после вирусной инфекции. Такой диагноз можно поставить лишь после проведения всестороннего обследования человека. Характерными симптомами может быть сильный кашель и температура, не проходящая в течение периода, превышающего 10 суток.
Последствия ОРВИ на остальные органы
Сильно запущенная острая респираторная инфекция вполне может стать причиной развития иных патологических состояний со стороны разных систем человеческого организма:
- Когда при ОРВИ болит спина, это может быть признаком того, что инфекция опустилась в органы мочевыделительной системы. В тех случаях, когда пациент не соблюдает назначенный доктором обильный режим питья, инфекция и токсины, не вымываются и не выводятся из организма, а проникают в почки, мочевой пузырь. Это сопровождается возникновением таких симптомов: сильных болей в области поясничного отдела позвоночника, повышения температуры тела, неприятных ощущений, резей, сопровождающих процесс мочеиспускания, отечности тканей лица и конечностей. Чтобы немного снизить неприятные симптомы, следует принять теплую ванну и начинать употребление мочегонных сборов. Обязательным является сдача общего анализа мочи и поддержание лечения, назначенного доктором.
- Жидкий стул при ОРВИ является признаком того, что имеет место ОРВИ с абдоминальным синдромом. Такое состояние сопровождается болями в животе, нарушением процессов работы пищеварительного тракта.
- Когда при ОРВИ болят ноги, болит шея, можно предположить развитие ревматоидного артрита. Эта патология поражает суставные ткани, из-за чего возникают неприятные, подчас нетерпимые, ощущения в ногах, коленях, ступнях. Спустя время ревматоидный артрит (при отсутствии адекватной лекарственной терапии), может перейти с ног на легкие, сердечно сосудистую систему, печень и почки, что чревато серьезным ухудшением состояния человека.
- Нейроинфицирование, пожалуй, одно из самых опасных осложнений, развивающихся после вирусной инфекции. Инфекция, при этом, проникает к мозговым оболочкам и поражает их структуру. Процесс воспаления способен парализовать человека или стать причиной его смерти. Признаками развития грозного заболевания являются: кружение головы и вялость, ощущение, что болят зубы при ОРВИ, приступы сильной головной боли, длительное нахождение температуры тела на уровне 37,5 градусов.
Понятие о температурном хвосте после ОРВИ
Осложнения при ОРВИ у взрослых могут сопровождать обычную простуду, поэтому к респираторным заболеваниям нельзя относиться без должного внимания, пуская их на самотек, и не обращаясь за медицинской помощью.
Наличие хронической инфекции в организме, особенно в период эпидемии, может давать не только поражения дыхательной системы и ушей, но вызывать иные нарушения состояния человека.
К примеру, медицина знает случаи, когда повышенная температура тела может, после ОРВИ, может держаться в пределах 37 и 37,5 градусов на протяжении недели-двух, после исчезновения всех других симптомов.
Это состояние именуют температурным хвостом.
В принципе, такое состояние не является опасным, хотя должно настораживать человека. Ведь увеличение показателей термометра – это всегда признак наличия инфекции в организме или воспалительного процесса.
Поэтому требуется обязательное посещение доктора, который, после проведения необходимых обследований, сможет назвать причину такого состояния. Он же назначит, при необходимости, лекарственную терапию.
Чаще всего, для быстрого выздоровления, человеку просто не хватает сил. Ведь организм, после вирусной инфекции, токсинов, проникших в кровь, сильно ослаблен. Чтобы помочь ему в выздоровлении, необходимо соблюдение постельного режима, употребление большого количества жидкости, а также витаминных препаратов.
Ситуации, когда температура, напротив, ниже нормы, тоже не являются правильными. Скорее всего, дело будет в сильном ослаблении иммунитета. Решить проблему можно будет закаливающими процедурами, прогулками на свежем воздухе и витаминотерапией.
Чтобы любая респираторная инфекция проходила быстро и, без неприятных последствий для организма, очень важно своевременно обращаться за врачебной помощью и четко придерживаться всех рекомендаций, полученных от доктора.
Источник: https://bezgrippa.com/orvi/oslozhneniya-orvi/
Осложнения на органы дыхания
Чаще всего на фоне простуды развиваются бактериальные осложнения органов дыхания. После ОРВИ у детей очень часто начинается ангина, бронхит и т. д..
Наиболее часто встречаются такие вторичные патологии респираторных органов:
- Ангина, или острый бактериальный тонзиллит — воспаление миндалин. Ангиной можно заболеть как в зимнее время, так и летом (в результате употребления очень холодных напитков и т. п.). Ангина опасна тем, что она может, в свою очередь, вызвать осложнения на другие органы. Тяжелое осложнение стрептококковой ангины — ревматизм. Это поражение соединительной ткани суставов и сердца. В то же время, ангина сама по себе является тяжелой болезнью, сопровождающейся интоксикацией, лихорадкой и сильной болью в горле. У грудных детей ангина даже может вызвать удушье.
- Гайморит и другие синуситы — воспаления придаточных пазух носа. Если после ОРВИ у вас пропало обоняние, болит голова и область глаз, особенно при наклонах и резких поворотах, стоит посетить ЛОРа. При остром гайморите температура тела сильно поднимается, но при хроническом может оставаться в норме. Гайморит грозит постоянной потерей обоняния, а также распространением инфекции на близлежащие органы — среднее ухо, глаза и даже мозг. Нужно отметить, что при синуситах далеко не всегда наблюдается насморк, так как зачастую слизь не может выйти из пазух (при отеке слизистой оболочки, блокировке выхода из пазухи искривленной перегородкой и т.п.).
- Воспаление нижних дыхательных путей — бронхит и пневмония. После ОРВИ кашель иногда не проходит довольно долго — 10-14 дней. Если при этом мокрота откашливается, вероятно, вы на пути к выздоровлению. Если же после ОРВИ беспокоит сухой кашель, или же кашель с примесями гноя или крови в мокроте, стоит забеспокоиться. Повторное повышение температуры в это время подтверждает подозрение о вторичной инфекции.
- Хронический ринит, ринофарингит — воспаление слизистой оболочки носовой полости и глотки. Проявляют себя, как частый насморк, или же, как насморк и кашель по утрам и ночью (в положении лежа мокрота, образующаяся на слизистой, не может стекать в пищевод, накапливается и забивает дыхательные пути).
Осложнения после ОРВИ: причины, последствия и их диагностика
ОРВИ является острой респираторно-вирусной инфекцией, в основу которой входят воспалительные процессы. Возникают они вследствие проникания вирусов в дыхательную систему. К ОРВИ принято относить: аденовирусную, риновирусную, парагриппозную и гриппозную инфекцию.
Все эти болезни сопровождаются интоксикацией организма в умеренной степени. В результате этого у пациента проявляются симптомы в виде поднятия температуры тела, ломоты в мышечных структурах, болезненными ощущениями в голове и горле, кашля, насморка и заложенности носовых ходов.
Если больной игнорирует признаки заболевания и не начинает лечебный процесс он рискует получить осложнения после ОРВИ.
Понятие об осложнениях после болезни
Осложнением принято называть патологический процесс, который проявляется в результате недолеченного заболевания или несвоевременно начатого лечения. Неблагоприятные последствия возникают в результате нескольких факторов. Сюда относят.
- Нарушение схемы лечебного процесса или режима.
- Игнорирование заболевания. Пациент не начинает лечение, либо переносят болезнь на ногах.
- Неправильно назначенное лечение или самолечение.
- Преждевременную отмену лекарственных средств при малейших улучшениях.
- Сильно ослабленную иммунную функцию.
- Физиологическую особенность больного. К примеру, искривленность носовой перегородки.
ОРВИ является одним из видов простудных болезней, на фоне которых возникает много серьезнейших осложнений. При развитии неблагоприятных последствий человек подвергает себя опасности. Они ведут к оперативному вмешательству, параличу или смерти.
Диагностика осложнений после ОРВИ
К сожалению, когда пациент не соблюдать рекомендации врача или не начинает лечение, он сам ведет к развитию осложнений. Чтобы определить их наличие, нужно посетить доктора. Проведя осмотр и выслушав жалобы, врач назначит обследование, куда входит следующее.
- Сдача крови на общий и биохимический анализ.
- Сдача мочи на общий анализ.
- Проведение ультразвукового исследования.
- Проведение электрокардиографии.
- Проведение рентген-обследования.
- Взятие мазка из ротовой и носовой полости для определения инфекции.
- Консультирование у невролога и отоларинголога.
Только после обследования можно будет понять о наличии осложнении. После этого будет назначена схема лечения, куда обязательно войдут антибиотики.
Возможные осложнения после ОРВИ
Многие пациенты не задумываются о том, какие осложнения при ОРВИ могут возникнуть у тех, кто страдает вирусной инфекцией. В практике осложнения принято разделять на два типа.
- Заболевание респираторных органов.
- Болезни внутренних органов.
Зачастую осложнения после ОРВИ у взрослых и детей затрагивают дыхательную систему.
По природе последствия разделяют на следующие виды.
- Вирусный. Вирус поражает те ткани, которые раньше не были затронуты. Сюда относят менингит или пневмонию вирусного характера.
- Бактериальный. В такой ситуации наблюдается присоединение вторичной инфекции. Сюда относят ринит бактериального характера, фарингит, тонзиллит острого типа.
- Токсический. Возникает поражение внутренних органов продуктами жизнедеятельности микробов.
- Аутоиммунный. Ущерб наносит сама иммунная система, так как антитела воспринимают чужеродные клетки, как собственные.
Последствия ОРВИ на дыхательную систему
Зачастую наблюдаются такие осложнения при ОРВИ, которые поражают дыхательную систему. Они имеют бактериальный характер. К ним относят:
- Тонзиллит острого характера. В народе такое заболевание принято называть ангиной. Поражает область глотки и миндалины. Возникает заболевание вследствие переохлаждения горла при вдыхании холодного воздуха, съеденном мороженном и активизации бактерий. К основным симптомам заболевания принято относить: поднятие температуры до 39-40 градусов; сильные боли в горле, которые возникают при глотании и разговоре; утрата голоса; образование налета беловатого или желтоватого цвета.
При этом ангина может вызвать тяжелейшие осложнения в виде миокардита, пиелонефрита и ревматизма. - Гайморит и синусит. Заболевание поражает придаточные пазухи, которые располагаются в области щек и лба. Если при ОРВИ у взрослых и детей пропала обонятельная функция, болит сильно голова и возникает давление на глазах, то это верные симптомы того, что у пациента развивается гайморит. Если заболевание имеет острый характер, то у больного будет наблюдаться повышение температуры до 38-39 градусов. При хроническом характер температура держится в пределах нормы. Синусит опасен тем, что воспалительный процесс может перейти на ближайшие оболочки, где располагается ухо, глаза и мозг. Стоит отметить, что при синусите не всегда возникает насморк. У пациента может быть заложен нос, а слизь скапливается внутри в пазухах и не выходит из-за образовавшейся пробки.
- Воспалительный процесс в нижнем отделе дыхательной системы в виде бронхита и пневмонии. После перенесенной простудной болезни кашель может сохраняться до двух-трех недель. О выздоровлении говорит мокрота, которая выходит из бронхов. Если этого не происходит или возникает кашель с кровью или гноем, то стоит незамедлительно обратиться к доктору.
- Ринит хронического характера или ринофарингит. Эти болезни говорят об образовании воспалительного процесса в носовой полости и глотке. Проявляется в виде частого насморка, кашля в утренние часы.
Последствия ОРВИ на остальные органы
Если сильно запущено ОРВИ, осложнение может затронуть и внутренние органы. К самым распространенным относят следующие.
- Отит. Воспалительный процесс происходит в ухе. Он бывает наружным, средним и внутренним. Распознать болезнь достаточно легко по часто возникающей боли в ушной области. Проявляется болезнь через семь-четырнадцать дней после простуды или гриппа. При этом отит характеризуется симптомами в виде: сильных болезненных ощущений в ухе; стреляющей боли; ухудшения слуха; повышения температуры до 38 градусов;
образования гноя и корочек. - Нефрит, пиелонефрит. ОРВИ может перейти на почки. Возникает такое осложнение в том случае, если больной не соблюдает питьевой режим и в результате этого инфекция начинает распространяться в почках. При этом у пациента возникают симптомы в виде: болевого чувства в поясничной области; отекания лицевой области и конечностей; учащенного мочеиспускания, при котором возникают сильные боли.
Первым делом, почкам нужно дать немного отдохнуть. Для этого следует приобрести специальный травяной чай и принимать теплую прогревающую ванну. Если у больного поднимается температура, а моча стала мутнее, то это говорит о пиелонефрите. Тогда нужно срочно обратиться к врачу. - Ревматоидный артрит. Болезнь поражает суставы человека, вследствие чего у него могут болеть ноги или колени. Через некоторое время ревматоидный артрит перестает быть банальным осложнением на ноги. Заболевание начинает поражать сердце, почки и легкие.
- Нейроинфицирование. Такой вид заболевания считается самым опасным. Нейроинфекция поражает мозговые оболочки и нервные ткани. Воспалительный процесс может привести к параличу или смерти. К основным симптомам относят: головокружение; вялость; постоянные головные боли;
температуру в пределах 37,5 градусов, которая держится долгое время.
Понятие о температурном хвосте после ОРВИ
В медицине существует такое понятие, как температурный хвост. После перенесенного ОРВИ температура может в течение нескольких дней или недель держаться в пределах 37-37,5 градусов. При этом другая симптоматика отсутствует совсем. Стоит отметить, что температурный хвост не относится к неблагоприятным последствиям. Но полностью исчезает только через десять-четырнадцать дней.
Но нужно помнить о том, что слегка повышенная температура может говорить о том, что в организме имеется вялотекущий инфекционный процесс. Поэтому посетить врача будет не лишним.
https://www.youtube.com/watch?v=pbD9KH5d7OE
Если у больного температура наоборот сильно понижена и держится в пределах 35,5-36 градусов, то это говорит о том, что сильно ослаблена иммунная функция.
Организму попросту не хватает витаминов для улучшения состояния. Пациенту нужно ввести специальную витаминизированную диету и принимать витаминные комплексы.
Также стоит задуматься о ведении здорового образа жизни, проведении закаливающих процедур и зарядки.
Советы и рекомендации
Источник: https://przab.ru/bolezni/orvi/vozmozhnye-oslozhneniya.html
Осложнения на другие органы
- Осложнение на среднее ухо, возникающее при ОРВИ – отит. Это воспаление среднего уха. Острый отит сопровождается сильной болью, терпеть которую просто невыносимо. Обычно люди с отитом не откладывают поход к врачу. Отит проявляет себя через 7-14 дней после ОРВИ. Сначала уши заложены, затем появляется ноющая боль, покалывание, «треск» в ушах. При отите в области среднего уха, между барабанной перепонкой и слуховыми косточками, накапливается гной. Это грозит ухудшением слуха (если бактерии повредят поверхность слуховых косточек). Если гноя накопилось очень много, он может прорвать барабанную перепонку, и способность слышать этим ухом навсегда потеряется. Не терпите боль в ухе – вылечить отит в больнице можно буквально за пару дней.
- Также после ОРВИ часто наблюдают осложнения на почки. Например, нефрит – воспаление тканей почек. Симптомы нефрита – ноющая боль внизу живота и спины, отекание лица, запястий и лодыжек. Необходимо дать почкам отдых – купить противовоспалительный урологический травяной чай, принять теплую ванну. Если же боль в пояснице сильная, поднимается высокая температура, а моча стала мутной – вероятно, воспалены почечные лоханки. Данное заболевание имеет название пиелонефрит. В таком случае нужно как можно скорее обратиться в больницу, ведь нарушение работы почек вызывает сильную интоксикацию.
- Если после ОРВИ болят ноги в коленях, возможно, ОРВИ дало осложнение на суставы. Ревматоидный артрит – заболевание, относящееся к аутоиммунным. После перенесения ОРВИ суставы болят, потому что их поражает собственная иммунная система человека. Со временем ревматоидный артрит перестает быть просто «осложнением на ноги после ОРВИ» — он поражает легкие, сердце, почки. Суставы становятся слабо подвижными, мышечная сила стремительно угасает. Это одно из тех заболеваний, ранние симптомы которых ни в коем случае нельзя игнорировать.
- Нейроинфекции – пожалуй, одни из наиболее опасных заболеваний, толчком к которым являются вирусные и бактериальные инфекции. К нейроинфекциям относят воспаление оболочки и тканей головного и спинного мозга, а также периферических нервов. Какие симптомы указывают на нейроинфекцию? Насторожить должны тошнота, вялость, головокружение, головная боль, субфебрильная температура, появившиеся после перенесения тяжелой ОРВИ или бактериальной инфекции.
Не так страшен грипп, как его осложнения
«Ангина навредит сердцу: без антибиотиков не обойтись»
— Среди осложнений на фоне острой респираторной вирусной инфекции (ОРВИ) чаще всего развиваются бактериальная и вирусная пневмонии. Основные симптомы проявляются уже на третий день после заражения, — пояснил «МК» наш постоянный эксперт, врач-инфекционист, ведущий научный сотрудник Федерального научно-исследовательского центра эпидемиологии и микробиологии им. почетного академика Н.Ф.Гамалеи, д.м.н., профессор Николай Александрович МАЛЫШЕВ. — Вирусная пневмония чаще развивается из-за инфекции верхних дыхательных путей и сопровождается высокой температурой, одышкой, кашлем, выделением мокроты, дыхательной недостаточностью. На фоне ОРВИ могут быть и такие опасные осложнения, как менингит, энцефалит, гломерулонефрит и даже сепсис — заражение крови бактериальными возбудителями.
Также может развиться и ангина как осложнение ОРВИ. Это очень распространенное и известное многим не понаслышке заболевание. «Ангинные» симптомы интоксикации очень похожи на грипп: высокая температура, ломота в теле, головная боль, озноб или жар, покраснение горла. Даже при неосложненном течении она проходит минимум за две-три недели. Однако, как и грипп, она и сама опасна своими осложнениями. Наиболее частые — миокардит (воспаление сердечной мышцы), ревматизм, нефрит (воспаление почек) и др. Ситуация типична для тех, у кого снижен иммунитет, особенно — в холодное время года.
Поэтому, если ангина возникла, стоит не заниматься самолечением, а обратиться за помощью к доктору. Только врач может принять решение, как и чем ее лечить. Ведь формы и виды ангины бывают разными, вплоть до тяжелых язвенных и гангренозных видов. Причем одновременно с ангиной может протекать и такое тяжелое инфекционное заболевание, как дифтерия. Сегодня в нашей стране эта патология встречается все чаще, причем не только у детей, но и у взрослых. И процент смертности от нее достаточно высокий. Отличить же «простую» ангину от ангины на фоне дифтерии даже врачу с большим опытом непросто: точный диагноз удается поставить только после посева с миндалин.
И если диагноз «ангина» установлен, лечиться лучше дома, соблюдая постельный режим. Такие осложнения, как ревматический миокардит и нефрит, как правило, развиваются у тех, кто перенес ангину на ногах. А так как ангина вызывается не только вирусами, но и бактериями, то, чтобы вылечиться от нее, потребуются антибиотики. Но какие, какой должна быть их дозировка, как часто и сколько времени их принимать, тоже решить может только врач.
Хороший эффект при ангине дает ультрафиолетовое облучение миндалин и задней стенки глотки (известное как КУФ).
Вспомогательные средства. Так как очаг воспаления находится в горле в пределах досягаемости, с микробами ангины можно бороться и домашними способами. Эффективны полоскания горла растворами соды, поваренной соли, настоем ромашки, фурацилина. Можно — по нескольку раз в день. А также — полоскания горла теплой водой с медом (1 ст.л. меда на стакан воды), ингаляции над горячей водой с содой и др. При ангине помогает и прополис: его крупинки следует медленно жевать после еды.
Плюс — противовоспалительный настой трав. Рецепт: смешать по 2 ст.л. зверобоя, ромашки, по 3 ст.л. лаванды и чистотела. Взять 3 ст.л. сбора, залить литром кипятка, настоять 40 минут. Полоскать горло теплым отваром до 10–12 раз в сутки, в тяжелых случаях — каждые 30 минут. После полоскания настой принимать еще и внутрь: по 1 ст.л. несколько раз в день.
«Вирусный тонзиллит может ударить по почкам, легким и печени»
Одно из осложнений гриппа — вирусный тонзиллит. Это особый вид воспаления подчелюстных миндалин, который чаще всего возникает после гриппа, пояснил наш эксперт. Его возбудители — вирусы, которые проникли в носоглотку и вызвали воспаление в небных миндалинах. Как известно, назначение миндалин — защищать организм от инфекций, но в результате развития воспалительных процессов они утрачивают эту функцию. Позже к вирусной инфекции могут присоединиться бактерии — они и спровоцируют бактериальный тонзиллит.
Этому заболеванию чаще подвержены дети, т.к. у них иммунная система еще не сформирована. С такой «детской» инфекцией и бороться труднее, и диагностируется она не сразу. Вначале более ярко проявляются симптомы гриппа, ОРВИ. Но при более тщательном обследовании горла обнаруживаются воспаление миндалин, налет на них.
Симптомы вирусного тонзиллита примерно такие же, как и у ангины: острая боль в горле, его покраснение, увеличение лимфоузлов, налет на миндалинах, повышенная температура. Если при возникновении первых признаков болезни не предпринять мер, инфекция пойдет вглубь организма, что чревато другими осложнениями: бронхитом, пневмонией. Если и в этом случае лечиться неправильно, болезнь может перейти в хроническую форму: появятся серьезные проблемы с работой печени, почек, сердца.
В этом случае надо тщательно обследовать больного, особое внимание обратить на состояние носоглотки и лимфатических узлов, советует эксперт. Заболевший должен сдать анализ крови, мазок из зева, сделать ЭКГ сердца. Пациента должны проконсультировать инфекционист и аллерголог. Лечение вирусного тонзиллита в большей степени должно быть направлено на устранение симптомов гриппа, ОРВИ или других инфекций, которые дали толчок этому заболеванию. Лечить ту болезнь, которая стала фоном для развития ангины.
Основу лечения составляют противовирусные препараты. Антибиотики не подойдут — они годятся только при лечении бактериального тонзиллита, на инфекцию эти лекарства не окажут должного действия, разъясняет профессор Малышев. Если терапию провести правильно, симптомы тонзиллита уйдут вместе с симптомами основного заболевания. От ангины не останется и следа. В последнее время эффективны воздействия на миндалины лучами лазера.
Вспомогательные средства. Противовоспалительный сбор трав для полоскания горла: зверобой, листья дуба, земляники лесной, чистотел — по 2 ст. ложки. 3 ст. ложки сбора залить литром кипятка, настоять 40 минут. Полоскать горло до 10 раз в сутки и принимать настой внутрь по 2 ст. ложки до 10 раз в сутки. Настой можно использовать и для ингаляций.
Однако при длительном воспалении миндалин, а особенно при появлении осложнений хронического и вирусного тонзиллита, миндалины придется удалять.
Фото: Наталия Губернаторова
«Фарингит и ларингит снижают слух»
Боль в горле может сигнализировать и о том, что началось воспаление стенок глотки и гортани, считают инфекционисты. Воспаление глотки называется фарингитом, а гортани — ларингитом. Болезни эти — следствие запоздалого лечения гриппа. Они нередко сочетаются как между собой, так и с ангиной. Основные симптомы — боль при глотании, щекотание и сухость в горле, а также постоянное желание откашливаться. Если воспаление серьезное — может появиться охриплость голоса, а иногда и полная его потеря. При распространении воспаления на евстахиевы трубы, связывающие глотку с полостью уха, снижается слух и могут возникать боли в ухе.
При выраженном воспалении может развиться отек шеи, значительно увеличатся шейные лимфоузлы. Температура обычно повышается не сильно и ознобы бывают редко, а это говорит о том, что в организме нет выраженной общей интоксикации. При выраженном ларингите может возникнуть сильный отек слизистой гортани и будет затруднено дыхание. Лечение фарингита — такое же, как при ангине, противовирусными препаратами. Плюс полоскания (в том числе 10%-ным раствором соли), ингаляции, обильное питье для выведения микробных токсинов.
А вот у детей, у кого дыхательные пути гораздо тоньше, чем у взрослых, при ларингите может возникнуть острое нарушение проходимости гортани, требующее срочных мер, вплоть до хирургической операции.
Надо также знать, предупреждает эксперт, что боли в горле, сухость, першение, осиплость голоса и другие признаки воспалительных заболеваний гортани и глотки могут быть и при опухолях, в том числе злокачественных. Поэтому не надо увлекаться самолечением. Если явления фарингита, ларингита не проходят, несмотря на форсированное лечение, обязательно надо идти к врачу. Обследование в большинстве случаев достаточно простое: уже при осмотре специальным зеркалом врач сможет сделать заключение. Пренебрегать осмотром ЛОР-врача ни в коем случае нельзя.
Вспомогательные средства. Сбор: взять по 4 ст.л. репешка аптечного, мальвы лесной, а также 100 г ягод смородины черной и 100 г меда. Травы заварить, настоять, процедить. Настой смещать с ягодами и медом и настоять 7 дней в темном месте. Принимать по 1 ст. ложке 3 раза в день. Делать ингаляции. Полоскать горло до 6 раз в день.
Другой сбор: взять по 4 ст.л эвкалипта, мать-и-мачехи, шалфея лекарственного. 3 ст.л. сбора залить литром кипятка. Настоять. Принимать по 2 ст.л. отвара 6 раз в день и между приемами этим настоем полоскать горло. Перед сном сделать ингаляции. При сухости и першении в горле для ингаляции добавить 1 ст.л. подсолнечного масла. После ингаляции в течение часа не выходить на улицу.
Но при нарушении проходимости дыхательных путей, связанном с ларингитом, лечиться самостоятельно опасно: надо обязательно вызвать врача «скорой».
А теперь — внимание! Главное отличие гриппа от простуды: сразу после заражения — высокая (до 40 градусов) температура, нестерпимая головная боль, выраженная слабость, сильный кашель, острая боль в горле и грудной клетке. При простуде признаки нарастают постепенно, спустя несколько дней или даже неделю: сначала — насморк и легкое першение в горле, после, по вечерам, немного повышенная температура. При гриппе специалисты не советуют заболевшим снижать температуру тела, если она не выше 38 градусов. Объясняют это тем, что, снижая температуру, человек подавляет активность защитных сил своего организма.
Под занавес: в этом году возможна настоящая эпидемия гриппа
…Грипп эпидсезона осень-зима-2018 — это приход новых мутировавших штаммов вируса, которые в короткие сроки способны поразить огромное количество людей, считают мировые эксперты. Каждый из новых возбудителей мутировал и стал более опасным и непредсказуемым. Пик заболевания выпадет на позднюю осень и предстоящую зиму. Но начало уже положено: в России, в Москве в том числе, уже зафиксированы заболевания ОРВИ.
К сожалению, зараженные вирусом гриппа часто считают болезнь неопасной и пытаются лечиться сами. Делать так категорически нельзя: статистика говорит о том, что из-за несерьезного отношения к ОРВИ и гриппу в мире ежегодно умирает до 500 тысяч человек. В России, к счастью, смертельные случаи от гриппа единичны, но они тоже бывают.
А самая эффективная защита от гриппа — прививка, считает наш эксперт, известный врач-инфекционист Николай Малышев.
Кстати, в столице на начало октября прививку уже сделали более 16% жителей, о чем сообщила глава управления Роспотребнадзора по г. Москве Елена АНДРЕЕВА. По ее словам, в сезоне 2018–2019 гг. запланировано бесплатно привить по меньшей мере 60% населения города, то есть примерно 7,6 млн москвичей. Годом ранее эпидемии гриппа в нашем городе удалось избежать, так как прививку от этого вируса сделали примерно 56% москвичей.
Сегодня привиться бесплатно москвичи могут не только в поликлиниках по месту своего жительства, но и в 70 городских , у 34 станций метро, у пригородных ж/д станций и даже в крупных торговых центрах. Всего будет работать более 500 мобильных пунктов.
Температурный хвост
Стоит упомянуть также явление, при котором после ОРВИ держится температура 37-37,5 С. Другие симптомы болезни при этом отсутствуют. Такое состояние называют «температурным хвостом» после ОРВИ. Температурный хвост не является осложнением. Обычно он угасает в течение пары недель после выздоровления. Однако повышенная температура после ОРВИ может указывать на вялотекущее продолжение инфекционных процессов. Чтобы убедиться, что болезнь позади, рекомендуется сдать общие клинические анализы крови и мочи.
Если в теле есть очаг инфекции, это обязательно отразится на многих показателях анализов.
Если же все в норме, беспокоится не о чем.
Кстати, некоторые специалисты считают, что субфебрильная температура после простуды держится у тех людей, которые имеют ослабленный иммунитет. Это касается также тех, у кого после ОРВИ температура понижена – 35,5-36 С. Не лишним будет витаминизированная диета после перенесения болезни, а также укрепление организма закаливанием, физическими упражнениями.