Воспаление легких — серьезное заболевание, поражающее как взрослых, так и малышей. При попадании в организм специфического микроорганизма микоплазма пневмония у детей возникает быстро и часто сопровождается гриппом и аденовирусной инфекцией, что отягощает её течение. Важно знать симптомы, которыми проявляется заболевание, поскольку ранняя диагностика и вовремя начатая терапия являются залогом успешного выздоровления.
Причины микоплазменного воспаления легких
К основным причинам возникновения воспаления легких врачи относят снижение иммунитета и нарушение местных защитных сил. К возникновению заболевания приводят:
- Частые ОРВИ, фарингит, ларингит, трахеит.
- Грипп, ангина, аденовирусная инфекция.
- Пониженный иммунный ответ у младенцев, детей с сопутствующими патологиями внутренних органов.
- Снижение резистентности организма при приеме некоторых лекарственных средств (цитостатики, стероидные гормоны).
- Нахождение ребенка в закрытых коллективах (детский садик, интернат).
Передача возбудителя осуществляется от больного человека к здоровому воздушно-капельным путем, при этом заболевание развивается в ослабленном организме. После выздоровления, у переболевших микоплазменной пневмонией остается стойкий иммунитет. В большинстве случаев болезнь не возникает у взрослых, а повторное воспаление протекает в легкой форме.
Развитие заболевания легких у детей протекает в несколько этапов:
- Попадание микроорганизма в дыхательные пути и закрепление его на слизистых оболочках.
- Активное размножение бактерии при снижении иммунитета.
- Расселение микоплазмы внутри клеток слизистой оболочки.
- Развитие клинических симптомов воспаления легких.
У детей воспаление легких протекает чаще всего в легкой или среднетяжелой форме и проходит бесследно, в отличие от взрослых. Женщины и мужчины при развитии микоплазменной инфекции подвержены также возникновению процесса в слизистых половых органов, что может привести к проблемам с зачатием.
Диагностика
Чтобы тактика лечения микоплазмы пневмонии у детей была выбрана верно, необходимо осуществлять требуемые диагностические процедуры. Периодами внешние признаки пневмонии исчезают, но это не значит, что состояние пациента улучшается. Тактика лечения будет точной только тогда, когда имеет место точное установление причины микоплазменного воспаления легких.
Специфических методик, направленных на обнаружение данного вида возбудителя, не существует. Проведение общего анализа крови помогает определить повышение скорости оседания эритроцитов (СОЭ), а количество лейкоцитов может остаться неизменным. При проведении рентгенографии врач увидит изменение легочного рисунка, но признаки того, что болезнь вызвана именно Mycoplasma pneumoniae, увидеть невозможно. Чтобы результаты диагностики были максимально достоверными, рекомендуется провести ряд исследований.
Рентгенологическое исследование
С точки зрения типичности картины, которую можно увидеть на рентгеновском снимке, микоплазма пневмония у детей никак себя не проявит, поскольку рисунок легких очень похож на бронхопневмонию, при которой поражается нижняя доля легкого.
Получение точной картины возможно только после сбора анамнеза пациента. Эти данные позволят пульмонологу определить точный характер заболевания и определиться с тактикой лечения.
Точных способов, позволяющих определить наличие в организме микоплазмы пневмонии, только два. Описываемые методики долгосрочны, проведение их занимает до 3 недель – это бактериальный посев и анализ крови на иммуноглобулины. Для быстрой диагностики воспаления легких бактериального характера эти методы не очень подходящие.
Бактериальный посев
Для определения наличия микоплазмы необходимо получить мазок из зева ребенка. Еще можно использовать в качестве материала для исследования мокроту, выделяемую в процессе кашля. Длительность посева – от 7 до 10 суток.
Длительное ожидание результатов анализов чревато развитием осложнений, которые начнут проявлять свои признаки в сердечно-сосудистой системе, работе дыхательных путей или кроветворной системе. Чтобы не допустить такой ситуации, специалисты назначают ребенку лечение с использованием антибиотиков. Для этого выбираются препараты широкого спектра действия, эффективные в отношении большого количества микроорганизмов.
Иммуноглобулины
Так называются белки, которые отличаются определенной структурой. Их появление в организме наблюдается после недавно перенесенных инфекционных заболеваний. Иммуноглобулины необходимы системам организма, чтобы предотвратить повторное развитие патологии. Если у ребенка наблюдаются признаки пневмонии, то обязательно нужно сдать анализ, который позволит определить наличие в крови белков типа igg и igm. Анализ делается два раза с интервалом в две недели. Первый забор крови осуществляется через 14 дней после начала болезни.
Если первый анализ показал наличие igg и igm, то это не стопроцентно указывает на развитие такой формы пневмонии как микоплазмоз. Точность предполагаемого диагноза гарантируется только в том случае, если к завершению четвертой недели динамика роста количества иммуноглобулинов сохраняется. Если результат положительный, то ребенок переболел микоплазменной пневмонией. Существует опасность повторного заражения, вероятность его – от 7 до 10%.
Проявления воспалительного заболевания
Симптомы микоплазменной пневмонии неспецифичны и похожи на клинические признаки других заболеваний органов дыхательной системы:
- Повышение температуры тела в большинстве случаев незначительное, до 38 градусов.
- Озноб.
- Заложенность носа, насморк со слизистым отделяемым.
- Приступообразный, сухой кашель.
- У детей старшего возраста кашель сопровождается отделением слизистой мокроты.
- Боль, першение в горле.
- Головные боли.
- Редко возникает макулопапулезная сыпь на теле.
Неспецифические проявления могут сбить с толку родителей, часто принимающих пневмонию за менее опасные фарингит и трахеит, а также врачей, которые на начальных этапах диагностики могут заподозрить грипп. Для установления точного диагноза микоплазменной пневмонии важно тщательно собрать анамнез, провести осмотр и дополнительные лабораторные исследования.
Симптомы
Микоплазменная пневмония у детей дает следующие симптомы:
- мигрень;
- немного повышена температура;
- больно глотать;
- выделения из носа;
- знобит;
- сухой кашель, при котором наблюдается боль в лёгком на стороне поражения.
Микоплазма пневмония может привести к развитию любых воспалений дыхательной системы, например ларингит, ринит и т.д., что в дальнейшем ведёт к микоплазменной пневмонии. Болезнь может протекать не одну неделю.
Клинические проявления смазанные, из-за чего неоднократно возникают ошибки в диагностике. Как правило, этот вид пневмонии путают с вирусом гриппа. А опытные врачи убеждены, что симптомы и лечение микоплазменной и хламидийной — пневмоний у детей аналогичны.
Как диагностируется микоплазменное воспаление легких?
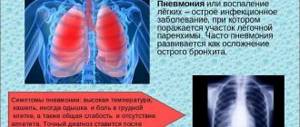
Рентген позволяет обнаружить заболевание
Данная пневмония сложна для диагностики, поскольку специфические изменения при ней отсутствуют во многих лабораторных анализах.
- В общем анализе крови выявляется лейкоцитоз и ускорение СОЭ, что свидетельствует о воспалительном процесс в организме.
- При аускультации выслушиваются сухие и влажные неоднородные хрипы.
- На рентгенограмме органов грудной клетки обнаруживается усиление легочного рисунка и интенсивные мелкоочаговые затемнения, локализованные преимущественно в нижних отделах легких.
- Анализ мокроты неспецифичен и говорит лишь о воспалительном процессе в легких. Выделение возбудителя затруднено, поскольку микоплазма является внутриклеточным микроорганизмом, паразитирующем в клетках слизистой оболочки дыхательных путей.
- Основным способом диагностики является серологический метод, при котором в сыворотке крови больного обнаруживаются специфические антитела к микоплазме.
- При остром заболевании в крови выявляются иммуноглобулины класса М, титр которых нарастает в течение 2 недель, что является диагностическим критерием данной пневмонии. Лишь по выздоровлению их уровень снижается до нормы.
После выздоровление и при хронической микоплазменной инфекции серологическое исследование сопровождается повышением уровня иммуноглобулинов класса G, обеспечивающих специфическую защиту. Грудные дети редко болеют данной формой пневмонии, поскольку в течение первых шести месяцев жизни иммунную защиту им обеспечивают антитела, проникшие сквозь плацентарный барьер.
Как протекает заболевание
Обычно микоплазма, вызывающая пневмонию попадает в организм через органы дыхания. Скрытый период составляет от 1 до 4 недель. В ходе экспериментов на добровольцах выявлено, что болезнь обычно длится 12-14 дней.
Самым частым первым признаком респираторного микоплазмоза считается:
- покраснение задней стенки глотки с увеличенными миндалинами;
- сухость слизистых;
- «щекотание» в горле;
- трудно дышать;
- кашель без мокроты.
Кроме поражения альвеолярного и бронхиального эпителия, в легких возможна явная иммуноморфологическая реакция.
Микоплазма поступая в организм проходит через защитный барьер. При её оседании на клетках мерцательного эпителия возникает связь агента и иммунной системы, что характеризуется развитием двух реакций: активная выработка белка В-клеток, из-за чего возникает местный антителогенез. Говоря более простым языком, из-за описанной реакции вырабатываются иммуноглобулины: IgM, IgA, IgG и запускается клеточный иммунитет. Местный иммунитет, возникающий в ответ на микоплазму, считается главным компонентом в развитии иммунитета.
С первых дней болезни в подслизистом слое возникают плазмоциты, вырабатывающие сначала IgM, а после IgG и IgA антитела. При микоплазме пневмонии IgG у ребенка антитела прикрепляются к мембране и «проглатываются» макрофагами. Антитела IgA стимулируют фагоцитоз микоплазм, они останавливают процесс оседания на мембранах клеток мерцательного эпителия, благодаря чему возбудитель не заселяется на слизистые, а значит, не вырабатывает вредных для организма веществ. Дабы активировать фагоцитоз кроме иммуноглобулинов и комплемента, потребуется участие лимфокинов. Благодаря взаимодействию возбудителя с антителами, комплиментом, лимфокинами комулируются мононуклеарные и полинуклеарные лейкоциты, они составляют основную часть экссудата, вызывающего очаг воспаления. Микоплазмы разрушаются в макрофагах, продукты их распада, выходящие антигены и БАВ, провоцируют развитие местного воспаления с ярким явлением иммунопатологического компонента. С течением времени данная реакция становится более «яркой» за счёт иммунного ответа на чужие для организма вещества, вырабатывающиеся в тканях-мишенях.
Иммунные клеточные реакции в очагах повреждений происходят по замедленному типу. На данном этапе развития медицины стало понятно, что помимо пневмоний, ОРЗ, бронхита, микоплазма похожа на не респираторные болезни, типа болезни Стивенса-Джонса и другие системные заболевания. Микоплазма пневмонии IgM у ребенка может давать как скрытое, так и бурное течение.
Манифестные формы респираторного микоплазмоза у детей чаще всего приводят к изменениям в верхних дыхательных путях (ВДП). Характерным признаком данной разновидности микоплазмоза будет фарингит. Намного реже возникают воспаления вроде: ринита, синусита, среднего отита и т.д.
Надо отметить, что симптомы микоплазменных поражений ВДП практически не имеют характерных черт, и похожи на большую часть других болезней.
Как начинается инфекция:
- Инфекция начинается с повышения температуры тела до 38-39 градусов и общего недомогания.
- В горле «щекочет», нос заложен.
- Изредка бывает насморк, боль в ушах, «сухость» в глазах.
- Температура проходит примерно через 2-6 дней.
- Воспаление слизистой ротовой полости отмечаются в течение недели, однако выделение возбудителя продолжается ещё какое-то время.
- Если инфекция поразила нижние отделы дыхательных путей, то возникает воспаление бронхов и лёгких.
Учёные доказали, что в данный период порядка 41-62% всех пневмоний вызваны микоплазматическим происхождением.
Клиническое течение микоплазменной пневмонии похоже на инфекцию верхних дыхательных путей:
- Долгое время держится фебрильная температура.
- Симптомы «отравления» организма выражены слабо, именно по ним можно заподозрить микоплазменную пневмонию.
- Помимо прочего через некоторое время от начала болезни возникает сильный кашель, который длится более недели.
- У старших детей кашель обычно сопровождается отхождением мокроты.
- При аускультации слышны неоднородные сухие и разноразмерные влажные хрипы.
- На рентгене в лёгких двухсторонние очаги неоднородной инфильтрации.
- У 11% детей с микоплазменной пневмонией, болезнь сопровождается макулопопулёзным высыпанием.
Осложнения воспаления легких
Хотя микоплазменная пневмония и протекает в подавляющем большинстве случаев легко, при отсутствии и неправильном лечении она может сопровождаться серьезными осложнениями:
- Микоплазменным плевритом.
- Поражением нервной системы — менингит, энцефалит, миелит. Поражение ЦНС протекает тяжело и может оставить после себя долгосрочные дефекты.
- Гемолитические осложнения — аутоиммунная гемолитическая анемия, тромбоцитопения, гемоглобинурия.
- Кардиальные проявления — очень редко возникают перикардиты и миокардиты.
- Поражение кожных покровов и слизистых оболочек — у 15% больных детей возникает сыпь, конъюнктивит, стоматит.
- Артрит.
Чтобы избежать серьезных последствий важно вовремя обратиться к врачу-педиатру и тщательно соблюдать назначенное им лечение.
Профилактика
С целью предупреждения микоплазменной пневмонии рекомендуется:
- отказаться от вредных привычек;
- укреплять иммунную систему;
- полноценно питаться;
- спать 8 часов в сутки;
- использовать защитные маски в период эпидемического неблагополучия;
- соблюдать правила личной гигиены;
- не игнорировать прогулки и физические упражнения.
Необходимо регулярно проветривать помещения, а также поддерживать в них оптимальную температуру и влажность воздуха.
Лечение пневмонии
Расшифровкой анализа и подбором подходящей терапии должен заниматься врач педиатр, нельзя принимать лекарственные средства самостоятельно. Специфическая терапия микоплазменной пневмонии должно быть начато незамедлительно. В лечении используются:
- Антибиотики — Эритромицин, который назначается детям в дозировке 20-40 мг/кг/сут, разделенный на 3 приема. Также применяются Кларитромицин и Азитромицин, которые для маленьких детей выпускаются в виде суспензий. Лечение антибактериальным препаратом продолжается на менее 14 суток. Длительность терапии и дозировка определяется врачом в каждом конкретном случае индивидуально.
- В качестве симптоматической пневмонии используются муколитики и отхаркивающие средства — АЦЦ, Лазолван.
- Жаропонижающие препараты — Парацетамол, Нурофен, Нимесулид, применяются при повышении температуры тел выше 38 градусов.
- При заложенности носа могут понадобиться солевые растворы (Аква-марис) и противоотечные средства (Фликсоназе).
- При зуде, сопровождающем кожные высыпания назначаются антигистаминные препараты (Супрастин).
- При поражении слизистой ротовой полости показаны полоскания Стоматидином.
Лечение данного заболевание следует начинать вовремя и в полном объеме. Это позволит ускорить процесс выздоровления и избежать серьезных осложнений.
Основные моменты
Микоплазмы является условно-патогенным микроорганизмом. Его часто находят у здорового человека, при этом он может привести к возникновению многих болезней.
Болезнь широко распространена во всем мире. Подвержены заражению, как женщины, так мужчины. Притом что микоплазменная пневмония чаще отмечается у женского пола. Этот показатель составляет 40%.
Ресурс микоплазмы – инфицированные люди, здоровые – бациллоносители. Заражение характерно сезонными колебаниями и приходится на конец лета и осенние месяцы. Хотя заболеть можно на протяжении всего года.
Больше всего подвержены заражению дети, подростки, пациенты возрастом до 35 лет. Также это люди, работающие в обществах, школьные, студенческие объединения. Возможны семейные случаи инфицирования. Редко встречается микоплазменная пневмония у взрослых людей среднего, зрелого возраста.
Более всего к микоплазме склонны женщины, имевшие гинекологические болезни, венерические инфекции, вели беспорядочные сексуальные отношения.
Виды болезни
Исходя из обнаруженного возбудителя, бывают:
- микоплазмоз респираторной формы – течение данной формы характерно проявлением острых респираторных болезней. При критических ситуациях микоплазма приводит к развитию атипичной формы;
- мочеполовая форма микоплазмоза – инфекция мочеполовой системы венерического характера, которая переходит во время сексуальных отношений. Есть риск инфицирования бытовым способом.
При воспалениях мочеполового тракта микоплазмы обнаруживают в 75% случаев. Помимо того, 10% – это здоровые люди, у которых болезнь проходит без симптомов и не проявляется, пока защитная функция организма не ослабнет.
В случае, когда организм подвергается сильному стрессу, в период беременности, родов, аборте, переохлаждении, происходит пробуждение микоплазмы и заболевание дает о себе знать.
Микоплазма может вызывать такие болезни:
- пиелонефрит;
- уретрит;
- артрит;
- сепсис;
- патологии плода, беременности;
- послеродовой эндометрит.
Факторы
Микоплазменная пневмония возникает по причине заражения представленным видом бактерии. В организме у каждого человека они содержатся в норме. Бывают ситуации, когда происходит обострение.
К одной из характеристик развития относят периодическую хронизацию алгоритма, связанную с поздним лечением и генерализацией микоплазменной инфекции. Это происходит из-за нюансов строения микроорганизма, по структуре, похожего на клетки человека. За счет сего протекционные антитела разрабатываются с опозданием, поражая при этом свои же ткани, провоцируя процессы аутоиммунного течения у людей.
Микоплазмы могут длительный промежуток времени персистировать в эпителиальных клетках, лимфоглоточном кольце. Они с легкостью переходят от больного, бессимптомного носителя через слизь из носа, респираторный тракт. Являются малоустойчивыми к внешним условиям.
- Нагревание.
- Высушивание.
- Ультразвук.
Не поддаются росту, если среда слабо питательная.
Помимо микоплазменной пневмонии, стать причиной воспаления органов дыхания в острой форме, обострений, возникновения не респираторной болезни практически у здорового человека, могут микроорганизмы.
- Фарингит.
- Бронхиальная астма.
- Хронический обструктивный бронхит.
- Перикардит.
- Отит.
- Менингит.
- Гемолитическая анемия.
Если не лечить микоплазмоз, воспаление легких будет связано с последствиями тяжелого характера.
Признаки болезни
Инкубационный период при заболевании составляет в среднем 2 недели, бывает больше. Вызываемый недуг микоплазмой развивается постепенно, хотя возможно, под – острое, острое проявление.
Переходит болезнь с каплями слюны, мокроты, выделяемые при кашле у больного. Также возможно контактное заражение через предметы.
Изначально поражаются верхние дыхательные пути, что свойственно для катарального назофарингита, ларингита, редко острой формы трахеобронхита. У больного возникают следующие симптомы:
- заложен нос;
- сухость в носу;
- першит горло;
- голос осиплый.
Заметно ухудшается самочувствие, понемногу увеличивается температура, чувствуется слабость в теле, выделяется пот.
В случае острых проявлений отравления признаки проявляются на первых сутках воспаления. Если развитие постепенное, на 7-12 сутки.
При заболевании изначально возникает длительный сухой кашель. При приступе он достаточно сильный, утомительный. Выделяется незначительное количество вязкой слизи, гноя, бывает, присутствуют кровяные следы. Кашель может приобрести хроническую форму и сохраняться 4-6 недель по причине сопротивления путей дыхания и значительной активности бронхов.
К 7-му дню болезни признаки нарастают. Температура доходит до 40 градусов и не спадает всю неделю. Кашель сильный, чувствуются болевые ощущения в груди во время дыхания. При обследовании специалист выявляет мелкопузырчатые хрипы, укороченный звук при перкуссии, очаговую слабость везикулярного дыхания.
Пневмония, вызванная микоплазмой, может охватывать симптомы интерстициального воспаления легких.
При заболевании вне легочного течения развиваются такие признаки:
- высыпание на коже, барабанных перепонках;
- миалгия;
- ощущение дискомфорта в желудочно-кишечном тракте;
- нарушен сон;
- не сильная головная боль;
- парестезии.
Также не исключено возникновение фибринозного либо экскудативного плеврита, бывает плевритическая боль.
Если случай не осложненный, признаки микоплазменной пневмонии за 10 дней постепенно уходят. Есть угроза перехода недуга в смешанную форму по причине присоединения вторичного возбудителя.
При анализе крови видно, отсутствие лейкоцитоза, повышенное СОЭ.
Течение болезни чаще всего хорошее, но иногда возникают осложнения.
- Менингит.
- Артрит.
- Нефрит.
Профилактика заболевания
Воспаление легких легче предотвратить, чем лечить запущенный инфекционный процесс. С целью профилактики микоплазменной пневмонии необходимо:
- Принимать назначенные доктором антибактериальные препараты не менее 2 недель, с целью полного выздоровления и предотвращения рецидива заболевания.
- В период реконвалесценции проводить с ребенком ЛФК, массаж, дыхательную гимнастику (можно надувать воздушные шарики).
- После выздоровления от микоплазменной пневмонии показано санаторно-курортное лечение в городах с теплым, сухим климатом.
- Важно профилактически пропивать курс поливитаминов (Витрум, Алфавит).
- Необходимо закаливать ребенка и заниматься общим укреплением его организма (прогулки на свежем воздухе, плавание, занятия физической культурой).
- В осенне-зимний период и во время эпидемий, рекомендуется избегать мест большого скопления народа и посещения закрытых коллективов (детские сады, школы-интернаты).
- Важно прививаться согласно графику при отсутствии противопоказаний к вакцинации.
За часто и длительно болеющими детьми, которые больше подвержены риску возникновения микоплазменной пневмонии, устанавливается диспансерное наблюдение, помогающее вовремя выявить симптомы опасного заболевания и назначить соответствующее лечение.
Хоть симптомы данного заболевания и не являются специфичными, нельзя игнорировать их или заниматься самолечением. Своевременное обращение к специалисту и тщательное выполнение врачебных назначений является гарантией успешного выздоровления.
Автор публикации: Ирина Ананченко
Помните! Самолечение может вызвать неисправимые последствия для Вашего здоровья! При первых симптомах заболевания мы рекомендуем незамедлительно обратиться к специалисту!
Причины
Воспаление легких развивается в результате проникновения в респираторный тракт патогенных штаммов одноклеточных организмов рода микоплазма. Mycoplasma pneumoniae – прокариотический анаэроб, который не имеет клеточной мембраны.
Микроорганизмы атакуют мембраны или проникают внутрь клеток-мишеней (эпителиальные клетки слизистой бронхов и трахеи, эпителий стенок легочных альвеол и эритроциты).
После проникновения микоплазмы внутрь клеточной структуры, организм атакует зараженные клетки, провоцируя возникновение аутоиммунных процессов. Реакции лежат в основе симптоматики заболевания.
Причины возникновения заболевания
Микоплазмы становятся возбудителями пневмонии очень часто. Микроорганизмы недолго живут в сухой воздушной среде, подвергаясь воздействию ультрафиолетового солнечного излучения, однако многие из них успевают проникнуть в человеческий организм до гибели.
- Передается инфекция по воздуху. Когда заболевший человек кашляет или чихает, патогенные бактерии вылетают из его ротовой полости вместе со слюной и частичками мокроты, распространяются по воздушному пространству, оседают на мебели и бытовых предметах.
- Здоровому человеку достаточно вдохнуть зараженный воздух или перед принятием пищи прикоснуться к пораженной инфекцией вещи, чтобы заболеть. Поэтому больным пневмонией людям при кашле и чихании обязательно следует прикрывать рот платком или хотя бы ладонью.
А здоровым людям не нужно забывать мыть руки с мылом перед едой.
Из-за несоблюдения правил гигиены дети страдают микоплазменной пневмонией чаще, чем взрослые. Инкубационный период болезни достигает четырех недель. В большинстве случаев начальная стадия патологии не проявляется остро. Воспаление легких, спровоцированное микоплазмами, бывает трех типов по особенностям проявления:
- респираторное;
- нереспираторное;
- генерализованное.
Лечение
Всем больным с микоплазма пневмония проводят этиотропное антибактериальное лечение, выбирая препараты, к которым микроб максимально чувствителен.
Обычно применяют антибиотики из группы тетрациклинов – «Тетрациклин», «Доксициклин», макролидов – «Азитромицин», «Эритромицин», фторхинолонов – «Ципрофлоксацин», «Офлоксацин». Курс лечения составляет 21 день. Острую форму пневмонии лечат в стационаре. Больным назначают постельный режим, диетотерапию и полноценное питье до двух литров в день. Особенно полезны больным морсы, вода, соки, компоты, настой шиповника.
Симптоматическое лечение:
- Отхаркивающие препараты – «Амбробене», «Бромгексин», «АЦЦ»,
- Жаропонижающие средства – «Ибупрофен», «Парацетамол»,
- Анальгетики – «Анальгин», «Баралгин»,
- Иммуномодуляторы – «Имунорикс», «Исмиген»,
- Спреи для горла – «Ингалипт», «Тантум верде», «Каметон».
При выраженных респираторных проявлениях, затянувшемся течении болезни и малой эффективности обычных способов введения антибиотиков хорошее действие оказывает аэрозольный метод введения препаратов. Он дает особенно хороший результат при сочетании антибиотиков с протеолитическими ферментами — хемотрипсином и лидазой. Эти ферменты облегчают доступ лекарства непосредственно в очаг воспаления, способствуют разжижению бронхиального секрета и очищению от него дыхательных путей. Если пневмония протекает легко, достаточно применения симптоматических и общеукрепляющих средств.
Вспомогательными методиками, позволяющими больным быстрее реабилитироваться, являются: ЛФК, гидротерапия, физиотерапия, массаж, санаторно – курортное лечение.
Народные средства, повышающие эффективность медикаментозной терапии и ускоряющие процесс выздоровления – настой зверобоя, ромашки, василька, ежевики, ингаляции с хвоей и эвкалиптом.
Критериями выздоровления могут являться данные рентгеноскопии, а также показатели специфического и неспецифического иммунитета.
Методы лечения
Лечение микоплазменной пневмонии назначается исключительно лечащим врачом. Попытки лечиться самостоятельно крайне опасны для здоровья больного и могут закончиться тяжелыми осложнениями.
Как правило, лечение легочного микоплазмоза носит комплексный медикаментозный характер. По врачебному предписания часто назначаются:
- антибиотики;
- муколитики;
- противокашлевые препараты.
Антибиотики призваны непосредственно бороться с возбудителем заболевания. Отталкиваясь от результатов лабораторных исследований, врачи часто назначают антибиотические средства, относящиеся к классам макролидов, тетрациклинов, фторхинолонов и других. В зависимости от конкретного лекарства они могут оказывать как бактерицидное (уничтожают), так и бактериостатическое действие (не дают размножаться) на возбудителей микоплазменной пневмонии.
Помните, что лечение антибиотиками всегда сопряжено с большим количеством побочных эффектов для здоровья пациента. Это является еще одним обстоятельством, чтобы доверить выбор лекарства специалисту.
Муколитики или отхаркивающие препараты назначаются с целью улучшения отхождения мокроты у пациента.
Противокашлевые препараты часто прописываются в самом начале микоплазменной пневмонии. Их задачей является облегчение болезненности при кашле.