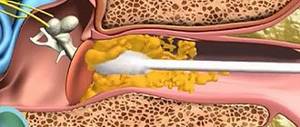
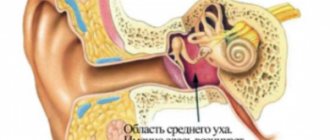
Если воспаление наружного уха возникает вследствие попадания инфекции извне, то причины среднего отита чаще всего кроются в слуховой трубе. У здорового человека среднее ухо обычно стерильно – постоянная вентиляция и отведение слизистых выделений через слуховую трубу в нос это поддерживают. Однако если слуховая труба перестает нормально работать, например, из-за воспаления носа или горла (чаще при ОРВИ), микробы проникают в среднее ухо – тут недалеко и до среднего отита. Среднее ухо начинает усиленно продуцировать слизь, чтобы расправиться с вирусами или бактериями, и в скором времени эта слизь может превратиться в гнойное отделяемое. По мере образования гноя растет и его давление на перепонку, в ней может образоваться отверстие – перфорация.
Что нужно знать о среднем отите?
Существует несколько типов среднего отита, лечение которых кардинально отличается: острый средний отит, экссудативный средний отит и хронический гнойный средний отит.
Если воспаление среднего уха развивается быстро и продолжается не больше месяца, то это, как правило, острый средний отит.
Шесть симптомов острого среднего отита:
- боль в ухе или заушной области – стреляющая либо постоянная ноющая;
- снижение слуха и, возможно, шум в ухе;
- повышение температуры тела;
- гнойные выделения из уха;
- общая слабость, явления интоксикации, раздражительность, плаксивость (у детей) и другие симптомы при наличии ОРВИ;
- иногда головокружение, тошнота и рвота.
Если у вас или вашего ребенка появился хоть один из перечисленных симптомов, это повод срочно обратиться к ЛОР-врачу.
Причины
Пути проникновения вирусов в ушное пространство различны. Попадая в слуховой проход, эти микроорганизмы начинают активно размножаться и питаться за счет здоровых клеток, уничтожая их.
Возбудителями отита могут стать вирусы любого типа:
- гриппа и парагриппа;
- кори;
- паротита;
- краснухи;
- герпеса;
- рино- и аденовирусы;
- цитомегаловирус;
- возбудители тропических лихорадок;
- вирус Эпштейна-Барра.
Чаще всего микроорганизмы попадают в ушное пространство из носоглотки. При наличии в ней острого инфекционного процесса, возбудители восходящим путем мигрируют в слуховой проход. Поэтому вирусный отит может стать осложнением ОРВИ, фарингита, ларингита, ангины, аденоидита, синусита, ринита и других воспалительных заболеваний дыхательных путей вирусной этиологии.
Еще одним способом заражения может стать занос микробов в ухо с током крови. При таких заболеваниях как грипп, аденовирусная или герпетическая инфекция, эпидемический паротит, корь, краснуха, мононуклеоз, колонии вирусов постоянно циркулируют в крови человека и вместе с ней могут переместиться в любой орган, вызвав воспаление и отечность его слизистых оболочек.
К провоцирующим факторам, вызывающим развитие вирусного отита, относят:
- острые и хронические болезни уха или носоглотки;
- любое вирусоносительство;
- постоянные переохлаждения;
- общие заболевания вирусной природы;
- болезни крови или лимфы;
- снижение иммунитета;
- сезонные вспышки гриппа или других разновидностей ОРЗ;
- анатомические особенности или дефекты в строении органа слуха, носоглотки, костей лицевого отдела черепа.
Семь факторов, провоцирующих средний отит у детей дошкольного возраста:
пассивное курение (не курите в присутствии ребенка!);
посещение детского сада. Дома ребенок никогда не столкнется с таким разнообразием инфекций;
весенний или зимний период, увеличивающий вероятность ОРВИ;
кормление ребенка в горизонтальном положении. Именно в этом положении велика вероятность заброса пищи через слуховую трубу в среднее ухо;
искусственное вскармливание до возраста 6 месяцев. Искусственные смеси не содержат иммунные факторы, которыми обладает материнское молоко, и поэтому ребенок, находящийся на искусственном вскармливании, больше подвержен инфекциям;
аллергический ринит, провоцирующий частые ОРВИ;
увеличение аденоидов у детей. Аденоиды, в норме располагающиеся в носоглотке (на границе носа и рта), при увеличении в размерах могут закрывать собой отверстия слуховых труб, тем самым вызывая отит.
Какое лечение назначит врач?
Первым делом доктор купирует боль. Для этого он назначит анальгетики в виде сиропа или таблеток, как и при наружном отите. Если барабанная перепонка цела и перфорация отсутствует, то лечение может ограничиться ушными каплями с обезболивающими средствами.
Что касается детей до 2 лет, рекомендации по назначению антибиотиков были всегда более строгими. Однако последние международные рекомендации по лечению острого одностороннего среднего отита у детей в возрасте от 6 до 24 месяцев основываются на тактике ожидания: 2–3 суток от начала заболевания показывают, стоит ли назначать антибиотики. Если самочувствие ребенка улучшается, то продолжают тактику наблюдения, однако если ребенок не идет на поправку или его состояние ухудшается, прибегают к антибиотикам.
В случае высокой температуры (выше 39 °С), общем тяжелом состоянии, выраженной боли в ухе или если в процесс вовлечены оба уха, врач не будет прибегать к тактике ожидания, а незамедлительно назначит прием антибиотиков.
Первое, что необходимо сделать при боли в ухе, – принять обезболивающие (анальгетики). Антибиотики начнут действовать только через 24–72 часа. При среднем отите антибиотики в большинстве случаев показаны лишь в том случае, если в течение 2–3 дней не проявился явный положительный эффект от лечения обезболивающими препаратами и ушными каплями.
Мне неоднократно приходилось оперировать пациентов, которым якобы не помогло консервативное лечение. А все дело было в неправильном назначении антибиотиков. Так что помните: антибиотики – это серьезно!
Если нет перфорации в барабанной перепонке то необходимости в ушных каплях с антибиотиком нет – барабанная перепонка непроницаема для лекарств и их назначение не имеет смысла.
Если же врач увидел перфорацию, назначаются специальные ушные капли с противомикробным составом, которые оказывают лечебный эффект, проникая в среднее ухо. Также дается рекомендация беречь ухо от попадания воды.
Причины заболевания
Пока ребенок маленький, его слуховая трубка еще короткая и широкая, а, следовательно, в нее легко попадают возбудители инфекции из носа, носоглотки или ротовой полости при кашле, чихании сморкании.
У новорожденных в процессе родов в ухо может проникнуть какое-то количество околоплодных вод или содержимое их желудков во время срыгивания. Также во время первого года жизни в барабанной полости ребёнка сохраняется некоторое количество эмбриональной миксоидной ткани, еще не успевшей трансформироваться в слизистую оболочку.
Эта ткань является прекрасной питательной средой для развития инфекции и симптомов отита среднего уха у детей, при котором требуется лечение. Причинами отита у маленьких также могут стать преимущественно горизонтальное положение, в котором они пребывают, а также аденоиды, недоношенность, ослабленность организма различными заболеваниями или недостаточным питанием, искусственное вскармливание, сосание пустышки, инфекционные болезни, ОРЗ, ОРВИ, грибковая инфекция, аллергия, наследственность.
Очень часто острый средний отит у детей, начавшись в одном ухе, переходит и на второе, и появляется двухсторонний острый средний отит у ребенка.
Согласно статистическим данным, каждый второй ребенок первого года жизни имел в анамнезе хотя бы один эпизод этого заболевания. Практически 90% детей в возрасте до 3 лет болели отитом.
Неоднократный, то есть повторяющийся постоянно острый отит встречается у 20% детей.
Обычно перед тем, как начинают проявляться первые симптомы среднего отита, сначала у детей наблюдается насморк и/или кашель, требующие лечения.
Симптомы воспаления среднего уха у детей разных возрастных категорий имеют некоторые различия. Лечение маленьких и подросших ребят также незначительно отличается.
Проявления заболевания у новорожденных и детей в возрасте до года:
- Частый беспричинный плач и внезапные вскрикивания;
- Отказ от груди, иногда сопровождается согласием пить из бутылочки, так как сосательные движения в таком случае причиняют меньше боли. Голод и жажда вызывают раздраженное состояние;
- Ребенок трется больной стороной головы или ухом об руку матери или подушку и совершает головой маятникообразные движения;
- В первые дни болезни наблюдается повышенная возбудимость и прерывистый сон;
- По прошествии нескольких дней болезни у ребенка кардинально меняется поведение – он угнетен, проводит во сне очень много времени;
- Появляются симптомы интоксикации организма и нарушений в работе желудочно-кишечного тракта – такие, как рвота, жидкий стул;
- Ребенок начинает терять вес;
- Температура в первые дни может не повышаться, но через 1-2 дня болезни поднимается до 39-40°С;
- Через несколько дней появляются выделения из уха;
При надавливании на ухо ответная реакция ребенка недвусмысленна – от проявлений заметного беспокойства, до истерического крика от боли. Диагностировать средний отит у совсем маленьких детей достаточно тяжело, так как есть схожие по симптоматике заболевания.
Дети старшего возраста уже могут более четко указать на то, что их беспокоит боль в ухе. Также врачу легче дифференцировать отит среднего уха у ребенка 2-3 лет от других заболеваний, так как к этому возрасту, как правило, уже есть анамнез, на данные которого может полагаться врач во время диагностики.
Симптомы отита среднего уха у ребенка в возрасте 3 лет, требующего лечения:
- Ребенок отчетливо дает понять, что у него болит ухо – дергает, трет, тянет себя за ухо, указывает пальцем на болезненный участок, жалуется на своем «детском» языке;
- Ребенок становится раздражительным, нервным, грубым;
- Температура выше 38°С;
- Рвота, понос, отсутствие аппетита или невозможность принимать пищу из-за сильной боли;
- Могут начаться выделения из ушной раковины.
Например, при попадании в ухо мелких посторонних предметов, у ребенка нет повышенной температуры и выделений. Если в ухо попала вода, это может вызвать не только дискомфорт, но временное снижение слуха с одной или двух сторон, зато отсутствуют такие симптомы как боль и температура. При образовании серной пробки, у ребенка снижается качество слуха с одной стороны.
Симптомы острого отита у детей среднего и старшего возраста, подростков обычно появляются внезапно, и заболевание сопровождается снижением слуха на одном или обоих ушах, острой болью разной интенсивности. В ночное время боль обычно усиливается.
Острый отит у ребенка классифицируется в зависимости от длительности заболевания. В зависимости от стадии болезни разнятся и симптомы:
- 1 стадия – в ухе ощущается заложенность, которая может сопровождаться шумом, но повышенная температура отсутствует. Однако, если в организме развивается инфекция, температура может присутствовать и с первых дней болезни;
- 2 стадия – температура тела на протяжении длительного времени держится в пределах 37-38°С, боль в ухе становится резкой, шум и ощущение заложенности прогрессируют и усиливаются;
- 3 стадия – боль становится практически невыносимой, отдается в прилегающих к уху тканях и органах – зубах, шее, горле, глазах. Слух в больном ухе или ушах (при двустороннем отите) снижается, температура повышается;
- 4 стадия – боль ослабевает, температура нормализуется. Шум в ушах и снижение слуха держатся на прежнем уровне. Начинается выделение гноя из уха;
- 5 стадия – этап заживления. Состояние ребенка приходит в норму, воспаление спадает, перфорация рубцуется.
Когда ребёнок жалуется на появление острой боли в ушке, плачет и капризничает — такое состояние малыша выведет из равновесия даже самого стойкого и опытного родителя. Острую стреляющую боль в ухе нелегко вынести взрослому человеку, что уж говорить про детей.
- Боль сигнализирует о появлении в ухе воспалительного процесса. То есть развивается отит. По статистике, к пятилетнему возрасту почти каждый ребёнок хотя бы раз, но успевает переболеть этим заболеванием.
- Чтобы облегчить состояние малыша и избавиться от отита, каждый родитель должен уметь отличать первые признаки болезни, знать, какое лечение подойдёт ребёнку, а также какие меры нужно предпринять, чтобы предупредить отит в будущем. Давайте, разберёмся!
Наше ухо состоит из трёх областей: наружной, средней и внутренней. Первая — это видимая часть уха, которую мы в повседневной жизни и называем ухом. Средний и внутренний отделы не видны и имеют сложное строение. Появление острого воспаления уха у детей может коснуться каждой из его части, поэтому диагноз подразделяют соответственно на наружный, средний и внутренний отит.
Две трети зафиксированных случаев болезни приходится на острый средний отит. У детей до года — двух лет этот процент ещё выше. Так как болезнетворные микроорганизмы попадают в среднее ухо из носоглотки.
- Острое воспаление среднего уха представлено катаральной, экссудативной и гнойной стадиями. Катаральное воспаление считается острым воспалением начальной стадии. В этот период больной начинает ощущать заложенность в ухе и ухудшение слуха.
- При экссудативной форме образуется вязкий секрет — именно он, накапливаясь, вызывает болевые ощущения. Отличительная особенность острого процесса этого типа воспаления — гноетечение из уха.
- Это самая тяжёлая разновидность болезни, сопровождаемая высокой температурой.
Если средний острый отит у детей не лечить, начинается развитие отита внутреннего отдела — лабиринтит. Для детей такое состояние крайне опасно и требует правильного лечения. Иначе последствия отита могут быть очень тяжелыми.
- Исходя из продолжительности заболевания, разделяют отит в острой форме, подострой и хронической. Острое течение болезни характеризуется стремительным началом, длится такое состояние не больше трёх недель.
- Если отит у ребёнка длится от трёх недель до трёх месяцев, мы говорим о подострой форме. Если острое заболевание не лечить или лечить острый воспалительный процесс неправильно, произойдёт хронизация воспалительного процесса.
- Такое заболевание уже будет длиться более трёх месяцев.
Как мы упоминали, дети подвержены заболеваниям уха намного чаще, нежели взрослые. И это легко объясняется. Главная причина развития болезни напрямую связана с особенностями слуховой трубы ребёнка.
Анатомия евстахиевой трубы ребёнка такова, что она короче и шире, чем слуховая труба взрослого человека. А отсутствие изгибов позволяет инфекции беспрепятственно проникать из носоглотки в полость среднего уха.
Причинами возникновения отита являются:
- переохлаждение или, наоборот, перегревание тела;
- имеющиеся в организме хронические инфекции у детей (например, хронические воспалительные процессы носоглотки, откуда инфекция может легко попасть в ухо);
- аденоиды;
- слабый иммунитет;
- аллергический ринит;
- повреждения уха;
- неправильное кормление грудничков: детей на грудном вскармливании нельзя кормить лёжа на спине — в таком положении молоко может попасть из полости носа и глотки в барабанную полость и запустить там воспалительный процесс.
Воспаление наружного уха проявляется при попытках почистить уши посторонними предметами, в ходе чего в них проникает инфекция. Отит может появиться при попадании бактерий в кровь через ранки и повреждения кожных покровов уха. Поэтому родителям нужно следить, чтобы малыш никогда не ковырял в слуховом проходе острым предметом.
Некоторые родители чересчур усердствуют, ежедневно проводя детям гигиену ушей и вычищая из них серу, что в корне неправильно. Сера — это естественный барьер от защиты от болезнетворных организмов, поэтому подобная излишняя чистоплотность открывает путь бактериям в дальние области уха.
Появление отита наружного может быть спровоцировано попаданием в ухо воды, в которой содержатся возбудители болезни, к примеру, во время купания в загрязнённых водоёмах.
Экссудативный средний отит
Как ни странно, но при одних и тех же условиях в среднем ухе может развиваться отит и без воспалительных симптомов – это экссудативный средний отит. А называется он так потому, что в среднем ухе скапливается прозрачная жидкость или, как ее называют медики, экссудат. Проявляется такой отит только заложенностью уха: человек ощущает, будто в ухо попала вода – и так оно и есть. Только вода эта проникает не извне, а изнутри уха.
Существуют две типичные картины развития экссудативного среднего отита. В одном случае боль при остром среднем отите стихает и сменяется стойкой заложенностью. Возникает ощущение, что воспаление в ухе уменьшается, уходит покраснение барабанной перепонки, прекращаются выделения, зарастает перфорация. Но работа слуховой трубы еще не успела восстановиться, и в ухе начинает накапливаться экссудат. Это больше характерно для детей.
В другом случае экссудативный отит вызывается резким перепадом атмосферного давления, с которым слуховая труба не может справиться. Если пациент жалуется на то, что после перелета его заложенное ухо так и «не отпустило», а прошла уже неделя, можно с высокой долей вероятности предполагать экссудативный средний отит.
Для установления диагноза достаточно провести осмотр уха с помощью диагностического микроскопа, которым оснащен любой современный ЛОР-кабинет. Для достоверного подтверждения диагноза обычно проводится исследование слуха – аудиометрия и тимпанометрия.
В большинстве случаев экссудативный отит проходит сам собой – просто уху требуется время, чтобы восстановиться, обычно несколько дней. Как только слуховая труба восстановится, экссудат ликвидируется сам без каких-либо последствий. Однако случается, что проходит неделя, вторая, третья, а заложенность остается. В этом случае необходимо лечение, и его тактика различна у детей и взрослых.
Если врач выявил у вашего ребенка экссудативный отит, не стоит паниковать. Как правило, он проходит без лечения, поэтому основная рекомендация при выявлении экссудата – это наблюдение в течение 2–3месяцев.
Отит: описание и виды
Разновидность отита напрямую зависит от того, какой отдел слухового органа подвергся болезни.
Всего выделяют три вида:
- Внешний: появляется как результат травмы наружной части уха.
- Средний: чаще всего является следствием вирусных или инфекционных заболеваний дыхательных путей. При этом поражается среднее ухо.
- Внутренний: возникает в основном как осложнение среднего отита. Встречается очень редко, но считается самым опасным.
Внешняя форма болезни проявляется на видимой глазу части слухового органа. При этом внешний отит может быть:
- диффузный (поражение барабанной перепонки с образованием гнойных масс)
- гнойный ограниченный (фурункулы, прыщи и иные нагноения на ушной раковине)
На средний отит приходится более 90% всех случаев заболевания. При нем воспаляется среднее ухо, а именно барабанная полость, включающая 3 звуковые косточки.
Обычно возникает в результате перехода инфекции из носовой полости, но может появиться вследствие травмы или попасть гематогенным путем.
Он разделяется на:
- острый, вызывается инфекцией вирусного или бактериального характера и сопровождается образованием гноя
- экссудативный, возникает в результате закупорки слуховой трубы
- хронический, продолжается длительное время, при этом образуется незначительное количество гноя и ухудшается слух
Видео. Отит у детей: причины и лечение.
Острый отит как правило является следствием гнойной формы поражения среднего отдела уха или инфекционной болезни общего характера. Наиболее тяжелый вид воспаления, в некоторых случаях при нем может помочь только оперативное лечение. Течение любого из видов заболевания может быть хроническим или острым.
Распространенные причины появления отита у детей
Чаще всего причиной отита уха у ребенка служат различные простудные заболевания. Это происходит из-за особенностей строения слуховой трубки у маленьких детей.
- У них она очень короткая, но при этом широкая. Из-за этого слизь во время насморка или другого острого респираторного заболевания может легко проникнуть в средний отдел органа слуха и вызвать его воспаление. Этому способствует и лежачее положение младенца, еще не умеющего сидеть.
- Заболевания миндалин или аденоидов тоже нередко провоцируют средний отит. Причиной также может послужить неправильное сморкание, переохлаждение и ослабленный иммунитет.
Признаки
Заболеванию характерно острое начало. У малыша может неожиданно подняться температура выше 39 градусов. Он становится раздражительным, постоянно капризничает или плачет, беспокойно спит, отказывается от еды. Ребенок часто вертит головой, трется ей об подушку, пытается дотянуться ручками до больного уха.
У детей до года тяжелой форме заболевания может сопутствовать запрокидывание головы, иногда рвота, жидкий стул. Вытекание гноя из уха при этом не наблюдается.
Дети старше 3 лет уже могут самостоятельно описать симптоматику. У ребенка появляются жалобы на:
- болезненные ощущения в ухе, отдающие в область виска
- чувство заложенности, ощущение давления
- ухудшение слуха
- шум в ухе
При этом резко повышается температура, ребенок становится вялым, испытывает слабость, плохо спит, теряет аппетит.
Лечение
Способы лечения отита у ребенка
Весь комплекс мероприятий, необходимых для лечения отита у ребенка, непременно должен назначаться врачом. Попытки самостоятельно избавиться от заболевания приводят к потере драгоценного времени и могут только усугубить ситуацию.
- Лечение начинается с применения капель для носа, оказывающих сосудосуживающее действие: Назол, Нафтизин и другие. Непосредственно в ухо закапывается антисептический раствор (например, борная кислота).
- Для лечения испозьзуются такие препараты, как Отинум, Гаразон, Софрадекс и прочие. В качестве обезболивающего рекомендуется Парацетамол.
- Практически в каждом случае пациенту назначаются антибактериальные средства, к примеру, Амоксициллин, Флемоксин или Бисептол.
Нельзя начинать лечение без консультации педиатра или отоларинголога.
Но бывают случаи, когда незамедлительно показать ребенка врачу не представляется возможным. Тогда до посещения поликлиники можно закапать ему в нос капли с сосудосужвающим эффектом (Нафтизин), а в больное ухо – Отинум, оказывающий противовоспалительное действие.
Больной орган слуха непременно нужно держать в тепле. Для этой цели подойдет косынка, головной платок, шарф или шапка. При этом нельзя применять грелки или компрессы, при гнойном отите это может привести к серьезным осложнениям.
Осложнения воспалительного заболевания уха у ребенка не возникают просто так. Чаще всего это случается в результате поздней диагностики отита, несвоевременного или неправильного лечения.
Чаще всего при этом нарушается слух, ребенок страдает тугоухостью, возможна полная глухота. При запоздалом лечении заболевание может перейти в лабиринтит (внутренний отит) или принять хроническую форму.
- Последствием неправильного или не вовремя начатого лечения отита у ребенка может быть развитие паралича лицевого нерва.
- Более тяжелые последствия наступают в случаях, когда инфекция проникает вглубь черепной коробки к мозговой оболочке – менингит, энцефалит, сепсис.
- Отит не входит в число опасных заболеваний. Гораздо страшнее его осложнения и вероятные последствия. Поэтому важно не только начинать лечение как можно раньше, но и продолжать его до полного выздоровления. Исчезновение признаков болезни вовсе не означает полное выздоровление. В среднем отит длится около месяца.
Следует помнить что отит – очень серьезное заболевание. Лечить его нужно только под наблюдением специалиста. Нельзя пытаться избавиться от этой болезни самостоятельно при помощи народных средств и методов.
Скорее всего это только усугубит ситуацию или приведет к хроническому течению заболевания.
При подозрении на отит или после его диагностирования категорически запрещается:
- какими-либо способами и средствами греть больное ухо
- при высокой температуре прибегать к компрессам, особенно оказывающим согревающий эффект
- при наличии гноя пытаться удалить его при помощи ватной палочки или других предметов
- просить ребенка высморкаться сразу из обеих ноздрей
- лить в уши больного различные спиртовые настойки
- самостоятельно протыкать гнойные образования
- применять антибактериальные препараты и другие лекарства без назначения врача.
Профилактика
Профилактика воспаления уха у здорового ребенка в первую очередь предполагает укрепление его иммунной системы.
Также очень важно поддерживать нормальный уровень влажности воздуха в комнате детей. Для этого нужно систематически ее проветривать, по мере необходимости осуществлять влажную уборку.
Если воздух очень сухой, то можно воспользоваться специальными увлажнителями.
Если ребенок уже болеет каким-либо простудным заболеванием, то для профилактики отита нужно:
- давать малышу пить побольше жидкости
- своевременно сбивать высокую температуру тела
- промывать ребенку нос солевым раствором (продается в аптеке, например Аквалор)
- научить его правильно сморкаться
- держать температуру воздуха в помещении в пределах 18-20 градусов
Отит – это то заболевание, при котором дорога буквально каждая минута. Любое промедление может повлечь осложнения, опасные для жизни. Поэтому при первых подозрениях на отит уха у ребенка нужно немедленно показать его врачу.
Почему лечить экссудативный отит сразу не стоит?
Ни антибиотики, ни сосудосуживающие капли в нос, ни физиотерапия совершенно неэффективны при лечении экссудативного отита. Более того, антигистаминные препараты могут вызвать еще большее сгущение экссудата и тем самым только усугубить заложенность, затормозить процесс самоликвидации жидкости. Единственные препараты, которые могут ускорить выздоровление, – это назальные кортикостероиды, однако назначать их или нет, решает ЛОР-врач после осмотра.
Попробуйте простые, но полезные средства – больше жевать жвачку, надувать шарики или самостоятельно продувать уши. Все это может помочь восстановлению функции слуховых труб.
В подавляющем большинстве случаев экссудативный отит у детей проходит без лечения, поэтому не стоит бросаться за лекарствами: у вас в запасе есть два-три месяца.
Для лечения взрослых применяются другие подходы. В большинстве случаев активные действия следует предпринимать, если экссудат не ликвидируется сам через 2–3 недели.
Кашель после отита: почему он появляется и как его лечить
Отит и кашель являются осложненными формами острых респираторных заболеваний.
Чаще всего ситуации, когда после купирования всех симптомов отита вдруг начинается кашель, случаются у детей ранних лет, что объясняется возрастными особенностями строения евстахиевой трубы.
До того как предпринимать какие-либо меры по лечению, необходимо разобраться в причинах появления кашля. Понимание этиологии кашля поможет выбрать оптимальную терапевтическую тактику и как можно быстрее избавиться от этого неприятного явления.
Причины
Кашель является защитной реакцией организма, пытающегося таким образом избавиться от слизи, скапливающейся в бронхах.
Кашлевой центр, находящийся в продолговатом мозге, активизируется в ответ на раздражение нервных окончаний, расположенных на слизистых оболочках органов дыхания.
После его активизации возникает ответ со стороны системы дыхания: человек делает вдох, мышцы гортани, легких, брюшины и диафрагмы синхронно сокращаются, при этом ая щель пребывает в закрытом состоянии.
Когда она открывается, следует толчкообразный выдох, во время которого наружу выводится трахеобронхиальный секрет.
Такая реакция считается вариантом нормы, если приступы повторяются от 10 до 15 раз в сутки, преимущественно в утренние часы, сразу же после пробуждения.
Причиной появления сухого патологического кашля могут быть:
- острая респираторная вирусная инфекция;
- воспалительный процесс в слизистых;
- аллергия;
- бронхоспазм;
- нарушение проходимости верхних дыхательных путей вследствие скапливания в них трахеобронхиального секрета с повышенной вязкостью.
При простуде или во время аллергического приступа обильные слизисто-гнойные выделения не успевают выводиться из дыхательных путей и скапливаются в среднем ухе, вызывая местное воспаление. Такое заболевание называется серозным отитом среднего уха.
Ушная раковина у малышей расположена на одном уровне с носоглоткой и соединяется с ней евстахиевой трубой. Жидкость может самостоятельно выйти через наружный слуховой проход, но чаще всего этого не происходит, поскольку у детей труба не такая длинная и широкая, как у взрослых.
Кашель после отита возникает в качестве остаточного явления. Его лечением стоит заниматься, если он имеет непродуктивный характер, продолжается дольше двух недель с момента болезни и сопровождается общим недомоганием. Вы также можете посмотреть это видео:
Способы лечения
Кашель может появиться как очередное осложнение острого респираторного заболевания, но до того, как лечить его, следует оценить его характер – возможно, это естественная реакция со стороны органов дыхания, восстанавливающихся после перенесенного отита.
Если кашель не мешает спать, не сказывается на аппетите и не влияет на общее состояние, чтобы он быстро прошел, в большинстве случаев хватает обеспечения следующих условий:
- Регулярное проветривание помещения.
- Поддержание оптимальной влажности (не менее 60 %) и температуры (около 20° С) в детской комнате.
- Обильный питьевой режим (не менее 2 л чистой воды в сутки).
- Очищение воздуха от аллергенов (при выявленном аллергенном факторе).
При соблюдении этих несложных правил процесс восстановления после отита пройдет намного быстрее. Как показывает практика, в среднем уже через неделю кашель окончательно проходит.
Патологический сухой кашель от отита, сохраняющийся на протяжении 3 недель и дольше, лечится под контролем врачей. Они предлагают использовать для его устранения 3 вида противокашлевых препаратов:
- подавляющие кашлевой центр (супрессанты);
- улучшающие отхождение мокроты (отхаркивающие);
- комбинированные.
Лекарственные средства назначаются врачом на основании осмотра носоглотки и прослушивания легких, строго в соответствии с видом кашля, возрастом пациента и общей клинической картиной.
Сиропы от кашля
Рекомендованной для детей формой противокашлевых препаратов являются сиропы от кашля. Их применение поможет снять воспаление верхних дыхательных путей и устранить раздражение слизистой оболочки, не оказывая при этом негативного влияния на формирующиеся органы и системы детского организма.
Какой из сиропов подойдет для лечения кашля – муколитический, отхаркивающий или противокашлевый – определит врач, ориентируясь на частоту приступов кашля и его характер (сухой, продуктивный, лающий).
На фоне лечения сиропами улучшение наступает уже на 5-7 день, детям при этом рекомендуется регулярно бывать на свежем воздухе, сбалансированно питаться и больше двигаться.
Двигательная активность улучшает условия для отхождения мокроты, за счет этого процесс восстановления проходит быстрее.
Таблетки от кашля
Средства от кашля в таблетках чаще рекомендуют взрослым пациентам или детям от 12 лет. Эта форма выпуска обладает максимально быстрым действием и пролонгированным эффектом.
Облегчение состояния наступает уже после первой дозы лекарства за счет подавления кашлевого центра или разжижения мокроты.
Прием таблеток поможет как можно быстрее вернуться к активной социальной жизни, улучшая откашливание после бронхита, отита или синусита.
По характеру воздействия таблетки, устраняющие сухой кашель, подразделяются на 2 вида:
- препараты центрального действия (наркотические и ненаркотические) блокируют кашель за счет одновременного угнетения кашлевого и дыхательного центра;
- препараты периферического действия снимают раздражение слизистых, смягчают кашель благодаря обволакивающему эффекту и устраняют его за счет блокировки импульсов, поступающих в кашлевой центр с раздраженной поверхности носоглотки.
Таблетки с муколитическим и отхаркивающим действием эффективны при остаточных явлениях, локализованных в нижних отделах дыхательных путей – снижает вязкость основное действующее вещество, а экстракты растений ускоряют отхождение жидкой мокроты. Подобные препараты не действуют при сухом кашле, а их необоснованное применение может привести к усугублению состояния и развитию поздних осложнений отита.
Народные средства
Для лечения кашля существует много народных методов, но, применяя их, следует особенно внимательно относиться к состоянию больного, ведь эффект от их использования наступает не сразу.
Мокрота отходит намного легче, если использовать средства на основе таких лекарственных растений:
- малина (для заваривания берутся ее плоды и листья);
- мать-и-мачеха;
- душица;
- ромашка;
- липа.
Чтобы приготовить лечебный отвар, растения нужно измельчить, залить горячей водой и держать на водяной бане 15-20 минут, а после дать настояться в течение часа. Полученный отвар процеживают и принимают небольшими порциями 5-6 раз в день.
Для устранения боли в ушах, которая время от времени может появляться после перенесенного отита, применяются спиртовые настойки прополиса. Применение этого народного средства поможет за 2 недели избавиться от остаточных явлений и восстановить ухудшившийся после отита слух.
Профилактика
В рамках предупреждения развития осложнений после простудных заболеваний, к которым относится кашель от отита, врачи рекомендуют не заниматься самолечением ОРВИ и обращаться за медицинской помощью при первых симптомах вирусной инфекции.
Родителям детей, часто болеющих отитом, врачи рекомендуют особенно тщательно следить за чистотой носовых проходов, проводить регулярные паровые процедуры и пользоваться увлажнителем воздуха для снятия остаточного кашля. Если отит часто рецидивирует, стоит пройти консультацию у иммунолога, поскольку опосредованной причиной этого заболевания является снижение защитных механизмов организма.
Возможные осложнения
Отит и развивающийся после него продолжительный надрывный кашель, являясь наиболее частыми осложнениями ОРВИ, при неадекватной или несвоевременной терапии могут привести к следующим негативным последствиям:
- необратимому нарушению целостности барабанной перепонки;
- потере слуха или его ухудшению;
- возникновению аллергии, которая, в свою очередь, может спровоцировать развитие бронхиальной астмы.
В самых тяжелых случаях осложненный воспалительный процесс приводит к мастоидиту, менингиту, абсцедированию в области головного мозга, сепсису.
Источник: https://nosuho.ru/uho/otit/kashel
В каких случаях следует начинать лечение незамедлительно и не ждать 3 месяца:
- если у ребенка уже имеется снижение слуха, вызванное другими причинами;
- если у ребенка выраженное снижение слуха и задержка речевого развития;
- при наличии аутизма и генетических заболеваний, проявляющихся задержкой психомоторного развития;
- наличие слепоты или значительного снижения зрения.
«Золотым стандартом» лечения экссудативного среднего отита у детей и взрослых является шунтирование барабанной полости. Это несложная операция, при которой в барабанную перепонку устанавливается миниатюрная вентиляционная трубочка. Она выравнивает давление между средним ухом и окружающей средой и позволяет удалить экссудат.
Пять способов избежать экссудативного среднего отита:
- не стоит дышать сигаретным дымом: даже при пассивном курении слизистая носа и слуховых труб перестает нормально работать;
- сократить частоту обострений поможет отказ от посещения детского сада;
- посетите аллерголога: аллергический насморк – одна из причин частых отитов;
- не кормите грудного ребенка в горизонтальном положении;
- отдавайте предпочтение грудному вскармливанию: материнское молоко богато множеством иммунных факторов, которые помогают новорожденному противостоять инфекциям.