Лечение гайморита
Лечение заболевания включает в себя особый комплекс мер, которые направлены на подавление очага инфекции и восстановление дренажа в гайморовой пазухе. Обычно острый гайморит лечится консервативными методами, которые прежде всего обеспечивают хороший отток содержимого пазухи. Хронический гайморит лечится при помощи средств фармакотерапии, подобрать и назначить которую может только врач. При обильном выделении слизи и гноя из носовых пазух, а также выраженном болевом синдроме, проводится их промывание.
Для постановки правильного диагноза нужно знать о том, что такое пристеночный гайморит. Специалистам достаточно сложно определить наличие этого заболевания.
Пристеночный гайморит возникает из-за размножения в носовых пазухах больного , хламидий, стрептококков и микоплазм. Риск возникновения заболевания увеличивается если у человека присутствует дефект носовой перегородки.
К провоцирующим факторам можно отнести и не до конца вылеченный насморк. Пристеночный гайморит развивается из-за резкого снижения иммунитета.
Симптомы заболевания можно заметить после скарлатины или кори.
Болезнь возникает у людей, страдающих от гиперпластического или . Пристеночный гайморит развивается в носовых пазухах больного из-за . У некоторых пациентов слишком узкие носовые ходы.
Чаще всего заболевание возникает в холодное время года, так как дефицит витаминов и минералов приводит к снижению иммунитета.
Стадии развития заболевания
Симптомы и лечение пристеночного гайморита зависят от степени тяжести заболевания. Коварство пристеночного гайморита заключается в том, что его легко перепутать с обычной простудой. На начальной стадии заболевание невозможно определить без прохождения диагностики.
При острой стадии у пациента появляются головные боли. Причем болезненные ощущения чаще всего возникают в области переносицы. У пациента нарушается носовое дыхание из-за отека слизистых. Если не принимать лекарственные препараты воспалительный процесс в носовых пазухах может стать хроническим.
Причины возникновения
Как уже говорилось, заболевание в основном провоцирует инфекция. Чаще всего возбудителями оказываются стафилококки, микоплазмы, хламидии, стрептококки, гемофильные палочки, грибы.
Еще одна группа причин — патологии, которые были пролечены неправильно. Гайморит развивается также вследствие:
- искривления перегородки носа;
- воспаления в корнях зубов, которые находятся недалеко от пазух;
- узости носовых проходов;
- скарлатины, кори;
- простудного насморка, который не долечили (особенно у детей);
- хронического фарингита или тонзиллита;
- аллергического ринита;
- сильного перепада давления окружающей среды при нырянии или частых полетах на самолете.
Вышеперечисленные болезни, как и сам гайморит, могут появиться на фоне снижения иммунитета, обычно в межсезонье. Тогда ослабленный организм, который испытывает недостаток витаминов, часто не способен справиться даже с обычной простудой. Поэтому его надо вовремя поддерживать.
Прогноз лечения и возможные осложнения. Последствия
При своевременном выявлении болезни и соблюдении схемы лечения, острый гайморит проходит бесследно за 4–6 недель, в зависимости от стадии заболевания и возбудителя. Однако прерывание курса лечения может способствовать переходу воспаления в скрытую, хроническую форму.
При полном отсутствии терапии, даже при вирусном гайморите, возможны осложнения в виде присоединения бактериальной или грибковой инфекции со всеми вытекающими последствиями. Промедление с лечением может спровоцировать распространение инфекции по всему организму с током крови, а также её проникновение в более глубокие ткани.
Основные причины острого гайморита
Причиной острого гайморита являются вирусы и бактерии. Из бактерий наиболее часто встречаются Haemophilus influenzae (21 — 35%) и Streptococcus pneumoniae (21 — 43%), несколько реже — Streptococcus pyogenes (около 4 — 10%), Moraxella catarrhalis (3 — 10%), Staphylococcus aureus (1 — 8%) и аэробы ( 1 — 9%).
При ОРВИ в 90% случаев развиваются гаймориты вирусной природы, не требующие антибактериального лечения. У 1 — 2% больных ОРВИ заболевание имеет осложненное течение.
- Особенностью вирусного гайморита является быстрое восстановление работы пазух носа без лечения.
- При заболевании бактериальной природы боль и воспаление проявляются в большей мере, чем при вирусной. Длительное существование симптомов гайморита указывает на его бактериальную природу.
Причины
Возбудителями выступают патогенные микроорганизмы – стафилококки, стрептококки, микоплазмы, грибки, которые с легкостью проникают в ослабленный организм.
Снижение иммунитета
Спровоцировать ослабление защитных сил организма могут многие заболевания, но предшественники гайморита таковы:
- хронические инфекции органов дыхания;
- перенесенные простудные заболевания;
- затяжной ринит инфекционной или аллергической природы;
- запущенный кариес зубов верхней челюсти.
Искривление перегородки
Предрасполагает к развитию гайморита неправильное анатомическое строение носовой полости, например, искривление перегородки или слишком узкие проходы.
Осложнение после простуды
Чаще заболевание развивается как осложнение после перенесенной простуды или других болезней, сопровождающихся насморком. Поэтому лечат ОРЗ под наблюдением врача, это поможет предотвратить развитие осложнений, таких как гайморит.
Если же избежать воспаления придаточных пазух не удалось, при первых же признаках обращайтесь к отоларингологу для проведения консервативной терапии.
Механизм развития пристеночного гайморита
Патологический процесс в гайморовых пазухах может быть спровоцирован как инфекциями, так и заболеваниями. Стафилококк, стрептококк, микоплазма, хламидии – вся эта патогенная флора может привести к развитию гайморита. Среди заболеваний, вызывающих воспаление пазух, выделяют:
- респираторные заболевания (ОРВИ);
- тонзиллит и/или фарингит, хроническое их течение;
- воспалительные поражения корневой системы верхнего зубного ряда;
- резкие перепады черепного давления (при полетах в самолете или нырянии);
- продолжительный вазомоторный ринит;
Также к подобной патологии могут привести анатомические особенности строения или результат травмы носа, такие как искривление носовой перегородки и сужение носовых ходов.
При остром течении процесса симптоматика имеет выраженный характер, и проявляется болью головы, глаз, потерей обоняния, возможен подъем температуры тела.
Пристеночный гайморит обладает менее выраженной клинической картиной, его симптомы несколько смазаны. Для него характерна боль в глазницах, головная боль, затяжной насморк, слабо поддающийся лечению, нередко развивается конъюнктивит. Продолжительное игнорирование таких симптомов может привести к осложнению и распространению воспалительного процесса на оболочки мозга.
При переходе гайморита в хроническую стадию, заболевание принимает волнообразное течения. Периоды ремиссии, при нарушениях рекомендаций врача, сменяются периодами обострения. Продолжительность каждого из периодов зависит от стараний и ответственности к собственному здоровью самого пациента. Важно своевременно обращаться к врачу при первых появлениях обострения, стараться не перемерзать, своевременно производить санацию ротовой полости, лечить ангины и воспалительные заболевания верхних дыхательных путей.
Особенности заболевания при беременности, грудном вскармливании и в детском возрасте
Во время вынашивания ребёнка иммунитет женщины значительно ослабевает, а изменение гормонального фона, особенно в третьем триместре, способствуют развитию вазомоторного ринита и повышенной секреции всех слизистых поверхностей. Эти факторы повышают угрозу развития осложнений насморка, в виде воспаления гайморовых пазух, в разы.
Лечение осложняется тем, что применение большинства медикаментозных препаратов могут негативно сказываться на будущем ребёнке, а хирургическое вмешательство, если такое показано, приходиться отложить до разрешения беременности. Врач может назначить промывание пазух антисептиком и солевым раствором с помощью ЯМИК-катетера, а также физиопроцедуры уменьшающие воспалительные процессы в слизистой. Если к вирусной инфекции присоединились бактерии, без применения антибиотиков не обойтись, в этом случае подбирают местные препараты, воздействующие только на слизистую.
Методы лечения гайморита во время лактации во многом зависят от стадии заболевания, возбудителя и характера проявлений патологии. При продуктивном или гнойном гайморите, когда промедление с лечением может существенно усугубить состояние больной, назначают все необходимые процедуры, на время которых женщина переводит малыша на вскармливание смесями, сохраняя при этом возможность кормить грудью в дальнейшем.
Синусы у детей до трёх лет находятся в зачаточном состоянии, со взрослением полости в костной ткани увеличиваются и вместе с этим возрастает риск развития гайморита.
Факторами развития воспаления верхнечелюстных синусов можно назвать:
- ослабленный местный иммунитет;
- подверженность частым респираторным заболеваниям;
- увеличение аденоидов в носу;
- отсутствие приобретённого иммунитета к детским вирусным заболеваниям;
- узкие носовые ходы;
- повышенная реактивность слизистой;
- неправильное сморкание.
Лечение гайморита у детей проводится под наблюдением врача, применение народных методов, таких как прогревание, закапывание овощных соков и применение внутренних компрессов с соком алоэ и мёдом, может навредить малышу и спровоцировать развитие бактериальной инфекции.
Специфика терапии
При пристеночном гайморите назначается консервативное лечение. Также очень важен комплексный подход, включающий санацию пазух, применение противовоспалительных средств и антибиотиков (по показаниям врача).
Перед использованием фармакологических препаратов местного воздействия важно тщательно промывать пазухи и нос от накопившейся мокроты. Дезинфекция проводится с применением растворов на основе морской соли
Это «Хьюмер», «Аква Марис», «Салин», «Но-Соль». Еще подойдет физиологический раствор – 9-процентный NaCl.
Чтобы устранить отек, восстановить проходимость верхних дыхательных путей, нужно принимать антигистаминные средства. Врач, как правило, назначает «Цетиризин», «Тавегил», «Дезлоратадин» и «Лоратадин».
Антибиотики приходится принимать в том случае, если лабораторными методами было подтверждено присутствие в носовых пазухах инфекции. Для употребления внутрь назначают пенициллины («Амоксициллин» или «Амоксиклав») или макролиды («Азитромицин»).
При выраженных болях, которыми иногда сопровождается пристеночный гайморит, человеку приходится принимать «Диклофенак», «Ибупрофен», «Найз» и «Нимесил». Эти противовоспалительные помогают быстро устранить дискомфорт.
Методы диагностики болезни
При обращении пациента в поликлинику врач первоначально собирает анамнез и проводит риноскопию – осмотр носовых ходов с помощью специальных зеркал и искусственного освещения.
Перед манипуляцией производят пальпацию наружной части носа, крыльев, осматривают преддверье. Затем приступают к инструментальному обследованию. На риноскопии определяют цвет и состояние слизистой, её целостность, структурные изменения. Для пристеночного гайморита характерна бледность эпителия или лёгкая гиперемия, отёчность, истончение кровеносной сетки. Также оценивают характер и количество экссудата.
При гайморите в обязательном порядке назначают рентгенографию. Расшифровка снимка при обнаружении пристеночного гайморита:
- снижение пневматизации верхнечелюстного синуса (наполнение воздухом);
- пристеночное затемнение гайморовых пазух;
- анализ состояние лицевых костей, орбит глаз.
Если есть затруднения в постановке диагноза, пациенту назначают компьютерную томографию. Это высокоинформативный метод обследования, который позволит в мельчайших подробностях рассмотреть структурные изменения слизистой пазух, обнаружить деформацию, уплотнения, воспаление.
МРТ носа и пазух при хроническом гайморите показано только в том случае, если есть подозрения на наличие конституционных аномалий, наличие новообразований.
Профилактика заболевания
В первую очередь для профилактики пристеночного гайморита нужно хорошо пролечивать острый гайморит, чтобы он не перешел в хроническую форму и не спровоцировал трофические изменения в слизистой. Также следует серьезно отнестись к риниту и заболеваниям зубов.
Чтобы поддерживать нормальное состояние слизистой оболочки носа и околоносовых пазух избегайте вдыхание сухого или загрязненного воздуха и табачного дыма. Для очищения от микробов пользуйтесь регулярно солевыми спреями.
Будьте здоровы!
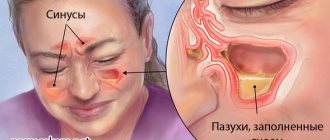
Симптомы и признаки стадий гайморита
Воспалительный процесс, вызванный гайморитом, развивается постепенно. Заболевание может причинять дискомфорт от 1 недели до всей жизни. Выделяют начальную, острую и хроническую форму. Если выбрать некачественное лечение или запустить течение синусита, патология осложняется и становится запущенной.
Начальная, или подострая
На ранних этапах признаки максиллита схожи с обычной простудой. Появляется общее недомогание, повышается температура тела. Развивается отечность слизистой носа, а сосудосуживающие капли лишь на время облегчают состояние. У человека отмечаются обильные прозрачные выделения, а также боль в области пазух во время движения.
Лечение начальной стадии синусита возможно в домашних условиях. Для этого назначают комплекс мер, состоящий из медикаментозных препаратов, но главная роль отводится промыванию. Эта процедура ускоряет выздоровление и снижает риск осложнений.
Острая, или стадия отека
В медицине этот этап иногда называют экссудативным. Главный признак стадии – обильное выделение жидкости, а также сильная боль в области воспаленных пазух. Она постепенно усиливается, особенно сильно ощущается во время движения, жевания. В зависимости от локализации может быть односторонней или двухсторонней. Появляется сильная отечность, приводящая к нарушению носового дыхания. Помимо этого, усиливаются и общие симптомы:
- гипертермия;
- нарушение сна, аппетита;
- покраснение век;
- кашель, чихание;
- изменение голоса, гнусавость;
- отечность мягких тканей лица.
Требуется срочное лечение, выбор методов напрямую зависит о природы синусита. При инфекционном гайморите назначают не только стандартные медикаменты и физиопроцедуры, но и антибиотики.
Хроническая
При продолжительном течении или на фоне неправильно подобранного лечения гайморит становится хроническим. Симптоматика заболевания проявляется приступообразно с выраженными периодами ремиссии и рецидивами. Характерные признаки:
- выделение экссудата при отхаркивании утром, изменении положения тела;
- постоянная заложенность носа;
- сухой кашель;
- хроническое воспаление глаз, чихание и повышенное слезоотделение;
- нарушение сна, появление храпа и апноэ;
- притупление либо полная потеря обоняния (гипосмия и аносмия).
На этой стадии синусит плохо поддается лечению. Терапия направлена на устранение и облегчение симптомов, а также уменьшение выраженности воспаления. Основная задача – достижение стойкой ремиссии и общее укрепление иммунитета. Хронический гайморит может протекать годами, со временем увеличивается длительность периода рецидива, но уменьшается выраженность симптомов.
Осложненная, или запущенная
Не является классической стадией, осложненный максиллит рассматривают как следствие хронической формы. Появляется при игнорировании симптомов острого гайморита либо при длительном течении болезни.
Приводит к изменениям тканей слизистой носа, в зависимости от морфологии выделяют следующие виды:
- гиперпластический;
- атрофический;
- катаральный;
- полипозный;
- смешанный.
Может привести к серьезным осложнениям со стороны носоглотки, дыхательной системы, мозга и других внутренних органов. Для лечения применяют как консервативные, так и хирургические методы. Есть вероятность развития необратимых изменений в организме, шанс летального исхода, особенно при инфекционной природе.
Что приводит к нарушению
Утолщение становится закономерным продолжением частых простуд, инфекционных болезней, переохлаждений организма, проявлений аллергии. Развитию патологии способствует:
- ринит;
- хронический гайморит;
- полипы;
- травма;
- чрезмерный прием лекарств, отрицательно влияющих на иммунитет;
- острая нехватка витаминов и ослабление защитных сил организма;
- врожденное/приобретенное искривление перегородки.
Воспаление верхнечелюстных пазух в каждом из этих случаев имеет свои особенности.
При рините, к примеру, процесс развивается не только в верхнечелюстной, но и в лобной полости, поражает область гортани, глотки. При обследовании выявляются изменения со стороны надкостницы, костей носовых раковин, причем, разрастание отмечается больше в нижней части носа. Утолщение слизистой оболочки ведет к ощущению полной непроходимости, а сосудосуживающие капли не дают положительного результата. Кроме того, пациенты отмечают ухудшение слуха, обоняния, качества сна.
Среди других провоцирующих факторов – развитие гнойного, гнойно-полипозного, некротического, пристеночного гайморита. Каждый из этих видов также имеет свои особенности. К примеру, в последнем случае происходит не только утолщение слизистой гайморовой пазухи, но и поражается слой, соединяющий ее с мышечной оболочкой.
Если не проводится своевременное промывание гайморовых пазух, образуются полипы, и о них свидетельствует ощущение заложенности с одной стороны. При увеличении размеров образований стенка становится толще, а по мере того, как они увеличиваются, дышать носом труднее, сосудосуживающие капли приносят все меньше пользы.
При этом человека не покидает ощущение, что в носу находится инородное тело, все время хочется чихнуть, а из-за постоянной заложенности больной старается дышать ртом, что приводит к фарингиту, ларингиту, трахеит, бронхиту, пневмонии и похожим нарушениям.
Предлагаем ознакомиться Папиллома во рту: причины появления ВПЧ и методы лечения
Гипертрофия, которая происходит в результате травмы, искривления перегородки, нарушения строения носовой полости, ведет к увеличению продукции секрета, затруднению дыхания при вдохе и выдохе. Человек испытывает:
- головные боли;
- дискомфорт в области верхней челюсти и крыльев носа;
- ухудшение сна;
- появление шума в ушах.
Ранее появившиеся выделения становятся мутными, приобретают белый цвет. Основным общим симптомом является бугристый вид слизистой, поскольку происходит активное образование шишковидных уплотнений. Все признаки более выражены на фоне слабого иммунитета, значительного недостатка витаминов.
Народные методы
Лечение пристеночного гайморита народными средствами пользуется популярностью среди многих пациентов. При прохождении курса лечения лекарственными препаратами достаточно сложно избежать побочных эффектов. Люди начинают искать альтернативные методы лечения.
Горчичное масло
Чтобы избавиться от неприятных симптомов пациент может воспользоваться горчичным маслом. Его нужно нанести на область носа аккуратными массажными движениями.
Вещества, входящие в состав горчичного масла, оказывают раздражающее действие на рецепторы кожи. Это вызывает приток крови к воспаленному месту. У человека появляется ощущение тепла в носовых пазухах.
Чеснок
В получившуюся кашицу добавьте ст. ложку яблочного уксуса.
После этого массу положите в отдельную емкость и залейте 250 мл кипятка.
Для получения положительных результатов необходимо подышать над чесночным раствором в течение 15 минут.
Раствор прополиса
Для ингаляций можно использовать раствор прополиса. Его пары проникают в носовые ходы и уничтожают патогенные микроорганизмы. Прополис – натуральное вещество, которое обладает сильным бактерицидным действием.
Сок алоэ
Во многих народных рецептах используется сок алоэ. Для приготовления целебного раствора подходят нижние листья этого растения. Положите их на 12 часов в холодильник.
После этого измельчите сырье в блендере. Осталось только избавиться от крупных частиц листьев. Пропустите жидкость через кусок марли и закапывайте в нос по 2 капли 3 раза в сутки.
Постановка диагноза
Отоларинголог диагностирует пристеночный гайморит, опираясь на результаты осмотра и собранный анамнез. Пальпирует верхнечелюстную пазуху, проверяет дыхательные функции носа. В случае отсутствия выделений из носа при одновременной заложенности назначают риноскопию. В ходе исследования носовых полостей удается обнаружить скопление гноя.
Если имеет место гиперпластический гайморит, то более информативным будет рентгенографическое исследование. С его помощью удается оценить состояние пазух и выявить возможные осложнения. Если гайморит является следствием травмы носа, то рентгенография позволит определить ее характер.
Среди прочих методов исследования, рекомендованных при гайморите:
- МРТ – назначается в особо тяжелых случаях, отличается высокой информативностью;
- компьютерная томография – информативный и высокоскоростной метод, который часто предлагают детям и пациентам с острыми болями;
- микробиологическое исследование – необходимо в случае неэффективности антибактериальной терапии. Подразумевает извлечение экссудата посредством пункции.
Дополнительно может потребоваться помощь стоматолога, аллерголога-иммунолога, невропатолога.
Симптоматика
Такое состояние имеет множество характерных признаков, при этом следует обратить внимание на следующее: клиническая картина зависит от того, в какой из пазух протекает воспалительный процесс. Наиболее общими симптомами следует считать следующие:
- Затрудненное дыхание, вызванное заложенностью носа – односторонней либо двусторонней;
- Боль, которая локализуется около крыльев носа, переносицы и челюсти, и носит периодический характер;
- Наличие периодических выделений из носа, имеющих мутно-белый цвет. На начальном этапе развития заболевания выделения жидкие, затем приобретают вязкую консистенцию;
- Слезотечение;
- Утомляемость, нарушение аппетита и сна.
Как правило, такое заболевание, как пристеночный гайморит, не подразумевает образования и выделения гнойных масс. Тем не менее, при отсутствии лечения указанная форма может трансформироваться в хронический гнойный гайморит, который может стать причиной необратимых последствий для здоровья и даже жизни человека.
Основные причины
Спровоцировать воспаление слизистых оболочек и скопление слизи внутри пазух носа могут многие инфекции. В качестве наиболее распространенных провокаторов выделяют:
- стафилококки,
- стрептококки,
- гемофильную палочку,
- грибки,
- хламидии.
Безусловно, не стоит забывать о том, что заболевание может проявиться в качестве осложнений после ОРЗ, и в этом случае спровоцировать его могут перечисленные факторы:
- Хронический гайморит часто возникает на фоне затяжного насморка.
- Аллергический ринит.
- Инфекционные заболевания, например, корь.
- Хронические заболевания верхних дыхательных путей.
- Воспаление зубов верхней челюсти.
- Сужение носовых проходов.
- Различные травмы носовых перегородок.
- Ослабленный иммунитет.
Гайморит часто возникает в весенне-осенний период, когда человеческий организм особенно остро ощущает недостаток витаминов и попросту не способен бороться со многими инфекциями.
- Пристеночный воспалительный процесс может быть катаральным. Характерным признаком заболевания данной формы является отсутствие гноя внутри пазух. При катаральном воспалительном процессе случается атрофия функционального реснитчатого слоя слизистых оболочек. Весь слой пропитывается неким секретом и значительно увеличивается в размерах, заполняя пазухи носа. Следует помнить о том, что это заболевание следует лечить несмотря на отсутствие гноя в полостях.
- При гнойном воспалении лейкоциты смещаются в зону воспаления. Лейкоциты представляют собой активные защитные клетки, которые вырабатываются организмом для борьбы с патогенными микроорганизмами. Лейкоциты схватывают бактерии в местах присоединения инфекции и погибают, впоследствии образуя гнойный секрет.
Гнойный воспалительный процесс протекает сложнее, чем катаральный. Происходит это по причине того, что происходит не только усиленное образование гноя, но и расплавление костных стенок. Гайморит такой формы наиболее опасен своими осложнениями. При отсутствии лечения возможен менингит и абсцесс.
Основные причины хронического гайморита
Хронический гайморит чаще всего имеет бактериальную природу, реже — грибковую и аллергическую. Обсуждается роль хламидиозной инфекции.
- В 48% случаев причиной хронической формы заболевания гайморитов являются анаэробы, в 52% случаев — аэробы (Streptococcus, influenzae, P. aeruginosa, S. aureus, M. catarrhalis).
- Участились случаи хронического гайморита, при которых обнаруживаются различные грибы. Предполагается, что это связано с бесконтрольным применением антибиотиков. Синуситы грибковой природы часто развиваются у людей при снижении иммунитета. Заболевание всегда протекает длительно и плохо поддается лечению.
- Обсуждается роль простейших в развитии заболевания — хламидиозной инфекции.
- Хронические гаймориты, протекающие длительно, часто имеют аллергическую природу. У таких больных нередко регистрируется аллергический ринит. Заболевание развивается при повышенной чувствительности организма к некоторым веществам окружающей среды – аллергенам. Ими могут быть пыльца некоторых растений, пылевые клещи, перхоть животных, продукты питания и др. Мощным раздражающим эффектом могут стать триггеры — табачный дым и запахи некоторых химических веществ.
Лечение гайморита
Такую серьезную болезнь нельзя лечить самостоятельно. Доверьте свое здоровье профессионалам. Специалисты медицинского проведут полный цикл лечения гайморита, начиная от диагностики, и заканчивая выпиской пациента и конечным осмотром. В центре есть уникальные методики лечения:
- Прокол при гайморите – избавление от жидкости, застоявшейся в носовой полости.
- Ямик процедура при гайморите – откачивание гноя сразу из нескольких пазух.
- Процедура «Кукушка» при гайморите – промывание без проколов.
Эти и другие методы позволят эффективно и безопасно вылечить даже гайморит при беременности, у детей и пожилых людей.
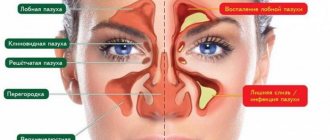
Этиология и симптоматическая картина заболеваний
Чаще всего в подобных случаях выявляется гайморит. Он способен развиться как в одной, так и в обеих полостях гайморовых пазух. Характеризуется образованием гнойных выделений, которые скапливаясь, приводят к затруднению дыхания. Вследствие этого резко ухудшается обоняние, возникают сильные головные боли, нередко портится зрение.
Если затемнение гайморовых пазух будет диагностировано слишком поздно, то они могут распространиться и на соседние полости.
Кроме того, на болезнь указывают и другие признаки:
- высокая температура тела;
- сильная заложенность носа;
- общее состояние слабости;
- гиперсомния (наличие чрезмерной сонливости);
- обильное выделение слизи;
- отек глаз.
Также причиной субтотального затемнения может стать синусит. Это воспаление слизистой эпителия, покрывающего придаточные пазухи носа. К его возникновению приводят вирусы или патогенные бактерии. Он развивается в случае несвоевременного лечения ОРВИ, острого насморка, различных травм в области лица. В некоторых ситуациях источником заражения являются зубы, пораженные кариесом.
Клиническая картина включает в себя:
- гнойные выделения из носа;
- светобоязнь (болезненное восприятие глазом яркого света);
- повышение температуры;
- нарушение слезоотделения;
- постоянные головные боли.
Болевой эффект проявляется в области лобной и височной долей, возникая с одинаковой частотой. Может наблюдаться отечность глаз и щек. Для уточнения диагноза, специалисты обращаются к рентгенографии черепной коробки.
В зависимости от скорости течения и тяжести выделяют острую и хроническую форму недуга. Клиническая картина этих двух типов различна.
При остром виде наблюдаются следующие симптомы:
- нарушение дыхания;
- болевые ощущения в лобной доле, усиливающиеся при нажатии;
- повышение температуры.
К признакам хронического фронтита относят:
- обильные выделения из носа, имеющие специфический запах;
- усиление боли в случае приема спиртосодержащих напитков, табакокурения и усталости;
- сильные боли в лобной области, носящие давящий или ноющий характер;
- преимущественно в утренние часы случается отхаркивание мокроты.
При наличии одного или нескольких описанных выше симптомов, следует незамедлительно обратиться к врачу.
Терапевтические меры
В первую очередь специалист проводит ряд диагностических мероприятий, позволяющих установить тип, стадию и тяжесть заболевания. Для этого пациент направляется на рентгенологическое исследование. Полученный снимок в полной мере отражает картину развития недуга. Кроме того, при необходимости выясняется состав и вид жидкости, заполнившей пазухи.
Впрочем, все чаще сегодня прибегают лишь к медикаментозному воздействию, избегая оперативного вмешательства. Основу такой терапии составляют разнообразные антибактериальные препараты широкого спектра. Они довольно эффективным образом уничтожают источник воспалительных процессов.
Так как это не только не приведет к выздоровлению, но и станет причиной тяжелейших осложнений вплоть до летального исхода.
Субтотальное затемнение гайморовых пазух вполне закономерно рождает вопрос у пациента – что это и чем вызвано. Подобные изменения могут указывать на целый спектр различных заболеваний. Но не стоит отчаиваться ведь современная медицина позволяет свести все негативные проявления недуга к минимуму, а также дает возможность избежать серьезных последствий. В распоряжении специалистов точные методы диагностики, главным среди которых является рентгенография. При лечении врач может опираться как на медикаментозную терапию, так и на хирургическое вмешательство.
Что это и в чем причины болезни?
Пристеночная разновидность гайморита — это хроническое воспаление стенок гайморовой пазухи, которое поразило верхнюю оболочку слизистой, проникло в глубокие слои эпителия и начало патологический процесс в структуре костной ткани, из которой состоят решетчатые перегородки синусов. Развивается гайморит по задней стенке околоносовой пазухи после того, как болезнь длительный период времени не лечилась, либо же доктор ошибочно попутал признаки гайморита с ОРВИ или банальной простудой, подобрав пациенту схему терапии с использованием лекарственных препаратов, которые на тот момент применять было абсолютно не целесообразно.
Из-за хронического воспаления происходит уплотнение пристеночной ткани, которое постепенно переходит в стадию ее атрофии и больной получает постоянный отек измененной болезнью слизистой оболочки. Основная опасность гайморита пристеночного типа состоит в необратимости процессов разрушения структуры гайморовой пазухи, а также большого риска бактериального заражения костной ткани, разделяющей устья синусов. Причины развития болезни заключаются в следующих негативных факторах, присутствующих в жизни больного:
- очаги хронической инфекции, присутствующие в непосредственной близости к носоглотке, либо же во внутренних органах, из которых бактериальная микрофлора попала в полость гайморовой пазухи вместе с потоком крови (наиболее часто заболевание провоцируют такие инфекционные агенты, как золотистый стафилококк, стрептококки, синегнойная палочка);
- травмы лицевой поверхности, затронувшие гайморовые пазухи, которые надлежащим образом не лечились;
- затяжной ринит, длящийся на протяжении нескольких недель, возникший, как следствие простуды, вирусной, бактериальной или грибковой инфекции, попавшей в полость носовых каналов, а затем и в саму придаточную пазуху;
- аллергическая реакция, проявляющаяся в форме обильного насморка, не прекращающегося дольше, чем 2 недели (данный фактор вызывает пристеночный гайморит, если больной не принимает антигистаминные препараты);
- запущенная форма кариеса верхних зубов, отличающаяся полным или частичным разрушением их коронок (в таком случае очагом микробов выступают не леченные зубы, требующие срочного терапевтического или хирургического воздействия);
- искривление носовой перегородки, блокирующее стабильную циркуляцию воздуха.
Большую роль на развитие пристеночного гайморита влияет индивидуальная особенность организма больного, активность клеток его иммунной системы, качество питания, наличие или отсутствие вредных привычек.
Специфика терапии
При пристеночном гайморите назначается консервативное лечение. Также очень важен комплексный подход, включающий санацию пазух, применение противовоспалительных средств и антибиотиков (по показаниям врача).
Перед использованием фармакологических препаратов местного воздействия важно тщательно промывать пазухи и нос от накопившейся мокроты. Дезинфекция проводится с применением растворов на основе морской соли
Это «Хьюмер», «Аква Марис», «Салин», «Но-Соль». Еще подойдет физиологический раствор – 9-процентный NaCl.
Чтобы устранить отек, восстановить проходимость верхних дыхательных путей, нужно принимать антигистаминные средства. Врач, как правило, назначает «Цетиризин», «Тавегил», «Дезлоратадин» и «Лоратадин».
Антибиотики приходится принимать в том случае, если лабораторными методами было подтверждено присутствие в носовых пазухах инфекции. Для употребления внутрь назначают пенициллины («Амоксициллин» или «Амоксиклав») или макролиды («Азитромицин»).
При выраженных болях, которыми иногда сопровождается пристеночный гайморит, человеку приходится принимать «Диклофенак», «Ибупрофен», «Найз» и «Нимесил». Эти противовоспалительные помогают быстро устранить дискомфорт.
Хирургическое лечение пристеночного гайморита
Радикальная операция, которую в последнее время проводят при помощи специального эндоскопа, осуществляется с целью удалить измененные участки слизистой оболочки и создать искусственное соустье между пазухой и носовым проходом. Это обеспечивает свободное дренирование и аэрацию гайморовых синусов.
После радикальной операции при пристеночном гайморите пациенты находятся в стационаре около недели. В это время проводят несколько промываний, дают обезболивающие и антигистаминные средства. Повышенная температура является поводом для введения антибиотиков.
Далее назначается поддерживающая терапия, которая помогает предотвратить рецидив пристеночного гайморита. Как правило, она состоит из тех же промываний, для которых могут применять вяжущие средства, а также регулярного проведения электрофореза с хлоридом кальция. У больных с аллергическими реакциями обязательно включение в схему терапии антигистаминных средств.
Среди операций, которые проводят для лечения гайморита, находятся операции по удалению полипов и аденоидов, а также устранение искривления носовой перегородки.
Методы диагностики
Наиболее информативным методом исследования является рентгенодиагностика придаточных пазух носа в 2 проекциях, позволяющая оценить локализацию и количество патологического содержимого в их полости.
Традиционным методом исследования является передняя риноскопия, в результате которой выявляется гиперемия слизистой оболочки носа, отложение гнойных масс в области стенок и дна носовой полости.
Иногда с целью диагностики образований в полости носа применяется МРТ. Осмотр с помощью эндоскопической аппаратуры позволяет детализировать отек и воспалительные явления соустья гайморовой пазухи.
В некоторых случаях выполняют прокол верхнечелюстной пазухи. Такое исследование позволяет осуществить забор отделяемого для посева на питательные среды с целью выявления возбудителя заболевания.
Диагностика пристеночного гайморита
Диагностировать болезнь помогает риноскопия. Во время процедуры врач осматривает носовую полость и может выявить характерные признаки недуга, в частности отек и густые выделения грязно-желтого цвета, присохшие на стенках носовых ходов.
При осмотре пациента внимание обращается на покраснение и набухание наружных оболочек глаза и слезных путей, а также признаки дерматита на коже под носом, который вызван стойким стеканием слизи или гноя. При пальпации пазух и близлежащих тканей может ощущаться боль.
Также для диагностики пристеночного гайморита может потребоваться:
- исследование зубов. Это необходимо для обнаружения болезней, провоцирующих гайморит (глубокий кариес, периодонтит, фистула и т.д.). В таком случае потребуется консультация стоматолога;
- рентгенографическое исследование. Снимок покажет, где находиться воспаление и есть ли аномальные утолщения в пазухах;
- эндоскопия (позволяет оценить визуально характер и обширность воспаления);
- КТ (дает возможность получить более точные данные о состоянии стенок верхнечелюстного синуса, а также других придаточных пазух носа и всех частях лицевого скелета);
- диагностическая пункция пазухи для подтверждения диагноза и установления возбудителя гайморита.
Этапы развития заболевания
Конечно, осложнения синусита появляются не сразу. Гайморит пристеночный формируется постепенно, пока не приобретет угрожающий характер. В целом его течение зависит от состояния иммунитета, типа возбудителя. Выделяют такие стадии развития болезни:
- Начальная (подострая). Определить ее сложно, так как внешние проявления полностью повторяют симптомы простуды или ОРВИ.
- Острая. Начинают беспокоить боли в различных областях головы, но чаще во лбу и в носу, ухудшается общее самочувствие.
- Хроническая. Появляется из-за несвоевременного или неправильного лечения. На этом этапе чередуются периоды обострения заболевания и его ремиссии.
Симптомы утолщения тканей
Признаки изменения состояния слизистой гайморовых пазух не являются специфическими лишь для этого случая.
Важно: постоянный воспалительный процесс изменяет слизистую, в ней образуются трещины, вырастают полипы.
Симптомы похожи на большую часть симптомов респираторных заболеваний.
Для хронического состояния свойственны следующие жалобы от больных:
- Дыхание затруднено и на вдох и на выдох.
- Постоянные выделения из носа, которые имеют разный вид и консистенцию.
- Часто выделения имеют запах гноя. Он ощущается даже при дыхании больного.
- Больному сложно высморкаться, есть ощущение наличия слизи, но ее сложно удалить из носовой полости.
- При таком состоянии характерно ухудшение обоняния, вплоть до его полной потери.
- Голос больного становится гнусавым, человек говорит «в нос».
- Могут встречаться жалобы на заложенность, боль и шум в ушах.
- Если увеличение слизистой происходит по причине развития гайморита, то на начальных стадиях слизь будет жидкой. На этом этапе гайморит является катаральным. С развитием заболевания она будет становиться все гуще и гуще. Возможно развитие гнойной стадии недуга.
- Иногда при утолщении слизистой гайморовых пазух у человека отекают веки, слезятся глаза. Их болезненность может ошибочно навести на мысль о конъюнктивите.
- Головные боли бывают разной интенсивности, характера и локализации.
- Аллергические реакции сопровождаются жидким состоянием слизи, выделяемой из носа.
- В области щек, по бокам от носа появляется болезненность, усиливающаяся при надавливании.
- В состоянии обострения повышается температура тела, состояние резко ухудшается.
Когда острая стадия проходит, даже если состояние уже приобрело хроническую природу, больной начинает чувствовать себя лучше. Удовлетворительное состояние длиться до следующего наступления острой стадии.
Больной привыкает к своему состоянию и чередованию этих периодов, он не обращается к врачу.