Общие сведения
Полипы носа (син. полипозный риносинусит) представляют собой доброкачественные ограниченные выросты гипертрофированной/воспаленной слизистой оболочки околоносовых пазух/полости носа, характеризующиеся рецидивирующим ростом. Полипы могут быть как одиночными, так и множественными.
Термин «полипоз» принято применять при наличии полипов в количестве более 10-20. Полипозный риносинусит (ПРС) — достаточно частое явление в любом возрасте, особенно у лиц на фоне хронического насморка, хронического синусита, бронхиальной астмы, поллиноза и с непереносимостью НПВП. Распространенность ПРС в РФ варьирует в пределах от 1 до 5%.
Отмечено, что заболевание чаще встречается у мужчин, чем у женщин (2,2:1) преимущественно у больных после 30 лет с выраженным преобладанием у лиц в возрастной группе 50-60 лет (средний возраст 42 года). Полипы в носу у ребенка и юношеском возрасте (моложе 20 лет) встречается относительно редко. Для этого заболевания характерны тяжелое течение и высокая частота рецидивов.
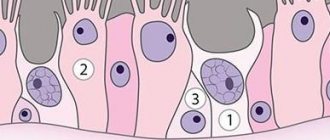
Гистологически носовой полип состоит из поврежденного, зачастую метаплазированного эпителия, расположенного на базальной утолщенной мембране/отечной строме, в которой содержится незначительное количество желез и сосудов, а нервные окончания практически отсутствуют. Строма полипа содержит фибробласты, которые и формируют его опорный каркас, а также псевдокисты и клеточные элементы, среди которых преобладают эозинофилы, располагающиеся непосредственно под покровным эпителием и вокруг желез/сосудов.
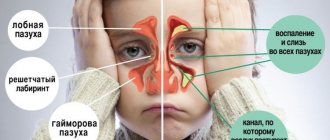
Образование полипов в носу обусловлено гипертрофией (избыточным разрастанием) слизистой оболочки носа, возникающим чаще всего в результате длительного протекающего воспалительного процесса. Гипертрофия слизистой носа рассматривается как компенсаторный механизм при воспалительном процессе в слизистой носа/носовых пазухах, приводящий к увеличению площади слизистой, что и приводит к формированию полипов. Наиболее часто полипы развиваются из верхнечелюстной/клиновидной пазух, клеток решетчатого лабиринта, в среднем носовом ходе/верхней и средней носовых раковинах; на латеральной стенке носа. Встречаются как солитарные полипы, когда поражается одна пазуха, так и диффузный двусторонний ПРС, для которого характерно прогрессирующее поражение всех ОНП/полости носа.
Отдельной нозологической формой являются хоанальный полип (фиброма носоглоточных путей), который, несмотря на определенное сходство с клиникой полипозного риносинусита/морфологической структурой образования, имеет различные этио/патогенетические механизмы развития. Возникновению этой разновидности полипов в пазухах носа способствуют различные варианты аномального развития медиальной стенки верхнечелюстной пазухи. Также играют роль процессы развития задних отделов носовой полости носа, способствующие изменениям в аэродинамике носовой полости и формированию единичных/множественных дополнительных соустьев в задней фонтанелле (фото справа).
Хоанальный полип относится к редкой патологии, удельный вес которых не превышает 4-6% от числа различных полипозных риносинуситов и чаще встречается у детей. На основе формирования ножки полипов в различных анатомических структурах выделить два вида хоанальных полипов: антрохоанальный (полип верхнечелюстной пазухи) и сфенохоанальный (растущий из клиновидной пазухи).
Причины гипертрофического ринита
Гипертрофический ринит – это заболевание, которое имеет множество причинных факторов его вызывающих. Основные из них перечислены ниже.
1. Острые респираторные заболевания (в том числе ОРВИ). Часто повторяющиеся инфекционно-вирусные заболевания в острой своей фазе приводят к образованию в крови иммунных комплексов и активации специфических антител. Основное следствие усиленной работы иммунной системы — это увеличение работы секреторного аппарата носа и продуцирование большого количества слизи, а также утолщение и разрастание слизистой оболочки. К данной патологии приводят частые обострения острых респираторных заболеваний, в среднем от пяти и больше за год.
2. Искривление носовой перегородки. Данная анатомическая патология появления гипертрофии слизистой оболочки носа является причиной сужения назальных ходов и затруднения нормального оттока слизи. Нарушение капиллярного кровообращения и гипоксия клеток слизистой оболочки носа включает механизм увеличенного их роста для компенсации этих явлений. Отсюда — гипертрофический ринит.
3. Врождённые или приобретённые аномалии развития носовых ходов. Патогенез (механизм развития) гипертрофического ринита в данном случае идентичен предыдущему случаю.
4. Травмы костей носа. Как следствие травматического повреждения костей носа и изменения размера носовых ходов может иметь место нарушение оттока слизи и застойные явления. Как следствие последнего — появление гипертрофии слизистой оболочки носа.
5. Длительное использование сосудосуживающих препаратов. Неконтролируемое длительное применение назальных спреев или капель с сосудосуживающим эффектом также может привести к нарушению кровоснабжения слизистой оболочки носа и её разрастанию по компенсаторному механизму. При этом слизистая носа утолщается, становятся хрупкими её сосуды, появляются частые носовые кровотечения.
6. Внешние раздражающие факторы. Чаще всего это факторы экологические, работа на вредных производствах, температурные факторы (низкая или высокая температура воздуха), вдыхание пыли или газов. Все эти факторы способны вызывать раздражение слизистой оболочки носа, как следствие — вызывают её воспаление. Хроническое воздействие и воспаление слизистой ведёт уже к её перерождению и утолщению. Вдыхание пыли на протяжении длительного периода вызывает поражение мерцательного эпителия, что приводит к развитию метаплазии и замедлению оттока секрета, а также образованию ринолитов (носовых камней).
7. Сердечно-сосудистая патология. Атеросклероз сосудов (сужение их просвета) и гипертоническая болезнь являются одной из причин нарушения кровоснабжения слизистой оболочки носа, гипоксии тканей и их гиперпластического перерождения.
8. Инфекции носа. Полипы, кисты, аденоиды являются резервуаром для размножения множества видов бактерий и вирусов. Последние всегда вызывают воспаление слизистой оболочки носа, а повторяющиеся эпизоды воспаления приводят к разрастанию слизистой.
Патогенез
Патогенетические механизмы образования и формирования полипов носа широко обсуждаются и до конца не выяснены. По мнению многих авторов в основе патогенеза ведущее значение имеет хронический воспалительный процесс (эозинофильное воспаление), способствующий качественному изменению гликопротеинов базальной мембраны, а также вазодилатация, экссудация, отложения и организация фибрина.
Немаловажную роль в патогенезе заболевания отводят аллергическому компоненту, то есть ПРС рассматривается как инфекционно-аллергическое заболевание. Анализ литературных данных позволяет сделать вывод об участии как минимум трех типов аллергических реакций (I – реагинового; III – иммунокомплексного; IV – гиперчувствительности замедленного типа).
Сторонники аутоиммунной концепции полагают, что ведущим пусковым моментом запуска аутоаллергического процесса служит непосредственное воздействие на слизистую инфекционного агента, который способствует развитию хронического воспаления, в результате чего слизистая оболочка носа приобретает специфические свойства антигена. Соответственно в ответ на воздействия комплексных антигенов, в составе которых находятся продукты ассоциации микробных и тканевых компонентов, происходит синтез аутоантител в организме. Образование иммунных комплексов в свою очередь приводит к цитотоксическому действию на слизистую оболочку околоносовых пазух/полости носа, обусловливая дальнейшие ее изменения. Таким образом, формируется циклический процесс, который приобретает вялотекущий длительный характер с высокой склонностью к рецидивам.
Существуют и другие теории патогенеза заболевания, которые предполагают участие в этиопатогенезе полипоза носа механических, конституционных и генетических факторов. Так, предполагают, что в основе развития полипов носа лежит локальная недостаточность механизмов ответственных за очищение слизистой оболочки носа от продуктов воспалительной альтерации.
Постепенное накопление таких продуктов способствует длительной персистенции воспаления и усилению локального воспалительного отека с развитием пролиферативного процесса и последующего склероза стромальных элементов. Такие морфологические изменения в полипах приводят к развитию лимфостаза, обусловленного динамической недостаточностью лимфатического русла, в вертикальном положении способствует усилению механизма «удавки» в зоне соустья. Также, по мнению ряда авторов, развитие локального полипозного процесса может быть обусловлено нарушением аэродинамики полости носа вследствие аномалий/нарушения строения внутриносовых структур.
Согласно теории многофакторности в организме человека на различных уровнях (органном, клеточном/субклеточном) могут потенциально существовать различные врожденные/приобретенные биологические дефекты, в частности, в форме выраженного дисбаланса вегетативной нервной системы, в том числе и гиперреактивность парасимпатического отдела. Эти дефекты могут проявиться клинически, если будут присутствовать провоцирующие факторы внешней среды (механические/физические/химические воздействия, инфекционные агенты или аллергены), выступающие в роли пускового механизма. Выраженность реакции определяется целым рядом факторов: вирулентностью возбудителя, местной/общей неспецифической и специфической реактивностью, ответом вегетативной нервной системы, характером нарушения функции слизистой оболочки, обусловленных препятствиями (локальными пороками развития) на пути мукоцилиарного транспорта и элементами слизистой оболочки (синдром неподвижности ресничек и др.), осуществляющих мукоцилиарный транспорт.
Классификация
Общепринятой классификации ПРС не существует. В рутинной клинической практике принято деление ПРС на основании возможных этиологических факторов, особенностей клинического течения и гистологического строения полипов.
По этио-патогенетическому принципу выделяют:
- Полипоз, обусловленный нарушениями аэродинамики в ОНП/полости носа.
- Полипоз, обусловленный хроническим вялотекущим гнойным воспалением слизистой ОНП/полости носа.
- Полипоз, вызванный грибковым поражением слизистой ОНП.
- Полипоз в основе которого нарушения метаболизма кислоты арахидоновой.
- Полипоз при синдроме Картагенера/муковисцидозе.
По гистологическому строению различают:
- Фиброзно-воспалительные полипы (нейтрофильные).
- Отечные, эозинофильные полипы.
- Железистые полипы.
- Полипы с атипичной стромой.
По данным эндоскопических исследований выделяют несколько стадий, характеризующих распространенность полипозного процесса:
- 1 стадия – для нее характерен стойкий диффузный отек слизистой оболочки с локализацией в среднем носовом ходе.
- 2 стадия – полипы, которые расположены в среднем носовом ходе и за его границы не выходят.
- 2 стадия – полипы уже выходят непосредственно за границы среднего носового хода/локализация полипозных изменений слизистой на медиальной поверхности раковины носа.
- 4 стадия – присутствие полипов в общем носовом ходе.
Согласно морфологической классификации, полипы полости носа проходят две стадии развития: стадию железисто-кистозного (отечного) полипа и стадию фиброзного полипа.
Виды гипертрофии носовых раковин
Анатомическое строение носового хода и движение воздушных потоков приводит к тому, что наиболее уязвимыми местами становятся передний конец средней раковины и задний конец нижней раковины. Чаще всего именно там возникают гипертрофические изменения. Поэтому гипертрофию носовых раковин можно разделить на следующие виды:
- гипертрофия задних концов нижних носовых раковин — встречается достаточно часто у людей, страдающих хроническими ринитами. При исследовании выявляются образования в виде полипов, которые закрывают просвет внутренних носовых отверстий. Гипертрофия обычно развивается с двух сторон, но несимметрично;
- гипертрофия передних концов средних раковин — определяется реже. Причиной ее возникновения в основном бывает вялотекущее воспаление сопутствующей носовой пазухи.
Причины
Причины полипов в носу на сегодняшний полностью не выяснены. К основным причинам относятся:
- Длительное вялотекущее воспаление полости/пазух носа (гайморит, хронический ринит, этмоидит).
- Аллергические заболевания (аллергический ринит, бронхиальная астма), способствующие повреждению слизистой и ее полипозной дегенерации.
- Наследственные факторы (муковисцидоз, для которого характерно скопление вязкого секрета, вызывающего воспалительный процесс в пазухах носа и синдром Картагенера с аутосомно-рецессивным типом наследования, при котором образования полипов обусловлены дисфункцией двигательных ресничек мерцательного эпителия).
- Анатомические особенности/аномалии строения носа (искривление перегородки, узость носовых ходов, аномалии средней носовой раковины, трещина в носу) вызывающие нарушения аэродинамики носовой полости и способствующие развитию локального полипозного процесса.
Симптомы полипов в носу
Полипы в носу у взрослых манифестируют с жалоб пациентов на стойкую заложенность носа и разной степени затрудненное носовое дыхание, храп. При этом по мере роста полипов частичная заложенность носа нередко переходит в полную блокаду, что вынуждает пациента дышать ртом. Применение сосудосуживающих капель, как правило, не устраняет заложенность носа.
Длительное нарушение носового дыхания, обусловленное полипами носа, приводит к нарушениям лимфо/кровообращения в области головного мозга, что проявляется повышенной утомляемостью, появлением головной боли без определенной локализации, снижением умственной работоспособности и нарушением сна у пациентов. У большинства лиц с полипами носа отмечается частое чихание/насморк. Пациенты часто жалуются на ухудшение обоняния включая полную невозможность восприятия запахов (аносмия).
У ряда пациентов появляется постоянный дискомфорт в носу или ощущение инородного тела. Может присутствовать болевой симптом в области различных придаточных пазух носа и появляться густые выделения из носа (сгустки слизи). При локализации полипов в задних отделах полости носа характерным симптомом является появление гнусавости (ринолалия). Как выглядят полипы в носу показано ниже (фото полипов в носу).
В целом, симптомы полипоза носа у взрослых и их выраженность определяется непосредственно степенью распространенности патологического процесса.
Тактика лечения
Лечение гипертрофического ринита направлено на устранение первопричинного фактора, купирование симптомов, восстановление слизистых оболочек и предупреждение обострений и прогрессии заболевания.
Методы терапии на начальном этапе заболевания
Консервативное лечение применяется только в легкой и средней стадии патологического процесса. Если эпителий подвергается тотальным деформациям, то необходимо хирургическое вмешательство. Назначается следующая схема лечения:
- Обработка ноздрей Сплениновой мазью. Средство содержит белковый компонент, обладает мощным антигистаминным, регенерирующим и противоотечным действием, запускает восстанавливающий механизм.
- Инъекции на основе гидрокортизона (иначе, носовая блокада). Гормональные препараты снимают отечность, обладают противовоспалительным и регенерирующим действием, нормализуют носовое дыхание.
- Сосудосуживающие препараты. Купируют отечность, стимулируют активность адренорецепторов, предупреждают дальнейшее утолщение слизистых оболочек. Широко используются Нафазолин, Эфедрин, Ксилометазолин, Фенилэфрин.
Медикаментозная терапия эффективна наряду с физиотерапией: УВЧ прогревания, лазеротерапия, электрофорез с лекарственными препаратами, прогревающие аппликации.
Варианты хирургического вмешательства
Хирургическое вмешательство – радикальный метод избавления от симптомов гипертрофического ринита, включает в себя следующие виды манипуляций:
- конхотомия (частичная, тотальная или подслизистая) – предполагает иссечение средней и нижней части носовых раковин, а при вовлечении в патологию надкостницы – полное или частичное удаление носа вместе с элементами костной ткани (остеоконхотомия);
- криодеструкция – воздействие на пораженную область оболочек специальным аппликатором с жидким азотом;
- вазотомия лазером – коагуляция сосудов подслизистых оболочек назальных ходов;
- ультразвуковая дезинтеграция – ультразвуковое склерозирование сосудов носовых оболочек.
После хирургического вмешательства наступает реабилитационный период, который включает обязательное медикаментозное лечение, физиопроцедуры, соблюдение охранительного режима.
Народные методы
Нетрадиционные методы лечения в качестве монотерапии при хроническом гипертрофическом рините не применяются. Эффективность подтверждена только при комбинированном применении с лекарственными средствами или после операции. Популярными рецептами считаются:
- Отвар на основе мокрицы. 1 ст.л. растения заливают 200 мл кипятка, настаивают, процеживают и промывают носовые ходы обильно через шприц без иглы 3-4 раза в сутки.
- Отвар для промываний на основе ромашки, календулы, шалфея, подорожника. 2 ст.л. сухой смеси растений заливают 500 мл кипятка, остужают до комнатной температуры, процеживают и промывают нос в течение суток.
- Закапывания маслом. 5 капель облепихового, льняного, оливкового масла смешивают и закапывают носовые ходы 3-4 раза в сутки. В каждую ноздрю закапывают по 4 капли. Средство помогает при корках, излишней сухости, а также при ринореи.
Самолечение при гипертрофическом рините недопустимо, так как может спровоцировать развитие новообразований, глубокого разрушения назальных оболочек и подслизистых структур.
Анализы и диагностика
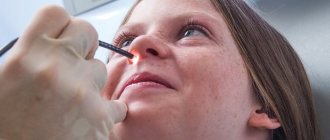
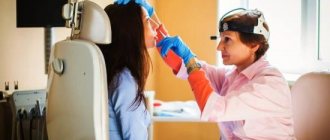
Постановка диагноза при диффузном и одностороннем локальном ПРС поводится на основании жалоб пациента, данных анамнеза, осмотра и методов дополнительной диагностики. Из объективных методов проводится передняя/задняя риноскопия, при необходимости (полипы в труднодоступных местах) — эндоскопия полости носа. Ведущее значение в диагностике полипоза отводится компьютерной томографии ОНП, которая позволяет установить распространенность полипозного процесса, а также определить наличие/выраженность деструкции внутриносовых структур. При необходимости проводится зондирование/пункции околоносовых пазух, проведения кожных проб с аллергенами и определения в крови/слизи из носа эозинофилов.
Рентгенография ОНП относительно мало информативна. Магнитно-резонансная томография большой диагностической значимости не имеет и преимущественно используется для дифференциальной диагностики. При ПРС на фоне бронхиальной астмы необходимо исследование функции внешнего дыхания. Дифференциальный диагноз проводится с кистами/новообразованиями ОНП и полости носа, грибковым/хроническим бактериальным риносинуситом.
Диагностика
Констатировать наличие хронической патологии может только опытный ЛОР. Первичный осмотр начинается со сбора анамнеза патологии. Для установления диагноза производят рентген пазух (в особенно тяжелых случаях МРТ или КТ).
Если диагностика хронического гайморита затруднена, производят пункцию гайморовых пазух. Ее часто дополняют промыванием антисептиком и введением антибактериальных средств. В ходе пункции производится мазок на определение характера флоры. Его используют для последующих диагностических мероприятий, которые позволяют установить конкретный патогенный микроорганизм и определить его чувствительность к антибиотикам. Назначить полноценное лечение без полного обследования невозможно.
Риноскопия используется достаточно часто, подобный метод направлен на определение состояния слизистой оболочки. Отоларинголог осматривает пациента с использованием носового и носоглоточного зеркала при искусственном свете.
Интересно знать, что у пациентов при гиперпластическом гайморите на рентгене часто определяется выраженная темная полоса. Контур ее имеет четкие очертания. При наличии полипов затемнение может быть неравномерным.
Стоит помнить о том, что рентгенография – недостаточно точный метод, и в некоторых случаях для установления точного диагноза нужно прибегать к новым методикам, таким как КТ и МРТ.
У детей
Появление полипов носа у ребенка отсутствие нормального носового дыхания приводит к неправильному формирование зубочелюстной системы, что проявляется нарушениями прикуса и лицевого черепа. Разросшиеся полипы сопровождаются высоким риском перекрытия входа из носоглотки в слуховую трубу, что приводит к понижение слуха (тугоухость) и нарушение речевого развития ребенка. Полипы в носу у детей первого года жизни и затрудненное дыхание через нос могут вызывать расстройства процесса сосания или проглатывания пищи, что при отсутствии адекватного лечения приводит к хроническому недоеданию и развитию гипотрофии. Лечение детей принципиально не отличается от взрослых, но медикаментозная терапия проводится с учетом возраста.
Профилактика
Профилактика полипов носа сводится к своевременному выявлению острых воспалительных процессов в носоглотке (ранней диагностике), провоцирующих неконтролируемую гиперплазию слизистой носа, аллергических заболеваний, назначению корректного/своевременного лечения, не допущению перехода острых заболеваний носа и ОНП в хроническую форму. Также рекомендуется минимизировать контакты с аллергенами в случаях наличия аллергии; не использовать более 5 дней сосудосуживающие капли в нос; при необходимости — исключение приема НПВС; двухкратное промывание полости носа растворами морской соли (Аквамарис, Хьюммер, Квикс и др.); поддержание иммунитета; при появлении стойкой заложенности носа срочно обращаться к специалисту.
Последствия и осложнения
Современные терапевтические/хирургические методы лечения ПРС не гарантируют отсутствие рецидивов полипов носа. При отсутствии своевременного или при неадекватном лечении существует высокий риск развития стойкой аносмии, при этом, способность воспринимать запахи может не восстановиться даже после хирургического удаления полипов. Из-за препятствия полипами прохождения воздуха через нос, пациент вынужден частично/полностью переходить на дыхание через рот, что приводит к поступлению в дыхательные пути холодного/сухого воздуха. То есть, нарушение носового дыхания при полипах носа способствует развитию ларингита, фарингита, трахеита, ларинготрахеита и бронхита.
При блокировки полипами соустий околоносовых пазух носа существует риск развития в них воспалительного процесса (синуситов). При больших полипах могут сдавливаться кровеносные сосуды, что вызывает и нарушение кровообращения носоглоточных структур/тканей и является причиной периодически возникающего воспаления небных миндалин с развитием ангины, глоточной миндалины с развитием хронического тонзиллита/аденоидов, или воспаление среднего уха (отит)/слуховой трубы (евстахиит).
Особенности терапии
Лечение правостороннего или левостороннего гиперпластического гайморита связано с причиной, вызвавшей развитие заболевания.
Методы:
- хирургическая;
- медикаментозная.
Для лечения используется комплексный метод лечения, позволяющий успешно справиться с симптомами болезни.
Аллергическая природа гиперпластического гайморита предполагает приём антигистаминных препаратов: Супрастин, Тавегил.
При развитии болезни вследствие заражения патогенными организмами, назначаются антибактериальные препараты: Амоксиклав, Флемоксин Солютаб. Важно не заниматься самолечением, особенно это касается детей.
Дополнительные лечебные мероприятия:
- промывание носовой полости для выведения слизистого секрета с помощью солевых растворов, а также проведение ингаляционных процедур Интерфероном, Хлорофиллиптом;
- устранение отёка пазух носа с помощью препаратов, сужающих сосуды: Тизин Ксило, Називин).
Особое внимание уделяется при назначении терапии гиперпластического синусита беременной женщине, поскольку состав некоторых медикаментов может отрицательно влиять на будущего ребёнка и на мать.
Хирургическое вмешательство имеет место быть при отсутствии терапевтического эффекта от традиционного лечения. Обычно проводятся щадящие операции с использованием эндоскопа.
Список источников
- Пискунов Г.З. Полипоз носа и околоносовых пазух и его лечение/ Российская ринология. 2003; №2., с. 10-13.
- Рязанцев С. В., Марьяновский А. А. Полипозные риносинуситы: этиология, патогенез, клиника и современные методы лечения. Методические рекомендации. СПб.; 2006.
- Лопатин А.С. Современные теории патогенеза полипозного риносинусита // Пульмонология. –2003. – № 5. – С. 110 – 115.
- Пискунов С.З., Барсуков В.С., Завьялов Ф.Н., Пискунов И.С., Кузнецова О.Н. К вопросу о патогенезе и морфогенезе антрохоанальных полипов/ Российская ринология. 1997; 3:22.
- Пухлик С.М. Полипозный риносинусит. Клиническая иммунология, аллергология, инфектология//специальный номер, 2010. с. 5-10.