Гнойный синусит — это инфекционный процесс, охватывающий слизистую околоносовых пазух. Развивается чаще всего после осложнения респираторно-вирусного заболевания, когда присоединяется бактериальная инфекция на фоне запоздалого лечения. В связи с близостью структур головного мозга, лечение гнойного синусита нельзя откладывать на потом. В противном случае инфекция может распространиться на мозговые оболочки с развитием менингита и абсцесса. Оценка симптомов и лечение инфекций ЛОР-органов находятся в компетенции квалифицированного отоларинголога. Не стоит применять методы с не доказанной эффективностью.
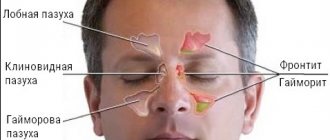
Классификация синуситов
В зависимости от места локализации инфекционного процесса специалисты выделяют несколько видов синуситов:
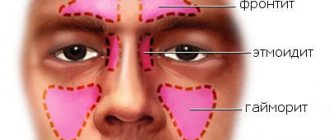
- гайморит — поражение верхнечелюстной пазухи носа;
- этмоидит — воспалительный процесс охватывает решетчатый лабиринт;
- фронтит — заболевание развивается в лобной пазухе носа;
- сфеноидит — инфекция захватывает клиновидную носовую пазуху.
Среди синуситов лидирующее место отводится гаймориту. Болезнь может начинаться с небольшого насморка, а потом переходить в острый гнойный синусит с выраженными болями, высокой температурой и резким ухудшением самочувствия. Инфекционный процесс нередко затягивается, протекает хронически с обострениями при каждом ОРЗ.
Провоцирующие факторы
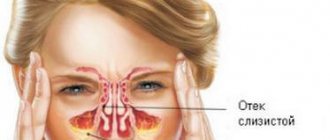
Гнойный синусит может беспокоить человека годами, пока не будут сведены к минимуму действия предрасполагающих факторов. Полость носа постоянно сообщается с пазухами, которые соединены с ней довольно узкими ходами. Если нарушается отток слизи и происходит застой секрета, то возникают условия, благоприятные для размножения инфекционных возбудителей.
Самоочищение носовых ходов может ухудшаться при различных аномалиях развития, травмах и деформациях внутриносовых структур. Такие нарушения, как искривление перегородки носа, хронические риниты с выраженной гипертрофией слизистой специалисты относят к факторам риска развития синусита.
Частые вирусные инфекции приводят к отечности оболочки придаточных пазух и выработке большого количества слизистого секрета. Из-за отека пазухи сужаются и перестают вентилироваться. Это является определенным толчком для преобладания условно-патогенной флоры и активного размножения инфекционных возбудителей. Многие вирусы и микробы выработали резистентность к большому количеству антибактериальных препаратов, что усложняет лечение гнойного синусита, повышает риск развития осложнений.
Нередко синуситы рецидивируют на фоне полипов, которые постоянно травмируются, вызывая отечность и воспаление слизистой. Новообразования в полости носа (независимо от своего размера) выступают в роли очага хронической инфекции. Полипы, аденоиды и другие разрастания слизистой ЛОР-органов снижают качество носового дыхания, а в детском возрасте — они даже могут приводить к задержке развития, формированию асимметрии черт лица и изменению лицевого скелета из-за привычки ребенка постоянно дышать через рот.
Диагностика синуситов
Диагноз выставляет ЛОР-специалист, оценивая характерные клинические проявления болезни, результаты осмотра и проведенного обследования. Диагностика позволяет уточнить место локализации инфекционно-воспалительного процесса и подобрать эффективную схему лечения.
При синуситах назначают следующие исследования:
- рентгенография пазух носа;
- КТ околоносовых пазух;
- МРТ головного мозга;
- лабораторная диагностика крови.
Обследование может быть дополнено другими процедурами (по показаниям). Если специалист сомневается в постановке диагноза, рекомендуется пройти не только рентгенодиагностику, но и МРТ. Иногда обострение синуситов вызывают мягкотканные опухоли, которые плохо просматриваются с помощью рентгена.
Признаки гнойного синусита
Гнойный синусит может протекать в острой или хронической форме. На начальной стадии больного беспокоят признаки обычного респираторно-вирусного заболевания:
- слабость;
- заложенность носа;
- прозрачные или серозные выделения из носа;
- ломота в теле;
- повышение температуры;
- зуд слизистой носа, чихание.
Инфекция поражает глубоко расположенные ткани носовых пазух, отделяемое из носа становится вязким и гнойным, дыхание сильно затрудняется. Особенно тяжело переносят синуситы дети, у которых от природы узкие носовые ходы и на фоне их заложенности и застоя слизи возникают сильные головные боли. В таком состоянии ребенка лучше показать педиатру как можно скорее, чтобы исключить риск распространения инфекции на рядом расположенные органы.
У взрослых тоже часто возникает головная боль на фоне синусита. В зависимости от его формы болевые ощущения могут иметь различную интенсивность и локализацию. Боль может отдавать в область глазницы, уха, лба, шеи, сопровождаться неврологическими нарушениями. При фронтите иногда возникает светобоязнь, снижается обоняние. После очищения пазух носа от накопленного слизисто-гнойного секрета ненадолго возникает облегчение. Воспалительно-инфекционный процесс может затрагивать костные структуры, вызывать образование свищей, развитие остеомиелита.
Возбудители болезни способны с током крови разноситься по внутренним органам. Если иммунитет больного ослаблен, инфекция при синусите проникает в бронхи, легкие, нередко вызывает обострение хронических патологий почек и мочевого пузыря.
Синусит: симптомы и лечение
Насморк в общественном сознании не считается сколь-нибудь серьезным заболеванием: «Ну что это за болезнь, с которой даже больничный не получишь!» Такое пренебрежительное отношение к этой, казалось бы, пустяковой болезни представляется в корне неверным.
Насморк может послужить предтечей ряду гораздо более тяжелых заболеваний. Синусит — из их числа. Синусит — это воспаление слизистой оболочки с локализацией в одной или нескольких околоносовых пазухах.
ЛОР-врачу приходится регистрировать синусит в амбулаторной карте в 30% случаев от общего числа заболеваний этого профиля. В зависимости от локализации различают:
- воспаление ячеек решетчатого лабиринта (этмоидит). Это наиболее часто встречающаяся разновидность синусита;
- воспаление верхнечелюстной придаточной пазухи (гайморит);
- воспаление лобной придаточной пазухи (фронтит);
- воспаление клиновидной пазухи (сфеноидит). Этиология и патогенез синусита
Этиология и патогенез синусита
Синусит можно с полным правом назвать полиэтиологичным заболеванием, т.к. в его основе может лежать целый комплекс причин. Синусит развивается вследствие снижения защитной функции слизистой околоносовых пазух и носовой полости, нарушения общего и местного иммунитета.
Немалую роль в заболеваемости могут играть анатомические факторы (врожденная или травматическая деформация носовой перегородки, полипозные разрастания в полости носа), климатические факторы.
Воспалительный процесс может быть потенцирован как бактериальной микрофлорой, так и вирусами, причем «застрельщиком» в большинстве случаев является вирус, к которому в последствии присоединяется бактериальная микрофлора.
Самые «неблагонадежные» в отношении синусита вирусы — это аденовирус, парагрипп, респираторно-синтициальный вирус. Из бактериальной микрофлоры чаще всего участвуют в развитии синусита стрептококк, гемофильная палочка, моракселла, кишечная палочка.
Свое веское слово в воспалительном процессе могут сказать и грибы (аспергилл, кандида). Выше уже говорилось о значении анатомических факторов в развитии синусита.
Как это реализуется? Считается, что деформации носовой перегородки рано или поздно влекут за собой нарушение циркуляции воздуха в околоносовых пазухах, что препятствует удалению из них слизи. Парциальное давление кислорода падает.
Все это снижает защиту слизистой оболочки носовой полости от проникновения инфекций. Как и практически любое заболевание, синусит бывает острый и хронический.
Острый синусит. Симптомы
Нет смысла останавливаться на симптоматике каждого вида синусита в зависимости от локализации, так как их клиническая картина весьма схожа:
- затруднение дыхания через нос (с любой из сторон);
- гнойные выделения из носа;
- головные боли. Здесь уже есть признак, позволяющий дифференцировать синусит — это локализация боли. Однако головная боль может иметь и диффузный характер, с иррадиацией в разные области головы (затылок, нижняя челюсть, околоушная область). Отличительной особенностью синусита является усиление головной боли при наклонах головы и при резких движениях;
- повышение температуры до субфебрильных или фебрильных значений;
- отек слизистой носа, а в тяжелых случаях — отек щеки или век;
- характерные для воспаления показатели при анализе крови (ускорение СОЭ, повышение лейкоцитоза).
Диагностика острого синусита
- рентгенограммы околоносовых пазух;
- эндоскопия;
- компьютерная томограмма;
- диагностическая пункция.
Лечение острого синусита
Лечение острого синусита ставит перед собой целью уничтожение гнойного очага в околоносовой пазухе (пазухах), восстановление проходимости отверстий в пазухах, нормальное функционирование мукоцилиарного (защитного) аппарата слизистой оболочки носа.
Эти цели и предопределяют выбор лекарственных средств: сосудосуживающие препараты (нафтизин, галазолин, санорин и др.). Это местный симптоматический путь лечения, направленный на восстановление проходимости естественных соустий пазух, уменьшения отека слизистой, восстановление дренажной функции и аэрации воспаленных пазух; антибиотики.
Считается, что наиболее эффективными, покрывающими весь спектр известных микроорганизмов-возбудителей синуситов являются беталактамные пенициллины в комбинации с ингибитором беталактамазы ( аугментин, амоксиклав), цефалоспорины третьего поколения (цефотаксим, цефтазидим, цефиксим), макролиды (клацид, сумамед), фторхинолоны (как препараты выбора при наличии аллергии); антигистаминные препараты (эриус, зиртек, телфаст, эреспал); муколитики (синупрет, ринофлуимуцил, ацетилцистеин). В комплексном лечении острых синуситов широкое применение находит физиотерапия(ультравысокочастотная терапия, ультрафиолетовое облучение, микроволновая терапия). И самое неприятное — пункция (прокол) пазух. Этот радикальный метод показан при сильных болях, высокой температуре и отсутствии эффекта от консервативного лечения, т.е. причина для выбора этого метода должна быть веской.
Хронический синусит
Это то же воспаление одной или нескольких околоносовых пазух, но более продолжительное. По поводу временной градации синуситов в медицинской литературе существуют разные мнения, в некоторых источниках хроническим синуситом считается синусит, длящийся более 1 месяца, другие источники дают старт хроническому синуситу начиная с 3-его месяца.
Истина, как водится, где-то посередине, хотя период течения заболевания между 1-ым и 3-им месяцем можно назвать и подострым синуситом. Хронический синусит — это, как не банально, незалеченный острый синусит. В его основе также лежит стойкое нарушение проходимости околоносовых пазух вкупе с ослабленным иммунитетом.
В момент обострения клиническая картина хронического синусита ничем не отличается от острого, а во время ремиссии хронический синусит «ведет» себя более сдержанно: имеют место слабые головные боли, заложенность носа, периодические гнойные выделения, спорадическое повышение температуры, нарушение обоняния, снижение работоспособности, но все это несколько «размыто», невыраженно. Тактика лечения хронического синусита за последние годы претерпела определенные изменения. Если раньше врачи склонялись сугубо к радикальному методу, то на сегодняшний день хронический синусит стараются побороть «малой кровью» в самом прямом смысле этого слова, используя малоинвазивные варианты лечения, благо, современные методы эндоскопической диагностики предоставляют хирургам гораздо больше возможностей. Хирург при помощи эндоскопа, контролируя процесс, проникает в околоносовую пазуху (лобную, клиновидную и т.д., в зависимости от локализации воспаления) и расширяет ее естественные соустья, очищая ее от «нечистот» (гной, слизь и т.д.). Ну, а при тяжелых случаях течения заболевания от хирургических методов никак не отвертеться. В принципе, пациенту с острым синуситом достаточно показать цветные слайды радикальных оперативных вмешательств на околоносовых пазухах, чтобы он навсегда усвоил одну из главных медицинских истин: ни в коем случае не следует запускать патологический процесс, потом будет гораздо тяжелее с ним справиться как врачу, так и самому.
Источник: https://www.horsluh.by/interesting/sinusit-simptomy-i-lechenie/
Лечение воспаления пазух носа
Лечение гнойного синусита имеет следующие цели:
- остановить воспалительный процесс;
- уничтожить большую часть инфекционных возбудителей в пазухах носа;
- предупредить осложнения;
- восстановить нормальное носовое дыхание;
- избавиться от головных болей и других симптомов болезни;
- обеспечить дренирование пазух;
- предупредить переход острого процесса в хронический.
Для нормализации оттока слизи из пазух носа специалисты назначают сосудосуживающие местные средства, которые дополнительно еще устраняют отечность тканей и быстро восстанавливают носовое дыхание. Рекомендуется использовать местные антисептики для подавления инфекционного процесса внутри носовых полостей. Гнойный синусит лечат с применением антибиотиков и нередко проводят гайморотомию — вскрытие носовой пазухи и освобождение ее от гноя.
Антибактериальное средство подбирают с учетом чувствительности к нему возбудителя инфекции. Важно правильно выбрать антибиотик, чтобы не потерять время, принимая неэффективный препарат. Особое внимание уделяется действию предрасполагающих факторов. Если синусит развивается в результате длительного течения аллергического ринита, применяется серьезная противоаллергическая терапия. Больному рекомендуется избегать любых контактов с аллергенами, своевременно применять антигистаминные препараты при появлении первых признаков насморка и слезотечения.
После стихания острой воспалительной реакции проводятся физиотерапевтические процедуры, цель которых — ускорить восстановление слизистой и предупредить рецидивы. При частых синуситах микрофлора слизистой носовой полости изменяется в сторону условно-патогенной флоры. Это заметно снижает местный иммунитет и резко повышает риск развития инфекционных заболеваний. Для восстановления защитных функций слизистой могут быть назначены специальные местные препараты с иммуностимулирующим действием.
Если консервативная терапия малоэффективна, специалистам не удается с ее помощью сократить количество рецидивов синусита в год, рекомендуется хирургическое лечение.
Терапия заболевания
Лечение заболевания на начальных стадиях проводится с применением медикаментозной терапии. Для обеспечения его эффективности необходимо применение комплексной терапии. Для того чтобы устранить источник инфекции, необходимо использовать антибиотикотерапию. Наиболее часто пациентам делается назначение:
- Эритромицина;
- Амоксиклава;
- Ципрофлоксацина;
- Цефиксима и т.д.
Для поддержки микрофлоры кишечника, который подвергается негативному влиянию антибиотиков, рекомендуется применение пробиотиков – Линекса, Бифидума, Ацилакта и т.д.
Для того чтобы облегчить состояние пациента, необходимо назначение симптоматической терапии. Доктора рекомендуют применение сосудосуживающих лекарств, которые выпускаются в виде капель или спреев.
Одновременно рекомендуется промывать пазухи. В большинстве случаев осуществляется применение нестероидных препаратов – Санорина, Тизина, Називина, Нафтизина. При возникновении необходимости доктора делают назначение лекарств, которые имеют длительное действие – Будезонида.
Для того, чтобы разжижать содержимое в носовых пазухах и облегчить его отток, необходимо проводить лечение муколитиками –
Ацетилцистеином, Карбоцистеином.
Для устранения бактерий, воспалительного процесса и аллергических проявлений необходимо применение препаратов, которые имеют комбинированное действие, — Протаргола, Изофры.
Для борьбы с аллергическими реакциями осуществляется прием нестероидных препаратов – Телфаста, Кларитина, Лоратадина. Укрепление иммунной системы организма проводится с помощью иммуномодуляторов – Пентоксила, Иммунала, Мексидола.
Для того чтобы обеспечить максимальную эффективность лечения, необходимо регулярное проведение физиотерапии. Наиболее часто в данном случае используется электрофорез или ингаляции. Также носовую полость пациента обрабатывают с помощью ультравысоких частот электромагнитного поля.
В обязательном порядке пациенту рекомендуется проводить промывание носа. С этой целью применяют соляные растворы или специальные средства, которые можно приобрести в аптеке. В большинстве случаев осуществляется применение Фурациллина, Аквалора, Долфина.
Если медикаментозное лечение оказалось малоэффективным и при этом наблюдается сохранение симптоматики, тогда рекомендуется применение хирургического вмешательства. Пациентам с помощью специальной иглы под местной анестезией прокалывают пазуху и откачивают гнойное содержимое.
После этого проводится промывание пазухи с применением антисептиков и антибиотиков. При невозможности вымывания гнойного содержимого проводится операция, при которой удаляется задний конец средней раковины.
Народная медицина
Для обеспечения максимальной эффективности терапии можно использовать средства народной медицины. Достаточно эффективной в данном случае является редька.
Ее необходимо очистить от кожуры и натереть на мелкой терке. Из полученной массы отжимается сок, который применяется для закапывания носа. В каждый носовой ход необходимо закапать по две капли средства. Процедуру необходимо проводить три раза в день.
Высоким уровнем эффективности в период лечения синуситов характеризуется каланхоэ. Для приготовления лекарственного средства необходимо срезать несколько листиков данного цветка и поместить их в темное и прохладное место. После этого необходимо пропустить листики через мясорубку. Из полученной кашицы отжимается сок. Его необходимо настаивать в течение нескольких дней до выпадения осадка.
После этого 20 частей сока смешивается с одной частью 20-процентного спирта. Данное средство необходимо использовать трижды в сутки. Хранение средства должно проводиться в холодильнике.
Также можно приготовить лекарство с цикламена, лука и алоэ. Все компоненты измельчаются и смешиваются в равных пропорциях. В средство необходимо добавить такое же количество мази Вишневского. Лекарство необходимо применять для смазывания носовых пазух.
Синусит является достаточно неприятным заболеванием, которое сопровождается определенными характерными симптомами. Лечение бактериального синусита должно проводиться комплексно с применением разнообразных медикаментозных препаратов. Перед применением определенного из них необходимо проконсультироваться с врачом.
Операции при синуситах
Цель оперативного лечения при синуситах — восстановление проходимости пазух носа и нормального дыхания. ЛОР-специалисты часто используют малотравматичную технику дренирования околоносовой пазухи катетером, обеспечивая промывание синусов и введение антибиотиков или антисептических составов.
К операциям на околоносовых пазухах прибегают при часто рецидивирующих гнойных синуситах, устойчивых к современным методам лечения, включая прием антибиотиков и пункцию. Во время оперативного вмешательства специалисты удаляют содержимое пазухи и формируют широкое соустье между пораженным инфекцией синусом и носовой полостью. Хирургические процедуры также проводятся с целью удаления инородных тел и восстановления целостности стенок пазухи после бытовых и профессиональных травм.
Для избавления от полипов в носу современные специалисты используют малоинвазивную эндоскопическую технику. Полипозные выросты удаляют с помощью лазерного оборудования. Операция проходит под контролем эндоскопа, что исключает риск появления случайных травм и повышает качество операции. Лазерный луч разрушает полип, после чего специалисты коагулируют основание новообразования, предупреждая кровотечение. Оперативное вмешательство проводится в амбулаторных условиях и не требует госпитализации больного. Лазер оказывает противовоспалительное действие и подавляет развитие инфекции. Полипы рекомендуется удалять своевременно, так как они склонны к магнелизации и могут спровоцировать раковые заболевания.
Если у пациента с хроническим синуситом искривлена перегородка носа, анатомическое положение восстанавливают в ходе септопластики. Операции проводятся с помощью классического способа или с применением эндоскопа. Возможна дополнительная коррекция раковин носа (по показаниям).
После хирургического лечения специалисты назначают профилактический курс антибиотиков. Рекомендуется несколько месяцев остерегаться вирусных инфекций. Для профилактики осложнений необходимо выполнять все врачебные назначения и беречь нос от случайных травм и переохлаждения.
Вирусный и бактериальный гайморит — симптомы и лечение
Вирусный и бактериальный гайморит отличаются не только типом возбудителя — заболевания по-разному проявляются, протекают и лечатся. Давайте разбираться вместе в этих двух этиологически разных видах одного и того же заболевания.
Вирусный гайморит. Этиология
Как свидетельствует статистика, вирусная инфекция — самая частая причина всех синуситов и риносинуситов. Практически все известные типы респираторных вирусов в состоянии вызывать воспаление околоносовых пазух, но чаще всего возбудителями оказываются:
- риновирусы;
- вирусы гриппа и парагриппа;
- коронавирусы;
- респираторно-синцитиальные вирусы;
- аденовирусы;
- энтеровирусы.
Некоторые пациенты задаются не совсем корректным вопросом — заразен ли вирусный гайморит. Сам гайморит не может передаваться от человека к человеку: такой способностью обладают лишь возбудители заболевания — вирусы.
Отметим, что респираторные вирусы очень контагиозны, причем более других уязвимы дети, пожилые и люди со сниженным иммунным ответом.
Однако следует иметь в виду, что проявления вирусной инфекции могут быть различны и вовсе не обязательно выливаться в максиллит.
Бактериальный гайморит
Острый бактериальный максиллит тесно связан с вирусными инфекциями верхних дыхательных путей. В развитии заболевания могут играть роль также травмы, аллергия, новообразования, гранулематозные и воспалительные патологии, стоматологические инфекции, анатомические изменения и другие факторы.
Этиология острого гайморита
Чаще всего причиной острого бактериального гайморита становятся три вида бактерий:
- Streptococcus pneumoniae — пневмонийный стрептококк; На S.pneumoniae приходится 20–43% случаев острого бактериального максиллита у взрослых. В последние годы прослеживается тенденция к повышению устойчивости этого микроорганизма к антибиотикам, что является серьезной преградой в лечении инфекции;
- Haemophilus influenzae — гемофильная палочка; Гемофильная палочка ответственна за 22–35% случаев острого воспаления верхнечелюстных пазух. Отметим, что этот микроорганизм способен вырабатывать бета-лактамазу, разрушающую пенициллиновые и некоторые цефалоспориновые антибиотики;
- Moraxella catarrhalis — моракселла. На моракселлу приходится 2–10% случаев острого гайморита. Около 98% бактерий, выделенных их околоносовых пазух, устойчивы к бета-лактамным антибиотикам, что намного затрудняет лечение заболевания.
В 10% случаев острый бактериальный максиллит ассоциируется с Staphylococcus aureus — золотистым стафилококком, который также отличается устойчивостью ко многим антибактериальным препаратам.
В единичных случаях внутрибольничного бактериального гайморита причиной инфекции становятся:
- Pseudomonas aeruginosa (синегнойная палочка), 15.9% случаев;
- Escherichia coli (кишечная палочка), 7,6% случаев;
- Proteus Mirabilis (протей), 7,2% случаев;
- Klebsiella pneumoniae, клебсиелла;
- Enterobacter species (энтеробактерии) — 60% случаев.
Этиология хронического гайморита
Хронический и острый гайморит могут вызывать различные бактерии. К числу микроорганизмов, ответственных за развитие хронического воспаления верхнечелюстных пазух, относятся как традиционные для острого процесса бактерии, так и некоторые другие микроорганизмы, среди которых:
- Staphylococcus aureus — золотистый стафилококк, включая и его резистентные метициллинустойчивые штаммы;
- коагулазонегативные стафилококки;
- Streptococcus intermedius;
- синегнойная палочка;
- виды грамотрицательных бактерий Nocardia;
- анаэробные микроорганизмы — пептострептококки, бактериоиды, фузобактерии и некоторые другие.
Микробиологические исследования хронического максиллита показывают, что инфекция часто имеет полимикробный характер. В большинстве случаев заражение вызывают одновременно 2–6 микроорганизмов. Этот факт важно учитывать при подборе антибактериальной терапии.
Симптомы острого и хронического бактериального максиллита
Симптомы острого бактериального гайморита включают гнойные выделения из носа, заложенность носа, головную и лицевую боль, нарушение или полную потерю обоняния, кашель вследствие стекания слизи по задней стенке глотки, повышение температуры, в том числе и до высоких значений (39 градусов и выше), усталость, зубную боль (в области верхних зубов), заложенность ушей.
При хроническом течении максиллита проявления заболевания стерты — температура обычно субфебрильная (до 37,5 градуса), боль может быть слабо- или средневыраженной. К стандартным симптомам гайморита присоединяются зловонное дыхание, а порой — полная потеря обоняния.
Несмотря на видимую разницу между симптомами вирусного и бактериального максиллита, иногда дифференцировать эти два близких заболевания достаточно трудно или практически невозможно.
Американское общество инфекционных болезней предложило использовать для установления точного диагноза определенный алгоритм.
Согласно схеме диагноз бактериального гайморита (или другого вида синусита) устанавливают, если у пациента зафиксированы любые три симптома из следующих:
- стойкие проявления продолжительностью 10 дней и дольше без каких-либо доказательств улучшения;
- начало с тяжелыми симптомами и температурой выше 39 градусов;
- гнойные выделения из носа или лицевая боль на протяжении 3–4 дней подряд, особенно в начале заболевания;
- резкое ухудшение симптомов заболевания (повышение температуры до 39 градусов и выше, выраженная головная боль, увеличение выделений из носа после начавшегося уже выздоровления от ОРВИ).