С наступлением холодов часто обостряются все хронические заболевания, и бронхит не является исключением. Рассмотрим, что он представляет собой, из-за чего возникает и какие жалобы беспокоят пациента, как проводится диагностика хронического бронхита и его лечение.
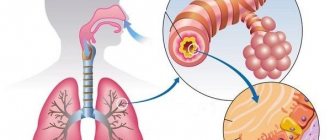
Бронхит — это воспаление слизистой оболочки бронхов. Бронхи — это трубки, по которым воздух поступает в легкие и из них. Ранее мы уже рассказывали, что представляет собой острый бронхит. В этой же статье мы коснемся его хронической формы.
Как и для острого, так и для хронического бронхита характерно поражение трахеобронхиального дерева.
Но если острый бронхит развивается быстро, то хронический бронхит — болезнь неспешная, но от этого не менее неприятная и даже опасная. Это более серьезное заболевание, которое развивается со временем, постепенно, а не поражает внезапно.
К слову, риск заболеть увеличивается с возрастом, а мужчины в 2,5 раза чаще страдают от него, нежели женщины.
Что такое хронический бронхит?
Хронический бронхит — это длительный, вялотекущий воспалительный процесс в бронхах, для которого характерно прогрессирующее поражение бронхиального дерева, обусловленное длительным раздражающим действием на слизистую оболочку бронхов различных вредных веществ.
Он относится к часто встречаемым заболеванием, особенно у курильщиков Диагноз выставляется тогда, если кашель с мокротой или без встречается не менее 3-х месяцев в году в течение 2 лет.
Постоянное воспаление в слизистой оболочке бронхов вызывает чрезмерное накопление слизи в дыхательных путях. Это ограничивает количество воздуха, входящего и выходящего из легких. С течением времени эта закупорка воздушного потока усиливается, что приводит к затруднению дыхания и к увеличению образования слизи в легких.
Причины возникновения и обострения хронического заболевания
Этот недуг считается одним из самых часто встречающихся видов патологий системы дыхания. Зачастую он развивается у работников «вредных» предприятий и курильщиков с большим стажем. У малышей его развитие обусловлено особенностями строения системы дыхания. Возникновение хронического бронхита присуще взрослым людям. Если симптоматика болезни долго не исчезает у ребенка, то существует большая вероятность того, что это является следствием постоянных простуд или неправильного лечения острого процесса.
Обострения хронического бронхита повторяются несколько раз в течение года из-за влияния на слизистые покровы бронхов различных стрессовых факторов:
- табачного дыма;
- запыленности;
- загрязненного дымом или разнообразными химическими соединениями воздуха;
- попадание инфекции в отделы нижних дыхательных путей;
- постоянные заболевания верхних дыхательных путей;
- переохлаждения;
- наследственность.
В чем причины?
В основе хронического бронхита лежат практически те же причины, что и при острой его форме, но в несколько иной последовательности.
Читайте подробнее об остром бронхите.
Если большинство врачей в качестве основной причины острого бронхита на первое место выводят инфекционный процесс, то для хронического бронхита инфекция является чаще вторичной. Главную роль здесь играет постоянное воздействие на дыхательные пути раздражающих веществ, а именно табачный дым, пыль, газы и химические вещества.
Итак, приведем основные причины хронического бронхита:
— табачный дым при курении и пассивное его вдыхание. Постоянное вдыхание табачного дыма снижает естественную защитную устойчивость слизистой оболочки бронхов к повреждающим факторам окружающей среды, приводя к хроническому воспалительному процессу. Практически 90% всех заболевших являются активными курильщиками или курили длительное время. Каждый второй курильщик старше 40 лет страдает хроническим бронхитом. При этом считается: чем больше сигарет человек выкуривает за сутки, тем выше риск развития этого заболевания. К примеру: после прекращения курения показатели функции дыхания улучшаются уже через 6 недель.
— вдыхание вредных веществ промышленного производства. К ним относятся окислы серы, продукты промышленного сгорания, каменного угля, нефти, природного газа. В условиях постоянного вдыхания пыли, газов и паров вредных веществ механизм самоочищения бронхов не успевает вывести все накопленные вредные вещества, приводя к развитию воспалительного процесса. Как правило, это характерно для лиц, работающих на производстве во вредных условиях труда, например, шахтеры, работники лакокрасочной промышленности и прочее, и относится к профессиональным заболеваниям.
— генетическая предрасположенность и врожденные особенности бронхиального дерева. Для таких людей характерна повышенная чувствительность бронхов к раздражающим веществам из вне.
— климатические условия. Очень редко являются первопричиной, но создают благоприятный фон для развития болезни. Наиболее часто она развивается в так называемое межсезонье: осень-весна.
— инфекции. Даже в настоящее время ведутся активные споры среди врачей, играет ли инфекция первичную или вторичную роль в развитии заболевания. Но все же склоняются к тому, что первичную роль играет постоянное вдыхание раздражающих веществ, а инфекция имеет решающее значение в обострении симптомов. Причем пуском для этого могут стать вирусы (ОРВИ, грипп и др.) и бактерии (микоплазмы, стрептококки, гемофильная палочка и прочее). Также необходимо отметить, что причиной развития или обострения заболевания могут послужить инфекции со стороны ЛОР-органов: синуситы, тонзиллиты, отиты и прочее, когда инфекция из них распространяется на бронхи. Нарушенный процесс самоочищения бронхов создает благоприятные условия для размножения вирусов и бактерий.
— снижение защитной функции иммунной системы создает благоприятный фон для обострения заболевания, размножения инфекции.
Основные причины недуга
Респираторные заболевания являются одним из основных факторов развития бронхита.
Благодатной почвой для формирования заболевания служит длительное действие аллергенов (раздражителей) различной природы на дыхательные органы.
Для взрослых людей причинами образования патологии является работа на вредных производствах (шахта, карьеры, покрасочные работы и т. п.), табакокурение.
Ослабленный иммунитет у детей приводит к частым простудным, вирусным, аллергическим заболеваниям и нередко переходит в [хронический бронхит].
Перенесенная острая форма болезни в большинстве случаев переходит в хронический воспалительный процесс.
Заболевания дыхательных путей в хронических формах: ринит, синусит, [трахеит], [ларингит] способствуют патологическим изменениям в бронхах.
Важно знать: Лечение хронического бронхита курильщика
Неблагоприятным фактором, который влияет на развитие хронического бронхита и его частых рецидивов является повышенная влажность и холодный климат.
Как все происходит?
В норме у здорового человека каждые 2 часа поверхностный слой слизистой оболочки бронхов обновляется благодаря механизму самоочищения. Реснички на его поверхности выносят из бронхов (мелких, средних и крупных) все скопившиеся частички пыли и вредных веществ по направлению к трахее и гортани, препятствуя тем самым развитию воспаления в бронхах.
В данном случае этот механизм нарушен за счет постоянного воспаления слизистой оболочки и потери способности ресничек на слизистой оболочке выводит вредные вещества. К тому же у них повышается выработка слизи в бронхах, изменяется ее состав и повышается вязкость.
Болезнь возникает, когда слизистая оболочка бронхов неоднократно становится раздраженной и воспаленной. Постоянное раздражение и припухлость могут повредить дыхательные пути и вызвать скопление липкой слизи, что затруднит движение воздуха через легкие. Это приводит к затруднению дыхания, которое постепенно ухудшается. Воспаление также может повредить реснички, которые представляют собой структуры, похожие на волоски. Они помогают защитить дыхательные пути от микробов и других раздражителей. Когда реснички не работают должным образом, дыхательные пути часто становятся питательной средой для бактериальных и вирусных инфекций.
После длительного периода воспаления и раздражения в бронхах, возникают несколько характерных симптомов, включая постоянный тяжелый кашель, который вызывает выделение слизи из легких. Слизь может быть желтой, зеленой или белой.
Слизь скапливается в просвете бронхов, а в условиях нарушенной работы ресничек на слизистой бронхов она плохо выводится наружу, застаивается, создавая условия для размножения в ней бактерий и вирусов. Постоянный воспалительный процесс нарушает нормальный процесс согревания, увлажнения и очищения вдыхаемого воздуха, тем самым усиливая раздражающее действие на бронхи вредных веществ.
Со временем количество слизи постепенно увеличивается из-за увеличения производства слизи в легких. В конечном итоге слизь накапливается в бронхах и ограничивает воздушный поток, вызывая затруднение дыхания. Эта одышка может сопровождаться хрипами, которые усиливаются при любом типе физической активности.
На поздних стадиях заболевания кожа и губы могут приобретать голубоватый цвет из-за недостатка кислорода в крови. Снижение уровня кислорода в крови также может привести к периферическим отекам, отекам в ногах и лодыжках.
По мере прогрессирования болезни, симптомы также могут различаться по степени тяжести и частоте. Например, кашель временно исчезнет, а затем последует период более интенсивного кашля.
Одним из неблагоприятных последствий является возникновение обструкции, т.е. “блокировка” просвета бронхов по тем или иным причинам. А именно: утолщение слизистой оболочки бронхов за счет воспаления и отека, разрастания соединительной ткани, закупорка просвета бронхов слизью, спазм бронхов, их спадание на выдохе. Причем в процесс вовлекаются как мелкие бронхи и бронхиолы, так и средние и крупные бронхи. Большинство указанных причин обратимы и могут исчезнуть по мере выздоровления.
Какие симптомы могут беспокоить?
Основными неблагоприятными признаками являются следующие:
—кашель — главный симптом хронического бронхита. Он бывает сухим в самом начале и беспокоить преимущественно по утрам, а по мере прогрессирования становится влажным с отхождением скудной мокроты или в достаточном большом количестве не зависимо от времени суток. Кашель может быть достаточно сильный, надсадный и является рефлекторным актом в ответ на раздражение скопившейся мокроты с частичками вредных веществ.
Причем важно, что очищаются в первую очередь крупные и средние бронхи, а ситуация с мелкими гораздо тяжелее. У них отсутствуют рецепторы, которые реагируют на скопившуюся слизь. В результате они плохо и практически не очищаются, создавая условия для размножения в них инфекции. При длительном течении процесса кашель может приобретать лающий характер, что говорит о присоединении обструкции, сужении просвета бронхов.
—мокрота — в начале ее может и не быть, или количество достаточно небольшое. Но по мере прогрессирования заболевания ее выработка увеличивается, достигая порой примерно 100-150г за сутки. Она представляет собой слизь в конце кашля, как правило, сперва светлого или белесого цвета, достаточно вязкой структуры. Иногда мокрота становится желто-зеленой, слизисто-гнойной, что говорит о присоединении инфекции к заболеванию или начале развития гнойного процесса.
—хрипы — если в просвете бронхов скапливается слизь, то она нарушает движение воздуха. В результате возникают завихрения, которые проявляются хрипами, которые в простом случае услышать сможет только врач. При развитии обструкции сухие хрипы слышны и на расстоянии, без специального прослушивания.
—одышка — не характерна для обычного бронхита без признаков обструкции. По мере прогрессирования заболевания и активном воспалительном процессе присоединяется обструктивный компонент. Как правило, сами больные не могут точно назвать, когда у них началось заболевание, поскольку они привыкли к постоянному сухому кашлю на протяжении длительного времени. А приходят к врачу они тогда, когда появляется одышка и обозначают это время как начало болезни. При обструктивной форме одышка появляется практически сразу.
—повышенная потливость, особенно в ночное время или при незначительной физической нагрузке.
—кровохарканье — не является типичным признаком. Появление прожилок крови в мокроте указывает на тяжелое течение заболевания, когда при надсадном кашле надрывается слизистая оболочка бронхов. Если же имеется мокрота с наличием явной крови или при кашле выделяется кровь, то это может указывать на более тяжелое заболевание, например, рак или геморрагический бронхит.
-при присоединении обструкции и развитии дыхательной недостаточности случается изменение окраски кожных покровов. Появляется синюшность кончиков пальцев, носа и губ, ушей, или, в тяжелом случае, всех кожных покровов. К этому присоединяются головные боли, нарушение сна, головокружение, выраженная слабость. При длительном процессе изменяются ногтевые пластины по типу “часовых стекол” и фаланги пальцев по типу “барабанных палочек”.
Как мы уже говорили, хронический бронхит бывает необструктивным и обструктивным. Они имеют определенные различия:
-необструктивный бронхит протекает без жалоб на одышку и затруднение дыхания, имеет сезонность обострения (осень-весна), четкие фазы обострения и ремиссии. В фазу обострения он может протекать с обычной или гнойной мокротой.
-обструктивный бронхит характеризуется следующими тремя симптомами: кашель, мокрота, одышка. Мокроты бывает мало или она отделяется с большим трудом. В период обострения ее количество увеличивается, усиливается одышка, сезонность обострения и ремиссии стирается. Мокрота может быть обычной или гнойной.
Условно в прогрессировании хронического бронхита выделяют 3 стадии:
-стадия 1- простой без обструкции, для которого характерны соответствующие симптомы. Бронхи еще не сужены и отсутствуют признаки дыхательной недостаточности. При должном лечении дальнейшее прогрессирование заболевания можно на этой стадии избежать.
-стадия 2 — хронический обструктивный бронхит. Бронхи на этой стадии уже длительно сужены и для этой стадии характерны типичные признаки дыхательной недостаточности.
-стадия 3 — бронхит переходит в эмфизему легких с развитием сердечной недостаточности.
Диагностика хронического бронхита.
Как и при диагностике любого другого заболевания, выяснение диагноза начинается с тщательного опроса пациента. Врач выясняет основные жалобы, когда появились симптомы или обострилось заболевание, выясняет, курит ли пациент, а также условия его труда, есть ли у него аллергия и другие заболевания.
Далее приступают к следующим диагностическим мероприятиям:
— осмотр пациента: на самых ранних этапах болезни видимых изменений, как правило, не обнаруживают. В дальнейшем, при прогрессировании заболевания и развития сердечной и дыхательной недостаточности, могут наблюдаться изменения со стороны кожных покровов в виде акроцианоза: отмечается синюшность кончика носа, губ, пальцев, ушных раковин. При выраженном процессе все кожные покровы могут иметь синеватый оттенок. Параллельно с этим отмечается отечность голеней, стоп, набухание вен шеи, изменение ногтей и кончиков пальцев кистей рук и стоп по типу “часовых стекол” и “барабанных палочек”. Описанные выше изменения указывают о тяжелом течении бронхита и утрате способности бронхов проводить кислород к альвеолам и выводить углекислый газ из легких, а также о нарушении на фоне этого работы сердца.
— аускультация легких. Это самый простой и доступный каждому врачу метод выслушивания легких. При обычном течении заболевания в фазе ремиссии никаких изменений со стороны дыхания в легких не наблюдается. В фазу обострения дыхание жесткое с сухими рассеянными хрипами, т.е. хрипы выслушиваются во всех отделах легких и имеют резкую высокую тональность, музыкальные.
Кстати, по тону хрипов можно определить, бронхи какого калибра задействованы в процессе. Низкие, жужжащие хрипы низкого тембра, исчезающие и вновь появляющиеся после кашля, говорят о вовлечении бронхов крупного калибра. Свистящие хрипы, выслушивающиеся особенно на выдохе, характерны для поражения бронхов мелкого калибра.
По мере накопления мокроты в бронхах, хрипы из сухих становятся влажными, напоминающими хруст крупных, средних и мелких пузырьков. Если же процесс зашел далеко и развилась эмфизема легких (расширение самых мелких бронхов-бронхиол), дыхание становится ослабленным во всех отделах.
—перкуссия легких. Заключается в простукивании легких и выявление патологии по характеру стука. При неосложненном протекании болезни никаких изменений при простукивании не наблюдается. При нарушении проходимости мелких бронхов и развитии эмфиземы звук при перкуссии имеет высоких тимпанический оттенок: он становится похожим на звук как при ударе по барабану.
— общий анализ крови: в фазу обострения выявляются общие признаки воспалительной реакции в виде повышения СОЭ, лейкоцитов и палочек, но каких-то специфических изменений не наблюдается.
— общий анализ мочи и биохимический анализ крови какой-либо дополнительной информации не дают.
— газовый состав крови (КЩС): в неосложненных случаях каких-либо изменений не наблюдается, при развитии дыхательной и сердечной недостаточности наблюдаются признаки гипоксемии, говорящие о нарушении доставки кислорода к органам и тканям-в крови снижается напряжение кислорода и повышается напряжение углекислого газа.
— рентгенография легких: у большинства больных, если нет осложнений, изменения на снимках легких отсутствуют. В фазу обострения обычно усилен легочной рисунок, т.е. сосуды легких становятся более четко выраженными, что говорит о их большем кровенаполнении, чем обычно. У 30% больных отмечаются признаки эмфиземы легких (так называемая повышенная их воздушность), расширение сердца в результате развития сердечной недостаточности, а также другие изменения, например, пневмония, туберкулез, рак легких и прочее.
—электрокардиограмма (ЭКГ)-дает указание на возможные сопутствующие заболевания со стороны сердца или развитие осложнений в виде нарушения сердечного ритма, ишемии миокарда и прочее.
— исследование функционального состояния дыхательной системы спирометрия (ФВД). Данный метод позволяет выявить обструктивный компонент, но только на более поздних сроках, поскольку на ранней стадии изменений никаких еще не определяется.
— бронхоскопия. Применяется при тяжелом течении заболевания, когда требуется дополнительная диагностика. В дыхательные пути вводят тонкую трубку и осматривают стенки бронхов, в которых видны воспалительные изменения, кусочки слизистой оболочки, мокрота. В случае, когда бронхи забиты мокротой или гноем, при бронхоскопии проводят промывание бронхов, тем самым размывая пробки и восстанавливая проходимость бронхов, улучшая отхождение мокроты. Если необходимо, берут кусочки слизистой оболочки на биопсию.
— КТ, МРТ-применяется в тяжелых случаях, когда необходимо провести тщательную диагностику пациента с целью подтверждения или опровержения заболевания, когда есть сомнения по поводу наличия другого заболевания, а также оценки объема поражения.
Классификация заболевания
Хронический бронхит может перерасти в дыхательную недостаточность. На начальных этапах это проявляется в форме легкой одышки постепенно переходящей в серьезные нарушения вентиляционных процессов организма.
Важно знать: Лекарство от хронического бронхита — какое выбрать?
На фоне рецидива хронического бронхита у взрослых начинают проявляться в обостренных формах «сопутствующие» заболевания, такие как: ишемическая болезнь сердца, сахарный диабет, энцефалопатия и т. д.
В зависимости от формы заболевания определяется курс лечения и наиболее подходящие медицинские препараты. Классификация бронхита у взрослых производится по характеру воспалительной реакции в бронхах.
Выделяют несколько часто встречающихся видов: фибринозный, гнойный (мокрота содержит вкрапления гноя), катаральный (самый простой, изменения незначительны).
По степени поражения бронхов хронический бронхит подразделяется на проксимальную форму (охватывает крупные бронхи) и дистальную (изменения мелких бронхов).
В течение года хронический бронхит у взрослых может обостряться до нескольких раз.
Запущенная форма заболевания приводит к серьезным осложнениям, особенно опасны дыхательная недостаточность, хроническое легочное сердце, эмфизема.
Борьба с этими патологиями предусматривает долговременное терапевтическое лечение хронического бронхита.
Как лечить хронический бронхит?
Современные тенденции лечения хронического бронхита подходят к тому, что его нужно начинать как можно раньше. Это поможет на ранних этапах его излечить и избежать тем самым достаточно серьезных последствий.
Лечение начинают, в первую очередь, не с назначения лекарств, а с избегания вдыхания вредных веществ. Это является важным условием для успешной терапии. И вообще вам необходимо будет во многом пересмотреть образ жизни.
Если вы курите, то это необходимо прекратить. Конечно, не всем курильщикам это удается в силу психологической зависимости от табачного дыма. Но у тех, кто бросил курить, симптомы бронхита исчезают уже через 4-6 недель после последней выкуренной сигареты.
Если же ваша работа связана с вдыханием и контактом вредных химических веществ, пара, то необходимо подумать о более легком труде или на время избегать контакта с этими веществами.
1. Противовоспалительные и жаропонижающие средства. Применяют для борьбы с воспалительным процессом в бронхах и снижения температуры тела, если таковая выше 38,3С.
Для этих целей применяют Ибупрофен: взрослым и детям старше 12 лет назначают по 200мг 2-4 раза в сутки (суточная максимальная доза 1200мг, не более 6 таблеток за 6 часов). Детям до 12 лет при массе тела выше 20кг-по 1 таблетке 4 раза в день с интервалом каждые 6 часов.
Парацетамол взрослым и подросткам с массой тела выше 60кг-по 500мг 3-4 раза в день (максимально-4г в сутки). Детям в возрасте 6-12 лет назначают по 250-500мг разово, 1-5лет-120-250мг за один раз, от 3-х месяцев до года-60-120мг за прием, до 3-х месяцев-из расчета 10мг/кг.
Ацетилсалициловую кислоту назначают взрослым из расчета 0,25-0,5 мг 3-4 раза в день. В тяжелых случаях прибегают к гормонам, но чаще при аллергической форме острого бронхита.
Аспирин (Ацетилсалициловая кислота) не рекомендуется для приема детям до 12 лет в связи с возможностью развития синдрома Рея-угрожающего жизни состояния, характеризующегося отеком головного мозга и жировым перерождением печени!
2. Противокашлевые препараты — назначаются врачом исключительно в случае сухого, мучительного кашля. И только на короткий срок, поскольку, убирая кашель, они затрудняют тем самым отхождение мокроты, которая появляется в этот период.
К препаратам от кашля относятся: Синекод в виде сиропа назначают детям 3-6 лет по 5мл 3 раза в день, детям 6-12 лет-10мл 3 раза в день, детям старше 12 лет и взрослым-по 15мл 3 раза в день. Также Синекод применяют в виде капель: детям от 2 месяцев до 1 года-10 капель 4 раза в день, от 1года до 3-х лет-15 капель 4 раза в день, старше 3-х лет, подросткам и взрослым назначают по 25 капель 4 раза в день.
Противокашлевой препарат Стоптуссин назначают, предварительно растворив в 100 мл теплой воды, из расчета: до 7кг-8 капель 3-4 раз в сутки, 7-12 кг-9 капель 3-4 раза в сутки, 12-30кг-14 капель 3 раза в сутки, 30-40кг-16 капель 3-4 раза в сутки, 40-50кг-25 капель 3-4 раза в сутки, 50-70кг-30 капель 3-4 раза в день, выше 70кг-по 40 капель 3-4 раза в день.
Либексин как средство от кашля назначают взрослым по 0,1г 3-4 раза в сутки, в тяжелых случаях-по 0,2г 3-4 раза в сутки, детям по 0,025-0,05г 3-4 раза в сутки. Проглатывают таблетку целиком, не разжевывая, во избежание анестезии гортани.
3. Муколитики — применяют при наличии трудноотделяемой густой мокроты. Их цель — сделать мокроту более жидкой, тем самым способствуя ее откашливанию.
В первую очередь принимают ацетилцистеин (АЦЦ или Флуимуцил): взрослым и подросткам старше 14 лет-по 200мг 2-3 раза в сутки (АЦЦ100 или АЦЦ200) или 600мг 1 раз в сутки (АЦЦ Лонг). Детям 6-14 лет по 1 таблетке (АЦЦ100) 3 раза в сутки или по 2 таблетки (АЦЦ100) или по 1 таблетке (АЦЦ200) 2 раза в сутки. Детям от 2 до 5 лет назначают по 1 таблетке (АЦЦ100) или по 1/2 (АЦЦ200) 2-3 раза в сутки.
Амброксол (или Лазолван): взрослым и детям старше 12 лет назначают по 30 мг 3 раза в сут. в первые 2-3 дня, затем по 30 мг 2 раза в сут. или по 15 мг (половина таблетки) 3 раза в сут. Детям 6-12 лет-по 15 мг (половина таблетки) 2-3 раза в сут. Не рекомендуется применять без врачебного назначения более 4-5 дней. Из растительных препаратов эффективен сироп подорожника: детям до 7 лет по 1 чайной ложке 3 раза в сутки, 7-14 лет-1-2 чайные ложки 3 раза в день, старше 14 лет и взрослым-3-5 чайных ложек в сутки.
На сегодняшний день существуют жидкие формы вышеперечисленных препаратов, которые можно применять ингаляционно через небулайзер.
4.Препараты, расширяющие бронхи. Назначаются при присоединении обструктивного компонента, когда затрудняется выдох, и направлены на то, чтобы расширить суженные бронхи.
Существует несколько разных групп препаратов, которые назначаются как ингаляторно, так и в виде таблеток и сиропов. Приведем наиболее часто назначаемые из них: из препаратов короткого действия применяется Сальбутамол- ингаляторно по 2 вдоха при приступе, но не чаще 6 раз в день, действует практически сразу, но не долго, и направлен на экстренное разрешение возникшего затруднения дыхания.
Таким же действием обладает Атровент — эффект развивается через 15 минут после нескольких вдохов, а продолжается в течение 4-6 часов.
Из препаратов длительного действия наиболее эффективны Кленбутерол: детям до 8 месяцев-в виде сиропа 2,5мл 2 раза в день, от 8 месяцев до 2-х лет-5мл 2 раза в день, 2-4 лет-7,5мл 2 раза в день, 4-6-10мл 2 раза в день, 6-12 лет-15мл 2 раз в день, старше 12 лет-15мл 2-3 раза в день.
Очень действенным препаратом является Эуфиллин в таблетках: 150мг взрослым 1-3 раза в день, детям из расчета 7-10мг/кг сутки в 4 приема. Длительность применения — от нескольких дней до нескольких месяцев. Внутривенно вводят очень медленно, предварительно разведя в 10-20 мл 0,9%NaCl или капельно в 100-200 мл того же раствора: взрослым 2-4 мл, детям из расчета 2-3мг/кг, но не рекомендуется для приема до 14 лет из-за возможных побочных эффектов. Иногда ампулу эуфиллина разводят в небольшом объеме 0,9%NaCl и вдыхают ингаляционно через небулайзер.
Все вышеперечисленные препараты назначаются только врачом и только по рецепту!
5. Антибиотики при бронхите применяют в случае, когда лечение не эффективно, появилась гнойная мокрота, а температура держится выше 38,3С более 3-х дней. У ослабленных людей, а также у пациентов старше 60 лет, с тяжелой сопутствующей патологией антибиотики назначают даже при легкой форме острого бронхита практически с первых дней заболевания. Поскольку иммунная система их ослаблена, к острому бронхиту, например, вирусной этиологии, может быстро присоединиться бактериальная инфекция.
Антибиотики назначают с учетом чувствительности флоры, высеянной в мокроте или бронхиальном содержимом. Если чувствительность определить нет возможности, то лечение начинают с назначения полусинтетических ампициллинов или макролидов: ампициллин 0,5г 4 раза в день, амоксициллин по 0,5г 3 раза в день, амоксиклав по 0,625 3 раза в день или кларитромицин 0,5г 2 раза в день, азитромицин по 0,5г 1 раз в день. Курс лечения составляет 7-10 дней. Если бронхит стал гнойным, то предпочтение отдается фторхинолонам и цефалоспоринам 3-4 поколения: левофлоксацин по 0,5г 1 раз в день или моксифлоксацин по 0,4г 1 раз в день или внутривенно/внутримышечно цефепим по 2г 2 раза в день, цефотаксим по 2 г 3 раза в день.
6. Соблюдение питьевого режима с целью сохранения ресничек на слизистой оболочке бронхов, сохранения достаточной вязкости мокроты. Поскольку при высокой температуре тела и интенсивном потоотделении теряется много жидкости, то ее необходимо адекватно восполнять — не менее 1,5 литра в сутки для взрослых. Это могут быть чай с лимоном и медом, компот, морс, соки, минеральная вода.
Особенно тщательно необходимо следить за доставкой жидкости маленьким детям, поскольку они, в отличие от взрослых, способны особенно быстро ее “потерять”, что для них является более опасным.
Эти меры помогут взывать обильное потоотделение, снизить повышенную температуру тела и улучшить общее самочувствие, а также сохранить влажность слизистых оболочек бронхов, препятствуя их высыханию.
7. Витамин С и иммунокорректоры — укрепляют сосудистую стену и оказывают иммуностабилизирующее действие. Применяют витамин С по 0,1-0,5 мг в сутки. Также можно применять витамин А по 3мг в сутки. Тималин назначают по 100мг подкожно в течение 3-х дней, можно применять Т-активин.
8. В некоторых случаях может понадобиться лечебная бронхоскопия с целью улучшения оттока мокроты.
9. Физиотерапевтические процедуры в виде ингаляций с противовоспалительными веществами, препаратами, разжижающими мокроту, магнитотерапия, УВЧ, индуктотермия и прочее. Все эти процедуры назначаются врачом-физиотерапевтом в зависимости от показаний и противопоказаний к ним.
10. Измените свой образ жизни. Использование природных средств также может помочь облегчить и неприятные симптомы, о которых мы говорили выше. Вот самые простые рекомендации:
- Вдыхание теплого влажного воздуха от увлажнителя может облегчить кашель и сделать более жидкой слизь в дыхательных путях. Обязательно регулярно чистите увлажнитель в соответствии с инструкциями производителя. Бактерии и грибки могут размножаться в емкости с водой, если она не очищена должным образом.
- Вы должны бросить курить немедленно, если вы курите . Если вы живете в районе с высоким уровнем загрязнения воздуха, старайтесь одевать маску всякий раз, когда вы выходите на улицу. Вы также должны носить маску, если вы работаете на производстве, где подвергаетесь воздействию красок или бытовых чистящих средств с сильными испарениями. Частое воздействие этих раздражителей приведет к значительному ухудшению вашего состояния.
- Физическая активность помогает укрепить мышцы, которые помогают вам дышать. В идеале вы должны тренироваться не менее трех раз в неделю в течение 30 минут. Если вы раньше не тренировались, начните медленно и постепенно увеличивайте продолжительность и интенсивность упражнений. Попросите своего врача помочь вам составить план упражнений, который подходит именно вам.
- Иногда затрудненное дыхание можно облегчить с помощью поджатых губ. Вы делаете глубокий вдох, а затем медленно выдыхаете через рот. Когда вы выдыхаете, держите губы так, как будто вы собираетесь кого-то поцеловать. Это поможет вам регулировать дыхание и чувствовать себя лучше, когда вы испытываете одышку.
Симптомы, диагностика и лечение хронического бронхита
Что такое хронический бронхит? Хронический бронхит – это диффузное, воспалительное, неуклонно прогрессирующее заболевание бронхиального дерева, которое развивается вследствие постоянного раздражения слизистой оболочки бронхов вредными факторами из окружающей среды, а при попадании инфекции – характеризуется обострением воспалительного процесса. Обострение заболевания сопровождается появлением сильного сухого кашля и незначительной одышки на фоне ухудшения самочувствия всего организма в целом. В этом периоде заболевания больной является заразным для окружающих.
Актуальность данного заболевания крайне высока. Хронический бронхит распространен повсеместно и составляет приблизительно 25% от всех заболеваний бронхолегочной системы. Чаще встречается у мужчин в возрасте 40–55 лет. Больной хроническим бронхитом в стадии обострения заразен для окружающих.
Прогноз для данной патологии сомнительный, хронический бронхит постоянно прогрессирует, что негативно сказывается на трудовой деятельности и самочувствии пациентов. Смертельные случаи встречаются редко, и наступают только от осложнений заболевания.
Одним из ранних последствий ухудшения состояния является затяжной бронхит, который характеризуется частыми, длительными обострениями воспалительного процесса, на фоне непродолжительной ремиссии.
Этиология хронического бронхита
Причинами возникновения хронического бронхита являются инфекционные агенты, которые воздействуют на бронхи, а это значит, что все патологические микроорганизмы, попадая в бронхиальное дерево, могут вызвать воспаление. К ним относят:
- бактерии;
- вирусы;
- грибковую инфекцию;
- простейшие микроорганизмы.
Также к причинам возникновения заболевания можно отнести провоцирующие факторы, которые годами воздействуют на организм человека и стимулируют переход острой фазы в хроническую, или способствуют развитию такого процесса, как затяжной бронхит.
- Основной причиной на сегодняшний день в развитии такого заболевания, как хронический бронхит, является курение (активное или пассивное).
- Проживание в промышленных, крупных городах и мегаполисах.
- Работа на производствах по переработке руды, металлов, дерева и пр.
- Частый и продолжительный контакт с бытовой химией/
- Климатические условия: низкая температура, сильные ветра, повышенная влажность.
Симптомы хронического бронхита
Хронический бронхит протекает с чередованием фаз обострения и ремиссии. В период обострения человек заразен и симптоматическая картина заболевания состоит из общей интоксикации организма, причинами возникновения которой являются продукты жизнедеятельности патологических микроорганизмов и непосредственно поражения бронхолегочной системы.
Интоксикационный синдром:
- повышение температуры тела;
- головные боли;
- головокружение;
- отсутствие аппетита;
- тошнота;
- снижение памяти, внимания;
- снижение трудоспособности.
Поражение бронхов:
- кашель;
- мокрота;
- одышка;
- редко кровохарканье (кровь в мокроте);
- боли в груди.
В период ремиссии больной не заразен и симптоматика заболевания становиться скудной:
- незначительный кашель по утрам с отделением большого количества слизистой мокроты;
- одышка при физической нагрузке.
Осмотр специалиста
Им может быть врач-терапевт, семейный доктор или пульмонолог, который выяснит давность заболевания, частоту периодов обострения и физикальные данные:
- При перкуссии (простукивании) грудной клетки – коробочный звук, причиной которого является повышенная воздушность легких из-за эмфизематозно-расширенных бронхиол.
- При аускультации (выслушивании) грудной клетки – ослабленное дыхание и сухие хрипы, причиной которых является скопление в бронхах мокроты.
Лабораторные методы исследования
- Общий анализ крови, для которого будет характерным появление увеличенного СОЭ (скорости оседания эритроцитов), лейкоцитов и сдвиг лейкоцитарной формулы влево. Причиной таких изменений является воспалительный процесс в организме.
- Общий анализ мочи, для которого будет характерным появление следов белка, бактерий и увеличенного числа лейкоцитов в поле зрения, а это значит, что в организме идет воспалительный процесс.
- Общий анализ мокроты, в котором будет увеличение количества лейкоцитов и лимфоцитов, что говорит в пользу хронического бронхита.
Инструментальное обследование
Хронический бронхит можно определить, используя только рентгенографию органов грудной клетки, на которой отмечается равномерное увеличение прозрачности ткани легких, за счет скопления в бронхах большого количества воздуха, а это значит что использования дорогостоящих методов обследования (КТ – компьютерной томографии или МРТ – магнитно-резонансной томографии) вовсе не нужно.
Медикаментозное лечение
- Антибактериальные препараты.Для обострения заболевания в осенне-зимний период актуальным является назначение защищенных Пенициллинов (Аугментин, Флемоксин-солютаб), которые обладают антибактериальным (способствуют гибели микроорганизмов) и бактериостатическим (угнетают рост, развитие и размножение бактериальных клеток) действием. Препарат назначается взрослым по 1000 мг 2 раза в сутки. Во время беременности прием лекарственного средства противопоказан, так как нередко возникают аллергические реакции.Макролиды – обладают активным бактерицидным действием, а также являются эффективными в отношении внутриклеточных паразитов.
- Азитромицин (Сумамед, Азитро Сандоз, Азитрокс). Данный препарат простой в употреблении, назначается взрослым по 500 мг 1 раз в сутки. Курс лечения 3 дня. При беременности лекарственное средство противопоказано.
- Ровамицин – является препаратом выбора при беременности в любом ее триметре. Назначается по 50 тыс. ЕД 2 раза в сутки.
- Противокашлевые средства – угнетают центр кашля в головном мозге. Назначаются только при интенсивном сухом кашле. Беременным препараты данной группы принимать строго запрещено.
Кодеин или Кодтерпин назначаются взрослым по 1 таблетке 2 раза в сутки в течение 3-х–5-ти дней. Препарат простой в употреблении, достаточно запить небольшим количеством прохладной кипяченой воды.
- Муколитические препараты.
- Ацетилцистеин (АЦЦ) обладает отхаркивающим и выраженным муколитическим действием. Назначается по 200 мг 3–4 раза в сутки или по 800 мг 1 раз в сутки. Беременным данное лекарственное средство назначается только в третьем триместре.
- При беременности разрешенными муколитическими препаратами во всех триместрах являются Алтейка, Бронхипрет, которые просты в употреблении и назначаются в сиропе по 1 столовой ложке 3 раза в сутки.
- Бронхорасширяющие средства обладают бронхолитическим действием и снижают степень одышки. Препаратом выбора при таком заболевании, как хронический бронхит, является Сальбутамол, который назначается по требованию, но не более 6 раз в сутки в виде аэрозоля. Одним из побочных действий этого лекарственного средства является сокращение миометрия (мышечной оболочки матки), которое при беременности может привести к аборту или преждевременным родам.
Диета, облегчающая течение заболевания
При таком заболевании, как хронический бронхит, необходимо придерживаться правильного питания. Продукты должны содержать большое количество белка, витаминов и минералов.
От чрезмерного употребления жирной и углеводной пищи необходимо отказаться. Также питание должно быть дробным, т.е. поделено на 6–8 небольших порций в сутки.
Рациональное питание при этом заболевании — залог быстрого выздоровления.
Продукты питания, которые необходимо употреблять:
- мясо нежирных сортов;
- рыбу;
- каши;
- супы на овощных бульонах;
- отварные или тушеные овощи;
- яйца;
- молоко и кисломолочные продукты;
- хлеб;
- нежирное печенье;
- шоколад;
- чай, некрепкий кофе.
Продукты питания, от которых нужно отказаться:
- жирное мясо и рыба;
- колбасы;
- консервы;
- копчености;
- борщи;
- жаренные, соленые, пряные продукты;
- алкоголь;
- газированные напитки.
Методы нетрадиционной медицины (народное лечение)
- Одним из эффективных методов лечения хронического бронхита является баня, которую нужно посещать только во время ремиссии заболевания!Перед тем как отправится непосредственно в баню (парилку) рекомендуют выпить 1–2 стакана теплой воды или отвара из трав (чабрец, мать-и-мачеха, подорожник, липа) – это поможет очистить легкие и способствует возникновению лучшего потоотделения.Баню необходимо посещать не более 1 раза в 1–1,5 месяца.
Противопоказаниями к использованию бани являются: повышенная температура тела и заболевания сердечно-сосудистой системы в стадии декомпенсации, а это значит, что использовать такое лечение необходимо с осторожностью. - Растирки с использованием гусиного, утиного или бараньего жира. Столовую ложку жира растопить при помощи водяной бани, наносить на кожу груди и спины перед сном, предварительно укутав тело шерстяным платком или одеялом.
- Вкусный рецепт от кашля. 1 столовая ложка барсучьего жира, ½ плитки черного шоколада и 2 столовые ложки густого меда растопить на водяной бане и хорошо перемешать. Принимать по 1 чайной ложке 2 раза в день в остуженном виде.
Осложнения хронического бронхита
- Эмфизема легких — полная утрата эластичности стенок бронхов, а это значит что развивается бронхит с хронической дыхательной недостаточностью.
- Легочная гипертензия – повышение внутрилегочного давления.
- Легочное сердце – расширение правых отделов сердца.
Профилактика хронического бронхита
- Рациональное питание.
- Активный образ жизни.
- Исключить контакты с заразными больными.
- Санитарно-просветительная работа среди населения.
- При заражении инфекционными заболеваниями бронхолегочной системы немедленное обращение к врачу терапевту, семейному доктору или пульмонологу, так как нередко нелеченные острые процессы в организме перетекают в хронические заболевания.
Советуем почитать: Какие лекарства принимать во время бронхита
: NarmedTV — Бронхит
Источник: https://jmedic.ru/bronxit/hronicheskij.html
Прогноз лечения и возможные осложнения.
При своевременном начале лечения и избегания в дальнейшем контакта с вредными веществами прогноз лечения достаточно благоприятный. Полностью излечиться вполне возможно.
В случае дальнейшего контакта с табачным дымом, паром, химическим соединениями прогноз будет неутешителен. Со временем прогрессирование заболевания приведет к развитию дыхательной и сердечной недостаточности, тяжелым повреждениям легких и сердца.
А что будет, если не лечить? Наиболее часто встречаемые осложнения:
- пневмония,
- астматический синдром,
- бронхиальная астма,
- эмфизема легких, хроническая обструктивная болезнь легких (ХОБЛ),
- пневмосклероз,
- тяжелая сердечная недостаточность, “легочное сердце”.