Мононуклеоз – острое инфекционной заболевание вирусной этиологии, возбудителем которого выступают герпесвирусы (чаще всего Эпштейна-Барр и цитомегаловирус человека).
Другие названия болезни — болезнь Филатова, ангина моноцитарная, лимфобластоз доброкачественный.
Впервые о состоянии, при котором наблюдается аденопатией с лихорадкой в 1887 году заявил русский ученый Нил Федорович Филатов, присвоив ей диагноз — идиопатическое воспаление лимфатических желез. Один из вирусов, являющийся чаще всего возбудителем болезни в 1964 г. из клеток лимфомы Беркитта выявили М.А. Эпштейн и И.Барр.
Многие статьи в сети описывают единственного возбудителя данной болезни — Эпштейна-Барр, однако это не совсем так, о чем мы поговорим в пункте «Причины мононуклеоза».
Инфекционный мононуклеоз характеризуется поражением зева, воспалением лимфатических узлов, прежде всего лимфоидного глоточного кольца и регионарной локализации, повышенной температурой тела, а также поражением печени, и селезенки.
Важным фактором, играющим в патогенезе болезни, причем как острой, так и хронической ее формы является ослабленный иммунитет.
Коварностью болезни является ее хронизация. Так, вирусы Эпштейна-Барр или цитомегаловирус после проникновения в организм человека пожизненно остается в клетках иммунной системы – В-лимфоцитах (В-клетки). Поэтому, в течение всей жизни, не смотря на отсутствие явных признаков или симптомов болезни человек может являться носителем вируса, медленно заражая других людей.
Кстати, инфекционный мононуклеоз еще и называют студенческой болезнью, ведь инфекция находятся на стенках и слизистых ротоглотки при поцелуях спокойно передается другому человеку. Тем не менее, основной путь передачи вируса – воздушно-капельный.
Согласно статистике, у большинства молодых людей возрастом от 25 до 35 лет выявляются антитела к вирусу.
МКБ
МКБ-10: B27.0 МКБ-10-КМ: B27.0, B27.9, B27 МКБ-9: 075
Симптомы
Мононуклеоз у детей младшего возраста в преимущественно большинстве протекает без симптомов. Признаки болезни появляются уже у подростков и взрослых.
Инкубационный период инфекционного мононуклеоза составляет от 6 до 50 дней.
Продромальный период длиться обычно около 2-3 дней.
Первые признаки мононуклеоза
- Повышенная утомляемость, легкая слабость;
- Незначительное снижение аппетита;
- Дискомфорт и першение в горле;
- Небольшая головная боль.
Основные симптомы инфекционного мононуклеоза
- Повышение температуры тела в дневное и вечернее время до 38-40 °С, которая может варьироваться в течение суток, при этом у человека может присутствовать озноб, отмечается повышенная потливость;
- Для этой вирусной болезни характерна сильная слабость в первые 2-3 недели, которая далее становится менее выраженной, но продолжает одолевать больного еще несколько месяцев;
- Появляется заложенность носа и насморк;
- Развитие острого тонзиллита (ангины) и фарингита;
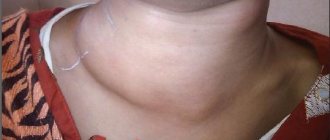
- Увеличение регионарных лимфатических узлов, развитие аденопатии, что в некоторых случаях является единственным признаком болезни;
- Примерно у 25% на коже может появится сыпь с красными пятнами по папулезному, уртикарному и геморрагическому типу, длительность которого составляет 1-4 дня;
- Увеличение в размерах селезенки (спленомегалия) и печени (гепатомегалия), достигая своего максимума на 2-3 неделю болезни, из-за чего пациенту для предотвращения разрывов в период острой фазы болезни прописывается постельный режим;
- Дополнительными и более редкими признаками инфекционного мононуклеоза могут быть – отечность век, красные пятна в горле, желтуха.
Читать также Атопический дерматит — симптомы, причины и лечение атопического дерматита
Симптомы инфекционного мононуклеоза
Поражение носоглотки при мононуклеозе
Признаки, характерные для патологического состояния, имеют непосредственную связь с индивидуальными особенностями организма конкретного пациента, но начало ЛОР-заболевания всегда бывает острым. Первые тревожные симптомы мононуклеоза, свидетельствующие о инфекции, появляются в течение 2-3 дней с момента заражения.
Этой болезни характерны следующие начальные признаки:
- достигающая критических отметок температура;
- мышечная и суставная болезненность;
- кишечная диспепсия;
- слабость.
Помимо перечисленных проявлений у больного, которому диагностирован инфекционный мононуклеоз, на самом раннем этапе происходит увеличение лимфоузлов, а через несколько дней затрудняется глотательная функция и появляются сильные боли в горле. У четверти пациентов с самого начала заболевания выражены симптомы экзантемы — сыпь из мелких прыщиков на различных частях тела.
Симптомы развития болезни
Симптомы, характерные для хронической формы
Рецидив мононуклеоа может длиться 3-4 недели и имеет практически те же основные признаки, как и острая форма. Боли в горле, температура, увеличение лимфатических узлов, слабость появляются одновременно в начале болезни или выборочно, в разные моменты с начала острого периода. Течение рецидива может сопровождать гепатоспленомегалия (патологическое разрастание тканей печени и селезенки), происходит накопление в крови атипичных мононуклеаров (моноцитов и лимфоцитов), развивается инсономия (нарушение сна).
У человека с сильно сниженным иммунитетом рецидивирующая форма недуга может иметь несколько разновидностей, признаки которых имеют некоторые отличия:
- стёртая протекает со смазанными признаками ОРВИ и артралгией (болью в коленных суставах не связанной с воспалительным процессом);
- атипичная характеризуется появлением плохо поддающихся лечению желудочно-кишечных расстройств;
- генерализованная сопровождается поражениями ЦНС и печени.
Чаще всего вирус Эпштейна-Барр активизируется у людей, поражённых герпевирусом 1 или 2 типа. В этом случае одним из признаков инфекции становятся частые высыпания на губах. Герпетическая сыпь при хроническом мононуклеозе может появиться и на половых органах.
Осложнения
Со стороны нервной системы – менингиты, энцефалит, миелит, параличи, синдром Гийена-Барре, неврит, невропатии, психоз;
Со стороны кровеносной системы – гемолитическая анемия, тромбоцитопения, гранулоцитопения, панцитопения;
Со стороны органов дыхания – перекрытие лимфоузлами глоточного или паратрахеального путей, что приводит к перекрытию дыхания (обструкции), а также пневмонит;
Со стороны лимфатической системы – перенесенная первичная инфекция может стать неблагоприятнымфактором, способствующим в дальнейшем развитию агаммаглобулинемии, лимфомы Беркитта, носоглоточной карциномы;
Другое – разрыв селезенки, гепатиты, панкреатит, увеит, миокардит.
Моноцитарная ангина: симптомы, диагностика и лечение
Моноцитарная ангина или инфекционный мононуклеоз – острое респираторное заболевание. Его провоцирует вирус Эпштейна-Барра. Он передается воздушно-капельным путем от носителя к здоровому человеку. Патология сопровождается резким повышением температуры, увеличением лимфоузлов, печени, селезенки и воспалением гортани.
Особенности
Мононуклеоз поражает большинство органов и тканей организма. Болезнь сопровождается острым тонзиллитом, лихорадкой, общей слабостью и лейкоцитозом.
Вирус Эпштейна-Барра, из-за которого развивается заболевание, относится к семейству герпесвирусов. Он развивается в лимфоцитах – главных клетках иммунной системы – и вызывает увеличение их количества.
Заражение моноцитарной ангиной происходит только при непосредственном контакте с больным: поцелуе, использованием одних предметов гигиены и быта. В основном патологии подвержены дети и подростки. После 35 лет болезнь практически не возникает. Это связано с тем, что у взрослых уже выработан иммунитет против вируса. Однако мононуклеоз может проявиться у людей, больных ВИЧ.
Симптомы
Мононуклеарная ангина сопровождается следующими симптомами:
- Воспаление миндалин.
- Увеличение селезенки, печени и лимфоузлов.
- Повышение температуры тела до 40 °C, лихорадка и озноб.
- Изменение глотки: вначале по признакам катаральной ангины, а потом на миндалинах образуются серо-желтые пленки.
- Головная боль и ломота в мышцах.
- Общая слабость.
- У 10–15% пациентов появляется сыпь, подобная высыпаниям при краснухе или кори.
Чаще всего увеличиваются подчелюстные лимфатические узлы и на шее. Реже – в паху и подмышками. Их пальпация болезненна. Воспаление может сохраняться еще две недели после выздоровления.
Температура в среднем держится 4–5 недель. Она может периодически спадать, а затем снова подниматься. И также у детей возникает воспаление носоглотки и, как следствие, заложенность носа. При этом отсутствуют серозные выделения.
В крови больного обнаруживаются особые кровяные клетки – мононуклеары. Это измененные клетки группы лейкоцитов – моноциты. Их наличие напрямую указывает на развитие моноцитарной ангины.
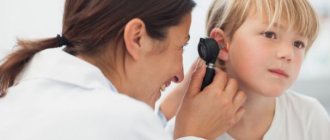
Диагностика
Мононуклеоз легко определяется на обычном осмотре. Клиническая картина четкая, сопровождается характерными симптомами. Однако необходима дифференциальная диагностика и исключение других заболеваний:
- Дифтерии.
- Агранулоцитоза – патологического снижения уровня лейкоцитов.
- Язвенно-некротической ангины.
- Эпидемического паротита – свинки.
- Туберкулезного лимфаденита.
- Брюшного тифа.
- Острого лейкоза.
Дополнительно проводятся общий и биохимический анализы крови на наличие мононуклеарных клеток и УЗИ брюшной полости, чтобы определить увеличение печени и селезенки.
Лечение
При моноцитарной ангине проводится симптоматическая терапия. Специфических препаратов для лечения заболевания нет. Поэтому методы направлены на снятие признаков патологии.
План лечения разрабатывает врач-инфекционист. Если у больного легкая форма, терапию можно проводить на дому. При остром мононуклеозе необходима госпитализация.
Курс терапии состоит из следующих пунктов:
- Применения местных сосудосуживающих препаратов.
- Назначения иммуномодулирующих и иммуностимулирующих средств.
- Приема противовирусных препаратов и кортикостероидов.
- Введения гепатопротекторов при значительных повреждениях печени.
- Если мононуклеарная ангина сопровождается бактериальной инфекцией, выписывают антибиотики пенициллиновой группы. В остальных случаях их применение необоснованно. Более того, они могут усугубить состояние больного из-за отрицательного влияния на печень.
- Дополнительно назначают жаропонижающие медикаменты, полоскания горла и очищение миндалин от пленок.
Лечение мононуклеоза можно совмещать с фитотерапией. Применяют отвары трав:
- ромашки;
- бессмертника;
- календулы.
Восстановительный период
Во время болезни и некоторое время после нее обязательно соблюдение постельного режима и строгой диеты. Пища должна быть легкоусвояемой и разнообразной. Запрещены «вредные» продукты:
- копчености,
- сладости,
- острые блюда,
- фаст-фуд.
Ежедневный рацион должен включать мясо птицы, рыбу, молочные продукты, легкие супы, свежие овощи и фрукты.
Питаться необходимо дробно, 5–6 раз в день. А также показано обильное питье. Диеты придерживаются не только во время болезни, но и после нее: от нескольких месяцев до года, пока печень и селезенка не восстановятся.
В течение года запрещены резкие смены климата: поездки на курорты и в лагеря. Первый месяц ограничивают физические нагрузки. Занятия спортом возобновляют постепенно. На восстановление положительно влияют неспешные прогулки на свежем воздухе.
И также раз в два месяца необходимо проходить диагностическое обследование. Это поможет избежать рецидива моноцитарной ангины и осложнений.
Возможные осложнения
Прогноз лечения мононуклеоза положителен. Осложнения появляются редко. Однако при несвоевременной или некорректной терапии возможно развитие:
- Аутоиммунной анемии.
- Гемолитической анемии.
- Тромбоцитопении.
- Гранулоцитопении.
- Энцефалита.
- Полиневрита.
- Менингоэнцефалита.
- Миелита.
- Поражения лицевого нерва, приводящему к параличу мимики.
- Увеличения глоточных или трахейных узлов и, как следствие, проблем с органами дыхания.
- Иммунодефицита.
- Желтушной формы гепатита.
В некоторых случаях при инфекционном мононуклеозе есть вероятность присоединения стафилококка или стрептококка. Кроме того, иногда встречаются изменения сердечного ритма, развитие миокардита и перикардита.
Во избежание осложнений лечение моноцитарной ангины всегда проводится под контролем врача. Патология развивается резко и сопровождается тяжелыми симптомами. Необходима полная изоляция больного, сведение к минимуму контактов со здоровыми людьми, стерилизация предметов гигиены и быта. Однако вирус может передаться еще до появления признаков, в инкубационный период.
Источник: https://garganta.ru/vidy/monotsitarnaya-angina.html
Причины мононуклеоза
Возбудителями инфекционного мононуклеоза выступают:
- Вирус Эпштейна-Барр (ВЭБ, Epstein-Barr virus (EBV)), или как его еще называют «вирус герпеса человека 4 типа» (Human herpesvirus 4), относящийся к подсемейству гаммагерпесвирусы (Gammaherpesvirinae), семейства герпесвирусы (Herpesviridae).
- Цитомегаловирус человека (Human cytomegalovirus (HCMV)), или «вирус герпеса человека 5 типа» (Human herpesvirus 5), относящийся к роду цитомегаловирусы (Cytomegalovirus), семейства герпесвирусы (Herpesviridae).
- Редко — другие вирусы герпеса человека 6 (Human herpesvirus 6) и 7 (Human herpesvirus 7) типов.
Мишенью прежде всего являются клетки иммунитета – В-лимфоциты (В-клетки), которые под его воздействием этих вирусов, в отличие от многих других герпесвирусных инфекций не погибают, а наоборот, активируются для дальнейшей пролиферации (размножения). После заражения, анализ крови показывает в начале появление в организме антител к капсидному антигену (VCA), после обнаруживается наличие антител к раннему (ЕА) и мембранному (МА) антигену.
ВЭБ не устойчив во внешней среде – он быстро погибает при высыхании, воздействии на него высоких температур и дезинфицирующих средств. Однако, проникнув в организм, этот вирус остается жить в нем в течение всей жизни, преимущественно в В-клетках иммунной системы. Таким образом, являясь носителем инфекции человек всю жизнь, несмотря на отсутствие симптомов, может заражать других людей, как мы уже и говорили – аэрозольным путем.
Врачи отмечают, что данный вид инфекции обнаруживается в мокроте ротоглотки 15-25% взрослых и не жалующихся на здоровье лиц.
Другие болезни, которые способен вызывать вирус Эпштейна-Барр – лимфома Беркитта, носоглоточная карцинома.
Как происходит заражение мононуклеозом?
- Воздушно-капельный путь – при чиханье, кашле, поцелуях;
- Гематогенный путь – при переливаниях крови, инъекционные наркотики;
- Контактно-бытовой – при питье воды из одной чашки или бутылки с серопозитивным человеком, или же совместное использование одной и той же посуды.
Факторы, способствующие развитию или обострению болезни
Ослабление иммунитета, к чему приводят – психоэмоциональные стрессы, отравления, переохлаждение, гиповитаминозы, наличие иных инфекционных болезней (ВИЧ-инфекция, различные ОРЗ, ЗППП и другие).
Причины моноцитарной ангины
Вообще, инфекционный мононуклеоз следствие попадания в организм особого лимфотропного вируса. Встречается он очень редко и исключительно в холодное время года. Вирусу всегда сопутствуют бактерии листреллы, которые могут серьезно осложнить течение болезни. В организм вирус попадает, как правило, через полость носа или глотки, укрепляясь на слизистых оболочках.
Чаще всего моноцитарной ангине подвержены дети в возрасте от года до пяти лет. В редких случаях, если у пациента ослаблен иммунитет болезнь, может, возникнуть и в подростковом возрасте. У детей до года инфицирование невозможно по причине того, что у них еще имеется пассивный иммунитет, перешедший от матери.
У взрослых заражение невозможно в связи с тем, что многие уже прошли иммунизацию, болели инфекционным мононуклеозом в детском возрасте. В крайнем случае болезнь, может протекать в стертой клинической форме.
Заразиться моноцитарной ангиной, можно, обычно от уже больного человека, даже если у него стертые симптомы, причем представлять опасность для окружающих носитель болезни, может, до полутора лет. Пути передачи инфекции бывают следующие:
- Воздушно-капельный путь. Необходим тесный контакт с носителем вируса, по причине крайне неустойчивости возбудителя недуга.
- Контактно-бытовой. От игрушек, предметов личной гигиены и прочих предметов обихода больного человека.
- Парентеральный. Довольно экзотический вариант – это тот случай, когда заражение происходит в результате переливания крови или пересадки органов.
- Трансплацентарный. Вирус передается еще в утробе от матери к младенцу.
В случае если ребенок, так или иначе, контактировал с больными на протяжении 2–3 месяцев необходимо внимательно следить за состоянием здоровья малыша. Если никаких симптомов болезни не возникнет, значит, заражения не произошло или иммунитет смог справиться с вирусом.
Если же это не так, то по истечении инкубационного периода, который, для моноцитарной ангины, может продолжаться до 2–3 месяцев, появятся первые клинические проявления болезни.
Классификация
Классификация мононуклеоза производится следующим образом:
По форме:
- Острый
- Хронический
По этиологии:
- Гаммагерпесвирусный мононуклеоз – обусловленный заражением вирусом Эпштейна-Барр (Epstein-Barr virus (EBV));
- Цитомегаловирусный мононуклеоз– обусловленный заражением цитомегаловирусом человека Эпштейна-Барр (Human cytomegalovirus (HCMV));
- Другой инфекционный мононуклеоз – вызванный вирусами герпеса человека 6 (HV 6) и 7 (HV 7) типов;
- Инфекционный мононуклеоз неуточненный.
Диагностика
Диагностика инфекционного мононуклеоза включает в себя следующие методы обследования:
- Физикальное обследование;
- Общий анализ крови – для болезни характерны лейкопения или незначительный лейкоцитоз (12-25*109/л), увеличение СОЭ (20-30 мм/ч), лимфомоноцитоз (80-90%), нейтропения, наличие плазматических клеток, отсутствие или повышенное количество атипичных мононуклеаров (10-50%);
- Биохимический анализ крови – характерны повышенное содержание билирубина (гипербилирубинемия), незначительная гиперферментемия;
- Серологический анализ крови с помощью ИФА – наличие специфических антител к вирусу Эпштейна-Барр IgM VCA, IgG VCA, IgG EA и IgG-EBNA;
- С помощью ПЦР (полимеразная цепная реакция) в крови обнаруживается ДНК ВЭБ;
- УЗИ органов брюшной полости;
- Рентген носовых пазух и грудной клетки;
- Для уточнения и наличии осложнений могут понадобится – ЭКГ, ЭЭГ, , МРТ.
Читать также Карбункул – причины, симптомы, фото и лечение карбункула
Важно дифференцировать инфекционный мононуклеоз от ВИЧ-инфекции, гриппа и других ОРВИ, ОРЗ, кори, краснухи, вирусных гепатитов, гематологических болезней, аутоиммунных заболеваний.
Как проходит диагностика болезни
Для постановки диагноза врач проводит осмотр и выслушивает жалобы пациентов. После осмотра назначается ряд специальных процедур:
- анализ крови;
- серологическое исследование;
- УЗИ органов;
- фарингоскопия.
По этим анализам специалисты определяют наличие вируса. В крови обнаруживаются лейкоциты, моноциты, лимфоциты.
Серологические исследования назначают с целью выявления антител к антигенам вируса.
При проведении УЗИ обнаруживается существенное увеличение печени и селезенки – это одна из особенностей болезни.
Фарингоскопия представляет собой осмотр гортани с помощью специального осветительного оборудования. Этот осмотр может выявить наличие пленок, которые характерны также для гнойного типа ангины.
Лечение мононуклеоза
Тактика и схема лечения инфекционного мононуклеоза зависит от стадии болезни, наличия осложнений, возраста и состояния здоровья пациента.
В случае тяжелого течения болезни, наличии осложнений и острой фазы болезни лечение проводится в режиме стационара. Легкое течение болезни с возможностью ограничить контакт больным лечится на амбулаторных условиях.
Общими методами терапии являются:
Постельный или полупостельный режим
Назначается для аккумулирования организмом сил для борьбы с инфекцией. Кроме того, в связи с тем, что при данной болезни у многих пациентов увеличивается в размерах селезенка, то для предотвращения ее разрыва физическую активность также ограничивают.
Медикаментозное лечение
2.1. Этиотропная терапия
Противовирусные препараты – применяются для купирования герпесвирусной инфекции, а также усиления активности иммунной системы. Для этих целей применяются препараты прямого действия – «Ацикловир» (дозировка 10-15 мг на 1 кг массы тела человека, в течение 10-14 дней, внутрь), а также иммуностимулятор «Интерферон человеческий рекомбинантный Альфа2b» (по 1 свече 2 раза в день, ректально, в течение 5-10 дней).
Антибактериальные препараты – применяются при тяжелом течении болезни с наличием гнойно-некротических образований в ротоглотке или подтверждении с помощью анализов наличия и негативного воздействия патогенных бактерий в организме больного.
Наиболее часто применяются следующие антибиотики:
- Цефалоспорины – «Цефтриаксон» (по 1 мг 2 раза в сутки в/м или в/в в течение 7-10 дней), «Цефотаксим» (по 1 мг 2 раза в сутки в/м или в/в в течение 7-10 дней);
- Фторхинолоны – «Ципрофлоксацин» (по 500 мг 1-2 раза в сутки, в течение 7-10 дней), «Левофлоксацин» (по 250-500 мг 1-2 раза в сутки, в течение 7-10 дней).
Противопоказаны при мононуклеозе следующие антибиотики – «Ампициллин», «Левомицетин», а также сульфаниламиды и макролиды.
2.2. Патогенетическая терапия
Для купирования воспалительного процесса, уменьшения болезненности и нормализации температуры тела назначаются противовоспалительные препараты – «Диклофенак» (25 мг 2-3 раза в сутки, 5-7 дней), «Парацетамол», «Ибупрофен» (200 мг 2-3 раза в сутки, 5-7 дней), «Нурофен», «Нимесил».
Для местного обезболивания и антисептической обработки ротоглотки назначается полоскания, для чего отлично зарекомендовали себя – «Фурациллин», «Йодинол», «Мирамистин».
Для снижения бурной реакции иммунитета на инфекцию и прием антибиотиков (сыпь, сильная отечность и т.д.) применяются антигистаминные препараты – «Лоратадин» (10 мг 1 раз в сутки), «Цетиризин» (5-10 мг 1 раз в сутки, 5-7 дней).
При сильно выраженном воспалении и увеличении миндалин лимфоидного глоточного кольца, для предотвращения обструкции дыхательных путей, а также лечения тромбоцитопении, миокардита, перикардита, неврологических расстройств назначаются гормональные препараты (глюкокортикостероиды) – «Преднизолон» (1-2 мг на 1 кг массы тела 1 раз в сутки, в течение 3-5 дней). Побочными эффектами в этом случае могут стать неврологические и септические нарушения.
При беременности под контролем гинеколога-акушера дополнительно назначается прием фолиевой кислоты (витамин В9).
Диета
При инфекционном мононуклеозе целесообразно применять диетическое питание. В частности, врач рекомендует придерживаться диеты №5 по Певзнеру (при нарушениях в печени), или диета №13.
Способы лечения
К сожалению, специальных лекарственных средств для уничтожения герпесвирусов не существует. Главная задача медикаментозной терапии при наличии заболевания у ребенка и у взрослого – это повышение иммунной защиты организма с помощью противовирусных иммуномодулирующих лекарств. А также снижение интенсивности болезненных симптомов.
Список рекомендованных препаратов:
- Иммуностимуляторы. Интерферон альфа, Тилорон, Анаферон, Меглюмина акридонацетат, Иммуноглобулин человеческий.
- Противовирусные средства. Изопринозин, Виферон, Циклоферон, Ацикловир, Неовир.
- Антисептики для орошения (полоскания) глотки. Хлоргексидин, Мирамистин, Хлорофиллипт, Фурациллин. Настои ромашки, календулы, шалфея.
- С целью снижения высокой температуры и купирования воспалительных процессов. Нурофен, Диклофенак, Нимесил, Парацетамол, Ибупрофен.
- Капельницы для дезинтоксикации с физраствором, Декстрозой.
- В случае присоединения грибковых инфекций. Флуконазол, Нистатин.
- Антигистаминные лекарства. Кларитин, Лоратадин, Супрастин.
- Гепапротекторные препараты. Карсил, Эссенциале, ЛИВ 52.
- Кортикостероиды. Преднизолон, Дексаметазон назначаются в тяжелых ситуациях.
- Поливитаминные минеральные комплексные средства.
- Антибиотики (в случаях присоединения патогенных бактерий). Кларитромицин, Цефотаксим, Азитромицин, Цефтриаксон, Ванкомицин.
- При катаральном синдроме. Ацетилцистеин, Фенспирид.
- В случае бронхоспазмов. Сальбутамол.
- При судорогах. Диазепам.
В периоды заболевания рекомендуется диета №5, если выявлены признаки поражения печени, либо диета 13, исключающая вредную для здоровья пищу.
Важно полностью отказаться от физических нагрузок, вредных привычек, нервного перевозбуждения.
Режим в период лихорадки – только постельный, впоследствии нужно ходить очень осторожно. При нечаянном падении возникает риск разрыва воспаленной селезенки.
Главная опасность мононуклеозной ангины состоит в том, что под воздействием герпесвирусов на фоне крайне низкого иммунитета может быстро и незаметно развиться злокачественная лимфома, либо другое онкологическое заболевание.
Лечение инфекционного мононуклеоза народными средствами
Астрагал. Корень растения астрагал (Astragalus) обладает выраженным противовирусным действием, мягко воздействуя на все органы и системы. Для приготовления целебного средства необходимо 1 ст. ложку корней астрагала засыпать в термос и залить 250 мл кипятка. Настоять 30-40 минут, процедить, остудить до теплого состояния и пить по 1-2 столовые ложки за 30 минут до еды 3 раза в сутки.
Читать также Корь – симптомы, причины, анализы, лечение и профилактика кори
Одуванчик. Обладает очищающим кровь и обезболивающим действием. Для приготовления средства нужно 1 ст. ложку корня одуванчика залить стаканом кипятка, прокипятить в течение 1 минуты, отставить на 1 час для настаивания и остывания под крышкой, процедить и выпить в течение дня за 2 раза, за 30 минут до еды, утром и вечером.
Эхинацея. Обладает иммуностимулирующим, противомикробным и противовирусным действием. Для приготовления средства 30 г цветков эхинацеи (свежих или сухих) нужно залить 500 мл кипятка, поставить под крышкой на медленный огонь для кипячения на 10 минут, после настоять около 5 часов, процедить и принимать по половине стакана 3 раза в день, до еды. Для улучшения вкусовых качеств можно добавить натуральный мёд.
Аир болотный. Настой или отвар корня аира помогает при затрудненном дыхании. Для приготовления залейте 1 ст. ложку сырья стаканом кипятка и поставьте на плиту для кипячения на маленьком огне в течение 10 минут. Отставьте средство под крышкой на 2 часа для настаивания и остывания, процедите и пейте по 1 десертной ложке перед едой до 7 раз в день, пока дыхание не нормализуется.
Имбирь и куркума. Сочетание этих природных производных помогает снять воспалительный процесс в горле, при этом дополнительно очистить ротоглотку от патогенной микрофлоры. Для приготовления смешайте между тертый корень имбиря и куркуму, залейте 500 мл кипятка и поставьте на 10 минут для кипячения на медленном огне. Далее остудите средство и применяйте в качестве полоскания и обычного чая. При употреблении внутрь можете добавить немного мёда.
Сбор. Смешайте между собой в равных пропорциях тысячелистник, цветки ромашки аптечной, календулы и бессмертника, наземную часть череды и листья мать-и-мачехи. Далее 2 ст. ложки сбора всыпьте в термос и залейте 1 литром кипятка. Настаивайте средство всю ночь, после процеживая принимайте по 100 мл за 30 минут до еды, 3-5 раз в день, в течение 2 месяцев.
Профилактика мононуклеоза
Профилактические мероприятия болезни включают в себя:
- Соблюдение правил личной гигиены;
- Своевременное обращение за специализированной медицинской помощью при первичных инфекциях и других болезнях, в том числе хронических тонзиллитов, фарингитов, бронхитов и других ОРЗ;
- Избегание переохлаждения;
- Избегание психоэмоциональных стрессов;
- Избегание случайных близостей с незнакомыми людьми.
Источники
1. «Руководство по инфекционным болезням». В 2 кн., стр. 744 / под редакцией академии РАМН, профессоров Ю.В. Лобзина и К.В. Жданова. 4-е издание, 2011 г, СПб. (ООО «Издательство Фолиант»).
2. «Ключевые вопросы диагностики Эпштейна-Барр вирусной инфекции. Инфекционные болезни: новости, мнения, обучение». Авторы: Н.Д. Львов и Е.А. Дудукина, 2013 г., №3, стр. 24-33.
3. «Инфекционные болезни: национальное руководство», под редакцией Н.Д. Ющука и Ю.Я. Венгерова. Москва, «ГЭОТАР-Медиа», 2009 г, стр. 44-53.
4. «Герпесвирусные инфекции человека». Авторы: В.А. Исаков, Д.В. Исаков, Е.И. Архипова. СПб, «СпецЛит», 2013 г, 2 издание, стр. 670.
5. «Clinical and paraclinical aspects of infectious mononucleosis». Авторы: S. Drăghici, A. Csep, «BMC Infectious Diseases», 2013 год, 1 том, стр. 65.
6. «Quantification of Epstein-Barr virus DNA is helpful for evaluation of chronic active Epstein-Barr virus infection». Автор: Y. Sakamoto, «Tohoku J. Exp. Med.», 2012 год, стр. 307-311.
7. «Diagnostic Evaluation of Mononucleosis-Like Illnesses». Авторы: C. Hurt, D. Tammaro, «The Am. J. Med.», 2007 год, стр. 911.
8. Газета ЗОЖ, Всеукраинская газета «Бабушка».