Виды
Бронхоспазм, симптомы у детей и взрослых, общая клиническая картина заболевания могут различаться в зависимости от его вида.
| Классификационный признак | Вид | Пояснения |
| По уровню охвата | Парциальный | С сохранением участков нормально функционирующих легочных тканей. |
| Тотальный | С вовлечением всех бронхиальных веток и бронхиол. | |
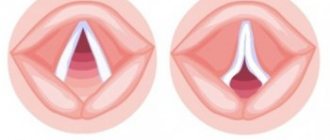
| По степени обратимости | Обратимый | Приступ можно купировать с помощью специальных препаратов. |
| Необратимый | Невозможно купировать бронхолитическими препаратами. | |
| По причине возникновения | Инфекционный | Возникает в результате развития инфекции на фоне большого скопления слизи в воздухоносных путях. |
| Аллергический | По причине контакта с аллергеном. | |
| Невротический (при ВСД) | Появляется в результате панических атак при вегетососудистой дистонии. | |
| По астматическому статусу (при наличии астмы с продолжительным необратимым бронхоспазмом) | Анафилактический | Возникает моментально, чаще всего в результате контакта с аллергеном. |
| Медленный (метаболический) | Развивается медленно, сопровождаясь воспалительным процессом при инфекционных патологиях. | |
| Анафилактоидный | Сокращение бронхиол в результате воздействия раздражителей неаллергического происхождения (например, резкий запах). | |
| По реакции на раздражитель | Парадоксальный | Дает обратную реакцию на лекарственные препараты, применяемые для его блокирования. |
| Скрытый | Проявляется резко при попадании раздражителя в организм. Имеет прогрессирующий нарастающий характер. | |
| Аллергический | Возникает как реакция на аллерген. |
https://youtu.be/https
://www.youtube.com/watch?v=PsVSAuIv2Rw
Первая помощь
Первым делом нужно убрать раздражитель, который спровоцировал бронхоспазм, можно выйти на свежий воздух. Для удаления аллергенов, следует промыть носоглотку чистой водой, освободить больного от одежды, сдавливающей грудь. Человеку нужно обеспечить полусидящее положение, сразу же дать лекарство (это может быть ингалятор для расширения бронхов), можно приготовить теплое питье с отхаркивающим эффектом. В том случае, если приступ не удается купировать на протяжении часа, то нужно срочно вызывать врача.
Ни в коем случае нельзя давать больному антигистаминные и успокоительные медпрепараты, лекарства от кашля, особенно в составе, которых содержаться травки, мед, мази. Это может спровоцировать развитие аллергической реакции, и больному станет еще хуже.
Стадии и степени
Бронхоспазм – это ответная реакция на какой-либо раздражитель извне. Нарастание приступа и последующее развитие заболевания происходит в несколько этапов, отличающихся по степени выраженности и возможным последствиям:
- Начальная степень – сужение просвета бронхиол как защитная реакция на раздражитель (инфекцию, аллерген, инородный предмет).
- Нарастание – при несвоевременном устранении раздражителя усиливается отечность тканей, появляются признаки одышки и чувство удушья.
- Гипоксия – при значительном сужении просвета в организм не поступает достаточное количество кислорода, что может привести к развитию тяжелых легочных патологий или летальному исходу.
Бронхоспазм является основным симптомом хронического воспалительного заболевания бронхов – бронхиальной астмы. Он может быть одним из первых признаков появления болезни и возникать в периоды ее обострения.
В данном случае бронхоспазм имеет несколько стадий тяжести протекания:
- Стадия I – приступы непродуктивного кашля, сопровождающиеся учащенным дыханием и удушьем.
- Стадия II – одышка, затрудненное дыхание (невозможно сделать полный вдох), изменение цвета кожных покровов, учащение пульса, аритмия.
- Стадия III – переизбыток углекислого газа в результате гипоксии, наступление комы.
Угроза для жизни возникает уже на II стадии развития патологии, поэтому требуется незамедлительная врачебная помощь.
Симптомы приступа
Возникновение бронхоспазма сопровождается такими симптомами:
- Дыхание становится шумным, свистящим. Свист образуется, когда воздух проходит участки бронхов, заполненные слизью.
- Удлиняются выдохи. Это происходит из-за того, что легкие не могут сжиматься с прежней силой, и больной вынужден задействовать дополнительную мускулатуру грудной клетки, чтобы выдохнуть.
- Из-за затрудненного вдыхания сильно втягиваются крылья носа.
- Вздуваются шейные вены.
- Постепенно расширяется грудная клетка, плечи приподнимаются.
- Учащается сердцебиение.
- Нарастает одышка, которая переходит в удушье.
- При аускультации в легких прослушиваются хрипы со свистом.
- На фоне бледного кожного покрова кожа в области носогубного треугольника приобретает синеватый оттенок, а под глазами появляются синяки. Причина – нарушение газообмена в легких.
- Лицо отекает, становится одутловатым.
- Появляется сильный, надрывный кашель, во время которого лицо пациента синеет или краснеет.
- Повышается потливость.
Во время приступа больной занимает вынужденное положение, которое облегчает дыхание: наклоняет вперед корпус, делая упор на руки. В это время он испытывает следующее:
- беспокойство, испуг;
- страх смерти;
- тяжесть в груди;
- нехватку кислорода.
Симптомы приступа всегда проявляются ярко.
Симптомы
Бронхоспазм, симптомы у детей и взрослых, а так же их выраженность, имеет схожие черты и характеризуется:
- сухим приступообразным кашлем;
- одышкой;
- хрипами и заложенностью в груди;
- дыханием со свистом;
- чувством нехватки воздуха в груди;
- удлиненным выдохом;
- изменением цвета слизистых оболочек;
- бледностью кожных покровов, а в тяжелых случаях – синюшностью.
У взрослого человека приступ бронхоспазма начинается с удушья и чувства нехватки воздуха. При этом вдох происходит нормально, а выдох – с затруднением, что приводит к скоплению углекислого газа, а без должной помощи – к гипоксии.
Бронхоспазм у детей, которые еще не умеют говорить или не могут выразить, что с ними происходит, можно распознать по следующим симптомам, предшествующим его появлению:
- беспокойство;
- непродуктивный лающий кашель, иногда с небольшим количеством мокроты;
- свистящие хрипы;
- частое чихание;
- появление одышки и сильное вздымание грудной клетки;
- бледность лица с проявлением темных кругов под глазами и посинения кожи в области носогубных складок.
Чаще всего приступ у детей наступает в вечернее или ночное время, или же после проглатывания каких-либо мелких предметов. При его наступлении ребенок (как и взрослый человек) занимает сидячее положение с опорой на руки, поскольку именно в такой позе получается лучше откашляться и освободить дыхательные пути от скопившейся вязкой мокроты.
Симптомы бронхоспазма
Приступу бронхоспазма могут предшествовать признаки (аура), по которым больные способны определить его приближение, о чем мы уже рассказывали, описывая Бронхиальная астма у взрослых — первые признаки, лечение.
Приступ бронхоспазма проявляется:
- усиливающейся одышкой, сопровождающейся свистящим дыханием, удлиненным выдохом, хрипами, хорошо слышимыми издалека;
- нарастающей нехваткой воздуха, удушьем;
- характерной позой больного с наклоненным слегка вперед корпусом, упором рук в горизонтальную поверхность;
- расширенной грудной клеткой, приподнятыми плечами;
- активным привлечением дыхательной мускулатуры на выдохе, видимым напряжением мышц шеи, межреберных мышц;
- расширением крыльев носа, повышенной потливостью, темными кругами под глазами;
- учащением пульса;
- цианозом кожных покровов – появлением синюшного оттенка из-за нарушения газообмена в альвеолах – нехватки кислорода и скопления углекислого газа в крови;
- отечностью, одутловатостью лица, вызванной нарушением циркуляции лимфы и усилением отечности тканей;
- паникой, страхом смерти, которые еще больше усиливают бронхоспазм.
ЛОР-заболевания, при которых всегда нарушается функциональность мерцательного слизистого эпителия дыхательных путей, могут сопровождаться скрытым бронхоспазмом. Скрытый бронхоспазм – это такое состояние дыхательной системы, при котором спастические изменения компенсируются, не проявляются симптомами бронхоспазма, но в целом ухудшают функции легких, что повышает риск астмы.
Скрытый бронхоспазм отмечается при аллергических ринитах, аденоидите, ларинготрахеите. Обнаружение этого состояния указывает на высокую вероятность развития у больного, особенно у детей, бронхиальной астмы.
Состояние скрытого бронхоспазма выявляется при помощи тестов с бронхолитиками. Положительный тест означает повышенную реактивность бронхов, высокий риск внезапного бронхоспазма.
Причины появления
Бронхоспастический синдром у детей чаще всего возникает на фоне воспалительных заболеваний бронхов (при остром бронхиолите и обструктивном бронхите) и аллергии.
Так же, вне зависимости от возраста, к группе риска относятся люди, подверженные заболеваниям дыхательной системы:
- бронхиальная ас src=»https://healthperfect.ru/wp-content/uploads/2019/08/vinilin-balzam-shostakovskogo-3.jpg» class=»aligncenter» width=»600″ height=»321″[/img]
- пневмония;
- туберкулез;
- поллиноз;
- хроническая обструктивная болезнь легких;
- ринит;
- ларингит;
- кардит.
Спровоцировать бронхоспазм могут факторы, прямо или косвенно влияющие на функционирование органов дыхания:
- вирусные и бактериальные инфекции или их комбинации;
- взаимодействие с химикатами, токсинами и иными веществами, имеющими резкий запах;
- контакт с различными аллергенами (шерсть животных, пыль, пыльца, медикаменты);
- заглатывание инородных предметов маленькими детьми;
- разрастание опухолей, сдавливающих органы дыхания;
- неблагоприятная экологическая обстановка;
- наличие врожденных патологий дыхательной системы;
- курение и прием алкоголя;
- пассивное курение (когда взрослые курят в присутствии детей);
- наследственность;
- чрезмерные физические нагрузки.
Причины и факторы риска
В ряде случаев бронхоспазм проще предупредить, чем снять. Поэтому важно знать, какие ситуации могут спровоцировать развитие спазма.
Основные факторы, вызывающие спазм бронхов:
- аллергены, бытовые, пищевые, лекарственные и прочие;
- химические раздражители, дым, известковая пыль, вещества с резким запахом;
- механическое раздражение дыхательных путей инородным телом, в том числе в процессе медицинских манипуляций;
- интоксикация больного на фоне вирусного или бактериального заболевания верхних дыхательных путей или бронхолегочного дерева;
- отравление организма при гельминтозе, грибковых инфекциях;
- прием препаратов, воздействующих на соответствующие рецепторы;
- применение ряда ингаляционных анестетиков может спровоцировать спазм;
- обострение основного заболевания (астма, хроническая обструктивная болезнь легких);
- стресс;
- неблагоприятные погодные условия.
загрузка…
Повышенный риск развития спазма бронхов связан с:
- наследственной предрасположенностью;
- склонностью больного к аллергии, атопии;
- гиперреактивностью бронхов, присущей маленьким детям и часто болеющим воспалительными респираторными заболеваниями людям;
- курением, в том числе пассивным;
- работой во вредных условиях.
Лечение людей, у которых бронхоспазм проявляется часто, можно проводить, учитывая побочное действие препаратов, принимать дополнительные меры предосторожности при необходимости наркоза.
Диагностика
Бронхоспазм, симптомы у детей и взрослых при котором могут различаться, обычно диагностируется путем анализа жалоб пациента и проведения внешнего осмотра.
Однако для выявления причины его возникновения и назначения корректного лечения, требуется провести ряд дополнительных мероприятий:
Лабораторные методы диагностики:
- Микроскопическое исследование мокроты для обнаружения заболеваний органов дыхания (от 300 руб.).
- Общий и биохимический анализ крови с целью выявления отклонений от нормы и диагностирования патологий (от 500 руб. и 800 руб. соответственно).
Сдать анализы можно в любом диагностическом центре или клинике платно, или же бесплатно в поликлинике по месту регистрации, по полису ОМС.
Инструментальные методы:
- Бронхография – исследование трахеобронхиального дерева при помощи рентгеновского излучения.
Адреса и цены в Москве:
- КБ № 86, г. Москва, ул. Гамалеи, д. 15 – от 3 тыс. руб.;
- Гематологический центр РАМН, г. Москва, пр-д. Новый Зыковский, д. 4 – от 12 тыс. руб.
- ДКБ им. Филатова, г. Москва, ул. Садовая-Кудринская, д. 15 – от 5 тыс. руб.
- ГВКГ им. Бурденко, г. Москва, пл. Госпитальная, д. 3 – от 4,7 тыс. руб.
- Национальный медицинский исследовательский центр здоровья детей, г. Москва, пр-т Ломоносовский, д. 2, стр. 1 – 16 тыс. руб.
- Компьютерная бронхофонография – оценка спектра временных и частотных показателей дыхательных волн с помощью высокочувствительного микрофона и специальных программ. Наиболее современный и информативный метод, применяемый у детей с 2-летнего возраста. Адреса и цены в Москве:
- НИИ педиатрии им. Вельтищева, г. Москва, ул. Талдомская, д. 2 – от 1 тыс. руб.
- Университетская ДКБ им. Сеченова, г. Москва, ул. Большая Пироговская, д. 19, стр. 1 – от 1,4 тыс. руб.
- Капнография – исследование количественных показателей углекислого газа в потоке выдыхаемого воздуха. Результаты выводятся в виде волнового графика-капнограммы, по показателям которого оценивается глубина вдоха. Адреса и цены в Москве:
- Поликлиника № 210, г. Москва, ш. Каширское, д. 57 – 1 тыс. руб.
- КБ № 85, г. Москва, ул. Москворечье, д. 16 – 800 руб.
- Пульсоксиметрия – определение изменения частоты пульса, меняющегося в результате спазма, и изучение уровня насыщения кровотока кислородом (позволяет выявить дыхательную недостаточность). Нормальным считается значение в интервале 95 – 98 %. Адреса и цены в Москве:
- АВС-медицина, г. Москва, ул. Л. Толстого, д. 10, стр. 1 – 500 руб.
- Детская клиника Медси, г. Москва, ул. Большая Пироговская, д. 7 – 1,2 тыс. руб.
- ФГБУ Клиническая больница, г. Москва, ул. Лосиноостровская, д. 45 – 1,5 тыс. руб.
Профилактические меры
Профилактика патологии очень простая. Чтобы значительно сократить вероятность появления ларингоспазма, ребенка необходимо как можно чаще выводить на свежий воздух. Хорошо подойдут прогулки в парке, иногда нужно также выбираться в лес. Загазованный городской воздух негативно влияет на состояние многих систем организма, особенно у маленького ребенка.
Эту проблему нередко вызывает перенапряжение, поэтому малыш обязательно должен полноценно отдыхать. Естественно, его нужно оберегать от стрессов, которые не только увеличивают шанс развития патологии, но и непосредственно провоцируют ее.
Большое значение и общее укрепление организма. Ребенок должен питаться правильно, употреблять много витаминов. Это значительно сокращает количество переносимых инфекций. Однако если они все-таки возникнут, то их нужно вовремя лечить. Особенно опасен ларингит, так как в большинстве случаев именно он провоцирует спазмы гортани.
Когда необходимо обратиться к врачу
При любом проявлении симптомов бронхоспазма следует незамедлительно обратиться к врачу, поскольку болезнь опасна тяжелыми осложнениями, а в детском возрасте до 3 лет – может привести к летальному исходу (ввиду анатомических особенностей строения органов дыхания растущего организма).
Первичный осмотр производит терапевт (или детский педиатр), далее пациенту дают направление на посещение более узких специалистов по необходимости – оториноларинголога, пульмонолога, аллерголога.
В случаях тяжелого приступа с ярко выраженным изменением цвета кожных покровов и потерей сознания, следует вызвать бригаду скорой помощи, дальнейший курс лечения проводится в условиях стационара.
Причины появления спазма горла
Для того чтобы знать, как действовать в ситуации возникновения спазма в горле, причины следует тщательно изучить.
Выделяют несколько основных причин, которые способствуют возникновению спазма горла. К ним относятся:
- раздражение гортанного нерва, например, в результате опухоли, зоба или аневризма;
- смазывание горла определенными лекарственными препаратами тоже может вызвать сокращение этой группы мышц;
- пыль или иные раздражающие вещества, попавшие во вдыхаемый воздух;
- различные заболевания горла, такие как фарингит, ларингит, которые тоже могут привести к приступу;
- спазм в горле может быть обусловлен расстройством пищеварительной системы, в таком случае спазм сопровождается еще и изжогой. В этом случае нужно обратиться к врачу, чтобы он назначил лечение, которое поможет улучшить работу пищевода.
Очень часто при приеме пищи бывает ситуация, когда появляется ощущение спазма гортани. Это может быть вызвано на самом деле тем, что кусочек пищи был крупный и его теперь трудно проглотить. Но, если приступ происходит просто так во время разговора или глотания слюны, появляется боль, а голос становится охрипшим, скорее всего причина кроется в инфекции или заболевании горла. Следует учесть, что спазм в горле может быть вызван такими заболеваниями, как ангина или ларингит. После приступа нужно сразу обратиться к врачу, чтобы он назначил необходимый курс лечения.
В таких случаях дома, перед походом к врачу, можно пополоскать горло ромашкой или настоем шалфея, который обладает антисептическими свойствами и поможет убрать инфекцию в горле.
Профилактика
Профилактические мероприятия бронхоспастического синдрома направлены на устранение возможных факторов риска, провоцирующих возникновение болезни:
- отказ от вредных привычек;
- своевременное лечение имеющихся заболеваний, на фоне которых может возникнуть спазм;
- исключение контактов с аллергенами;
- сбалансированное питание и прием витаминов;
- недопущение переохлаждения;
- отказ от посещения многолюдных мест в сезон простуд;
- профилактические мероприятия для поддержания иммунитета в осенне-зимний период;
- закаливание организма;
- поддержание микроклимата в помещении с достаточным уровнем влажности;
- прогулки на свежем воздухе.
Лечение
Терапевтическая тактика при спазмах дыхательной мускулатуры включает два направления. Первое касается неотложной помощи, а второе связано с дальнейшей коррекцией. Целью лечения, как и всегда, становится ликвидация патологического процесса, ставшего причиной симптоматики.
Неотложные мероприятия
Дыхательные нарушения влекут за собой серьезные последствия, поэтому реагировать на возникшую проблему следует незамедлительно. При ларинготрахеите (ложном крупе) еще до приезда бригады скорой помощи ребенка следует успокоить, провести отвлекающие процедуры (попарить ноги, положить горчичники), сделать паровые ингаляции. Уже только это поможет снять легкий приступ.
Если спазм в горле вызван рефлекторными факторами, можно попробовать выпить воды, задержать дыхание, вызвать рвоту, или понюхать нашатырный спирт. Всегда нужно обеспечить приток свежего воздуха и покой. Но более тяжелые ситуации могут потребовать более радикальных мер. Из медикаментов, используемых при ларинго- и бронхоспазмах, следует отметить:
- Глюкокортикоиды (дексаметазон, будесонид).
- Бронхолитики (сальбутамол, ипратропия бромид).
- Антигистаминные (Супрастин, Тавегил).
- Транквилизаторы (диазепам).
- Препараты кальция (хлорид и глюконат).
Последняя группа лекарств используется в качестве неотложной помощи при спазмофилии или недостатке паратиреоидного гормона, когда уровень кальция в крови значительно понижен. В особенно тяжелых ситуациях, когда при спазме гортани нарастает дыхательная недостаточность, необходимо делать трахеостомию или интубацию.
Мероприятия неотложной помощи направлены на устранение факторов, представляющих серьезную опасность для жизни пациента.
Терапия
После того как опасность устранена, необходимо приступать к дальнейшей терапии. Пациент госпитализируется в стационар, где ему оказывается квалифицированная медицинская помощь соответствующего профиля. На первом месте стоят медикаменты различных групп:
- Бронхолитики.
- Топические кортикостероиды.
- Соединения кальция и витамин D.
- Седативные.
Если выявлен столбняк, то сможет помочь лишь специфическая сыворотка, содержащая антитела к этой инфекции. Бактериальный ларинготрахеит требует противомикробных средств, а пациентам с невротическими реакциями следует особое внимание обратить на противодействие стрессовым факторам и нормализацию режима дня. Для каждого состояния есть своя схема лечения.
Спазмы в верхних и нижних дыхательных путях – явление нередкое. Его причиной становятся различные заболевания, охватывающие как респираторный тракт, так и другие системы. А главная опасность заключается в том, что затруднение дыхания может принять жизнеугрожающий характер. Поэтому нельзя терять времени, и при появлении первых тревожных признаков обращаться к врачу. Только специалист проведет диагностику и скажет, что делать для устранения спазмов.
Source: elaxsir.ru
Методы лечения
Лечение бронхоспазма направлено на устранение раздражающего фактора и купирование самого симптома. Если он возникает впервые, то назначение лекарственных препаратов производится только квалифицированным специалистом, поскольку их бесконтрольны прием может усугубить ситуацию.
Первая помощь при симптомах бронхоспазма
Бронхоспазм (симптомы у детей имеют более выраженный характер и протекают в острой форме) ребенку до прихода врача можно попытаться минимизировать самостоятельно, оказав ему первую помощь:
- освободить малыша от тесной одежды;
- обеспечить доступ свежего воздуха в помещение (открыть окно, если у ребенка нет аллергии на пыльцу растений);
- усадить ребенка в позу, слегка наклонив туловище вперед и уперев руки о любую опору перед собой;
- обеспечить теплое питье;
- в случае аллергического бронхоспазма (если ранее диагностировались подобные ситуации) промыть слизистые оболочки ротовой полости и носа чистой водой, дать антигистаминный препарат;
- при наличии бронхиальной астмы купировать приступ бронхолитиками;
- после затухания приступа дать ребенку препараты для разжижения мокроты.
Лекарственные препараты
Лечение бронхоспастического синдрома начинается с устранения приступа при помощи препаратов:
Адреномиметики для расширения просвета бронхов, путем расслабления мышц гладкой мускулатуры:
- Эфедрин 5 % раствор – вводится внутривенно или внутримышечно в 2 – 3 приема в сутки, максимально допустимая доза – 150 мг. Противопоказан детям, стоимость препарата – от 800 руб.
- Волмакс – таблетки в дозировке 8 мг для взрослых и 4 мг для детей. Разрешены детям с 3 лет, принимать 2 раза в день по 1 таблетке. Стоимость – от 100 руб.
- Сальбутамол – аэрозоль для ингаляций, разрешен с 2-летнего возраста. Обычно назначается 3 раза в сутки. Стоимость – от 120 руб.
- Орципреналин – выпускается в виде таблеток, раствора 2 % или 5 % для ингаляций, аэрозоля. Допустимо применение в младенческом возрасте (от 3 капель 2 % раствора внутрь). Цена препарата – от 3 тыс. руб.
- Глюкокортикоиды – гормональные препараты для снятия воспаления и устранения признаков удушья:
- Преднизолон – таблетки назначают взрослым однократно в утренние часы (максимальная доза – 30 мг), детям до 4 раз в день из расчета 1 мг на 1 кг массы тела. Цена – от 80 руб.
- Гидрокортизон раствор 2,5 % – предназначен для внутривенного или внутримышечного введения, а также ингаляций. Допускается применение препарата для детей. Стоимость – от 130 руб.
- Пульмикорт – суспензия для ингаляций, разрешен детям с 6 месяцев в суточной дозировке от 0,25 мг. Взрослым назначают до 2 мг препарата в день. Стоимость – от 800 руб.
- М-холиноблокаторы – препараты для ингаляций местного действия, сходны по принципу действия с адреномиметиками, не поступают в кровоток:
- Беродуал – препарат для ингаляций в виде раствора или аэрозоля. Стоимость – от 270 руб.
- Атропин – раствор в ампулах. Цена препарата – от 30 руб.
Дозировка лекарственных препаратов и длительность курса лечения устанавливаются строго индивидуально, в зависимости от физиологических показателей, возраста, общей клинической картины и степени тяжести заболевания пациента.
После блокирования приступа или для профилактики его возникновения (при наличии заболеваний органов дыхательной системы), пациенту назначаются муколитики для разжижения и отхождения мокроты:
- Лазолван – в виде сиропа или раствора для ингаляций. Стоимость препарата – от 200 руб.
- АЦЦ – в виде сиропа для малышей, шипучих таблеток или гранул. Стоимость – от 250 руб.
- Бромгексин 8 берлин-хеми – сироп или таблетки, от 100 руб.
Дальнейшая медикаментозная терапия направлена на устранение возбудителя спазма, в зависимости от его вида:
- антигистаминными препаратами при аллергическом бронхоспазме (Зодак, Зиртек, Супрастин, Цетрин, Лоратадин);
- противовирусными препаратами при наличии в организме вируса (Анаферон, Изопринозин, Арбидол, Гриппферон);
- антибактериальными препаратами при бактериальных инфекциях (Сумамед, Амоксиклав, Флемоксин Солютаб, Супракс, Азитромицин).
Дополнительно взрослым для стимуляции дыхания и нормализации артериального давления могут вводиться внутривенно или внутримышечно препараты Эуфиллин и Этимизол.
Народные методы
Приступ бронхоспазма можно устранить только с помощью медикаментозных препаратов. При его возникновении следует обеспечить пациенту обильное теплое питье (лучше всего чистую воду).
При этом запрещено давать любые добавки, способные вызвать аллергию:
- мед;
- прополис;
- молочные продукты;
- любые отвары и настои трав;
- травяной чай.
Использование рецептов народной медицины допускается при лечении имеющихся заболеваний органов дыхания (при условии отсутствия аллергии на компоненты), способных спровоцировать приступ, и сводится к:
- прогреваниям с помощью картофеля или мешочков с солью;
- ингаляциям с отварами целебных растений (липы, шалфея, чайного дерева) из расчета 1 ст. л. сырья на 1 стакан воды, кипятить 5 – 7 мин., дышать над паром;
- приему противовоспалительных отваров или чая из малины, липы, ромашки, плодов шиповника, калины (как по отдельности, так и в любых сочетаниях по вкусу) – 1 ст. л. сырья на стакан кипятка;
- разжижающих и снимающих раздражение напитков – молока с медом, маслом;
- иммуноукрепляющих средств – например, смеси из 1 лимона и стакана жидкого меда с 30 г перетертого корня имбиря.
Отличным иммуномодулятором является прополис. Взрослые могут его принимать в виде спиртовой (в пропорции 1 : 10) или водочной (1 : 5) настойки. Спустя 2 недели продукт готов к употреблению. Настойку можно добавлять в еду или напитки по 1 ст. л. 3 раза в сутки.
Для укрепления иммунитета детского организма используют отвар из прополиса на молоке. Для его приготовления прополис разбавляется в молоке в пропорции 1 : 150, раствор доводится до кипения, а затем остужается до комфортной температуры. Готовить такой состав следует не более чем на 1 день приема, поскольку его не рекомендуется долго хранить.
Прочие методы
Дополнительно к основному курсу лечения могут назначаться всевозможные физиопроцедуры:
- электрофорез;
- лазерная терапия;
- массаж;
- дыхательная гимнастика;
- УВЧ-облучение.
При возникновении гипоксии эффективным методом по восполнению концентрации кислорода в клеточных структурах является оксигенотерапия, подразумевающая прием повышенных доз кислорода в виде:
- кислородных коктейлей;
- кислородных ванн;
- ингаляций;
- газовых смесей в барокамере.
Применение любых дополнительных методик возможно только после устранения острого приступа бронхоспазма, по назначению врача.
Профилактика бронхоспазма
Чтобы снизить проявления симптомов бронхоспазмов, нужно следовать рекомендациям врачей:
- Не запускать лечение легочных заболеваний, которые провоцируют возникновение бронхоспастического синдрома.
- Не допускать психического и эмоционального перенапряжения, тяжелых физических нагрузок.
- Исключить продукты питания, вызывающие аллергию.
- При симптомах аллергии принимать антигистаминные лекарства.
- Закалять организм, больше находиться на свежем воздухе.
Тем, у кого симптомы бронхиальной астмы проявлялись неоднократно, нельзя содержать в квартире домашних питомцев, пользоваться пуховыми подушками. Нужно регулярно делать влажную уборку, очищать одеяла, матрасы и ковры от пыли.
Видео по теме: Что делать при дыхательных спазмах
Возможные осложнения
Бронхоспазм может длиться от нескольких минут до нескольких часов, и чем дольше его продолжительность, тем выше риск развития серьезных патологий и необратимых процессов в организме.
Несвоевременное лечение заболевания или отсутствие такового приводит к:
- развитию астматического статуса;
- переходу спазма в тотальную форму;
- кислородному голоданию;
- интоксикации организма углекислым газом;
- венозному застою крови и остановке сердца;
- летальному исходу.
Бронхоспазм – опасное заболевание, как для детей, так и для взрослых, сопровождаемое симптомами удушья и одышки, и возникающее на фоне других имеющихся патологий. Несвоевременное обращение к врачу может привести к необратимым последствиям, спровоцировать нарушение вентиляции легких и вызвать кому.
Автор: Анна Лалочкина
Оформление статьи: Владимир Великий
Причины появления патологии
Разобравшись с тем, что такое ларингоспазм, можно приступить к рассмотрению причин, которые вызывают эту патологию. Чаще всего ее провоцируют микробы, которые поселяются в верхних дыхательных путях.
Поэтому данный недуг обычно развивается на фоне ларингитов и бронхопневмонии.
Патология может быть следствием и других заболеваний, которые прямо не связаны с дыхательной системой. К таковым, например, относятся опухоль пищевода и воспаление желчного пузыря.
Вторая по частоте причина – это аллергии. Они могут приводит к разным реакциям, в том числе и к непроизвольным спазмам мышц гортани.
Существуют и другие причины ларингоспазма. У детей он может возникнуть в результате попадания вовнутрь дыхательных путей мелких предметов (к примеру, составных частей пластиковых игрушек).
Нередко соответствующая проблема возникает у детей, которые в период младенчества находились на искусственном вскармливании.
Приступы ларигноспазма способны вызывать и вполне обычные вещи, например, кашель, сильный смех или плач, мощный стресс и т. д.
После того, как удастся снять соответствующую проблему, настоятельно рекомендуется показать малыша доктору.