Причины заболевания
Данное заболевание чаще всего медики диагностируют у пациентов с хронической формой ринита, острой формой воспаления придатков носоглотки – это может быть спровоцировано сбоем в работе иммунной системы, и в случае частой подверженности воздействия аллергенов.
Синусопатия головного мозга диагностируется у таких категорий пациентов:
- Те, кто проживает в регионе с плохой экологией и загрязненным воздухом, высоким процента в нем дыма и газов – чаще всего это жители мегаполисов, промышленных регионов. В этом случае у пациента может развиваться аллергическая форма синусопатии и лечить придется в первую очередь именно аллергию. Далее переходя к терапии самой патологии.
- Тех, кто часто болеет острыми формами респираторных патологий и гриппом, ОРЗ – рекомендовано всем, кто имеет слабый иммунитет и склонен к частым простудам, укреплять иммунитет и одеваться соответственно погоде.
- Аллергики и те, кто перенес травму или же хирургическое вмешательство на носе.
- У деток, часто страдающих от таких заболеваний как корь или же скарлатина – своевременное лечение позволит избежать негативных последствий.
- У всех пациентов, кто имеет ту или иное заболевание, связанное с гландами, аденомами – в этом отношении стоит лечить и устранять именно эти факторы – провокаторы, а далее лечить саму синусопатию.
Основной причиной, провоцирующей появление риносинусопатии, является не получивший адекватного и своевременного лечения аллергический либо вазомоторный ринит у взрослых и детей.
Кроме этого обстоятельства существуют факторы риска, которые могут спровоцировать и ускорить появление болезни. К ним относятся:
- предрасположенность к аллергии;
- неблагоприятная экологическая ситуация;
- работа на пыльном либо химическом производстве;
- бесконтрольное применение лекарственных средств;
- вредные привычки (например, курение);
- хронические болезни дыхательной системы;
- заболевания желудочно-кишечного тракта;
- аденоиды.
Основная причина риносинусита – воздействие аллергенов на слизистые слои околоносовых придатков. Причинами аллергии являются:
вредные привычки, особенно никотиновая зависимость;- злоупотребление алкоголем;
- наследственная предрасположенность;
- хронические заболевания верхних дыхательных путей;
- профессиональный фактор: мука у пекарей, химические вещества у лабораторных работников и т.д.;
- экологическая обстановка;
- диагностированная аллергия на шерсть животных или пыльцу растений.
К иным причинам относятся заболевания желудочно-кишечного тракта, аденоидная вегетация, полипозные образования и неправильное лечение местными сосудосуживающими медикаментами.
Лечение вазомоторного риносинусита
Терапия направлена на укрепление сосудов слизистой оболочки и нормализацию циркулирования крови. Во время лечения нужно корректировать нарушенную функцию слизистой.
Терапевтические меры включают:
- определение и ликвидация провоцирующих факторов (например, исключение ряда продуктов, спиртного, табачного дыма и проч.);
- лечение болезней ЖКТ (хронического гастрита, ГЭРБ);
- умеренные физические нагрузки (легкие пробежки и ходьба) – способствуют улучшению работы вегетативной нервной системы);
- принятие контрастного душа;
- использование лекарственных препаратов:
- антиаллергические носовые спреи;
- кортикостероидные спреи;
- капли и спреи, способствующие уменьшению выделений (содержат ипратропия бромид);
- сосудосуживающе капли и спреи (непродолжительное использование);
- промывания носовой полости солевыми растворами и специальными составами;
- иглорефлексотерапия;
- закаливания (ванночки для ног и рук с постепенным понижением температуры);
- физиотерапевтические процедуры (ультразвук, магнитное поле, электрофорез и т. д.).
В России традиционно используются носовые блокады с гидрокортизоном и другими гормональными препаратами.
В ткани носовой полости вводится вещества, в результате формируется депо гормонального лекарства, оказывающего противовоспалительное и противоотечное действие.
Это распространенная методика, но она может вызвать осложнения.
Если консервативное лечение не дает должного результата, проводится малоинвазивное вмешательство на сосудистых сплетениях носовой полости.
Также может быть показана хирургическая коррекция анатомических аномалий (например, искривлений).
Что это такое — синусопатия головного мозга
Синусопатия – это патологическое воспаление, в ходе развития которого больной страдает от ярко выраженных симптомов. Причина образования такого воспаления кроется в инфекционном или вирусном проникновении в полость верхнечелюстных пазух, но основным фактором развития недуга признано считать аллергическую реакцию.
Синусопатия – это хроническое заболевание, от которого достаточно трудно избавиться. На рентгене синусопатия выглядит именно так.
Аллергическое поражение околоносовых пазух чаще всего развивается на фоне уже имеющихся воспалений в данной полости. Кроме этого, воспаление околоносовых пазух нередко диагностируется у людей, которые часто страдают от острых ринитов или воспалений гайморита.
В группу риска входят пациенты со сниженной иммунной системой, а также люди, проживающие в районе с сильно загрязненным воздухом.
Помимо этого, заболеть могут люди с травмированным носом или послеоперационного воздействия на полость носового органа.
Болезнь может протекать не только в совокупности с другими заболеваниями. В некоторых случаях она проходит изолировано и тогда лечение патологии проходит намного легче.
Хронический насморк аллергического генеза называется риносинусопатией. В основе болезни лежит воспаление околоносовых придатков и слизистой оболочки носовой полости по нескольким причинам.
Синусы носа выстланы несколькими слоями эпителия, в частности железистым и мерцательным. Воспалительные процессы приводят к различным нарушениям со стороны эндотелия: аллергены провоцируют иммунный ответ, вследствие чего нарушается носовое дыхание, скапливается слизь. Из-за постоянного зуда увеличивается количество чихов.
Различают несколько форм хронического синусита:
Полипозная риносинусопатия – характеризуется образованием полипов. Полипы представляют собой наросты слизистых оболочек, похожих на капсулу. Они увеличиваются в размерах и преграждают путь воздуху при входе, а также затрудняют его циркуляцию в придаточных полостях.- Аллергическая риносинусопатия – насморк, развившийся в результате попадания на слизистые слои аллергена-провокатора.
- Вазомоторная риносинусопатия – это своеобразная реакция нервных окончаний на внешние раздражающие факторы: гормональный дисбаланс, жара, холод и вирусная инфекция.
Также существует гнойная и катаральная форма заболевания. Также болезнь отличается тяжестью течения, причиной патологического явления и клинической картиной.
Гнойная и катаральная форма имеют только острое течение, и отличаются выраженностью симптоматики.
Чтобы идентифицировать заболевание необходимо установить причину и провести диагностику.
При риносинусопатии проводится консервативное лечение. Медиками назначаются следующие группы препаратов:
- Антигистаминные препараты общего и местного действия для устранения признаков аллергии.
- Растворы для промывания. Они необходимы для очищения пазух, увлажнения слизистой и вымывания аллергена.
- Иммунные комплексы для улучшения иммунитета.
- Витамины и минералы.
Из физиотерапевтических процедур проводится ультравысокочастотная терапия, УФ излучение и импульсы низкими частотами тока. Физиопроцедуры способствуют улучшению системы кровоснабжения и восстановлению эпителия. Хирургическое вмешательство проводится в том случае, если причиной патологического процесса установлены полипозные образования или гиперплазия в полости носа.
Кроме медикаментозного лечения допускается терапия отварами и настоями из лекарственных растений. Пациенту рекомендуется вести активный и здоровый образ жизни:
отказаться от вредных привычек;- соблюдать рекомендации врача;
- следить за температурой и влажностью окружающего воздуха;
- пересмотреть рацион питания.
Совместный труд в лечении позволяет устранить недуг и предупредить рецидивы заболевания.
Что представляет собой заболевание риносинусопатия головного мозга
Предрасположенность к аллергическим реакциям лежит в основе хронического заболевания – риносинусопатии головного мозга.
К головному мозгу риносинусопатия не имеет отношения, хотя больные и страдают от относительно сильных болей в голове. На самом деле очаг заболевание располагается далеко от мозга.
Во многих случаях риносинусопатия возникает независимо от того следит человек за своим здоровьем или нет.
причина, способная спровоцировать риносинусопатию, это запущенный и своевременно не вылеченный вазомоторный или аллергический ринит.
Кроме этого, в группе риска находятся люди предрасположенные к аллергии. Это может усугубиться, если человек увлекается приемом лекарственных препаратов. Препараты могут послужить активатором аллергических реакций.
Существуют определенные факторы риска, способные спровоцировать или ускорить риносинусопатию головного мозга. Самые распространенные это:
- аллергическая предрасположенность;
- болезни дыхательной системы, имеющие хроническое течение;
- аденоиды;
- применение лекарственных препаратов без меры и врачебного контроля;
- плохая экологическая ситуация;
- проблемы желудочно-кишечного тракта;
- курение и другие вредные привычки;
- неблагоприятные производственные условия (работа на химическом производстве, в производстве с повышенным запылением воздуха).
Симптомы риносинусопатии
Основным симптомом риносинусопатии является ухудшение дыхания в совокупности с сильным слизистым выделением водянистого секрета носовым путем.
Возможны частые приступы чихания, ослабляющиеся к ночи. Беспокойство вызывает тяжесть в голове и области около носа.
В результате острого процесса воспаления слизистой оболочки дыхательных путей, проявляются такие симптомы как:
- повышенная температура тела;
- общая ослабленность организма;
- ухудшение сна и снижение аппетита;
- появление раздражительности, колебание настроения;
- озноб.
Кроме общих симптомов воспалительного процесса проявляются и особенные, характерные для риносинусопатии головного мозга, это:
- насморк рецидивирующего характера, проявляющийся до 10 раз в год;
- отечность лица;
- тяжесть в голове, головные боли;
- частое чихание, которое сопровождается зудом и умеренный кашель;
- затрудненное дыхание из-за обильных слизистых выделений.
Определяют три формы риносинусопатии различные по симптоматике и длительности:
- Острая эпизодическая.
- Сезонная.
- Персистирующая (круглогодичная).
При эпизодическом контакте с аллергенами, проявляется острая симптоматика воспаления полости и придаточных пазух носа. Сезонная риносинусопатия обостряется в период обильного цветения растений.
Круглогодичный риносинусит может длиться в течение девяти месяцев в году или чаще.
У детей с риносунусопатией головного мозга наблюдается рассеянное внимание, неусидчивость, плохая успеваемость и раздражительность.
Диагностика риносинусопатии
На первых этапах течения заболевания диагностировать его достаточно проблематично. Симптоматика болезни похожа на обычное сезонное обострение аллергии или простуду. Стоит обратить внимание, если проявления случаются часто и приносят беспокойство.
Для того, чтобы своевременно выявить аллергическую риносинусопатию необходимо пройти врачебный осмотр ЛОР- врачом и аллергологом.
Диагноз подтверждается аллергологическими пробами, такими как исследование иммуноглобулинов, кожные тесты и т. д. Осмотр носовой полости показывает отек носовых пазух, слизистые выделения. В случае хронического течения болезни возможны полипозные разрастания в синусах и носовых ходах.
Для постановки диагноза проводятся следующие мероприятия:
- осмотр пациента и его опрос;
- рентгенография пазух носа;
- риноскопия — метод, определяющий запущенность заболевания и степень распространения.
Какие участки полостей носа поражены, можно увидеть с помощью МРТ головного мозга. Заболевание риносинусопатия головного мозга не диагностируется самостоятельно. Необходима обязательная консультация специалистов. При несвоевременном лечении заболевание быстро переходит в хроническую форму.
Симптомы
Клиническая картина при риносинусопатии отличается вялость симптомов, однако именно латентное состояние ухудшает самочувствие больного.
Сопутствующим симптомом риносинусита является депрессия. Физиологическое расстройство усугубляет тяжесть патологии.
Распространенными симптомами хронической риносинусопатии являются:
заложенность носа;- обильные слизистые выделения из носовых путей;
- частые позывы к чиханию;
- приступообразное чувство зуда;
- отечность;
- слезотечение;
- головная боль.
Состояние больного сопоставимо с гриппозным заболеванием. Пациент отмечает чувство усталость, отсутствие аппетита, возникает депрессия и апатия.
Медики выделяют такие симптомы заболевания:
- в первую очередь слизистая носовых ходов и пазух подвергается деформированию и отекает;
- в полости носовых ходов растут полипы, а в составе крови увеличивается в разы число эозинофилов;
- пациента часто беспокоит головная боль – приступы резкие и не имеют видимых причин своего появления;
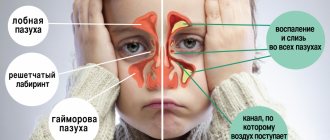
- в голове у пациента появляется чувство тяжести, локализуется в области лобной доли строения черепа, носа и переносицы;
- носовые ходы зудят, появляется чувство жжения, а при аллергической природе развития патологии пациента беспокоят чиханье и слизистые выделения;
- диагностируется сбой со слухом – пациент слышит хуже, в ушах звенит, пациент теряет ориентацию во времени и пространстве.
При отсутствии приступа – состояние слизистой носового хода нормальное, а гиперплазия наблюдается в области слизистой оболочки верхнечелюстных пазух.
Помимо этого пациент может ощущать общий упадок сил и слабость, его тянет в сон.
Диагностика алергической риносинусопатии
Для выявления аллергической риносинусопатии необходим первичный клинический осмотр пациента врачом аллергологом-иммунологом и ЛОР-врачом. При этом изучается анамнез, данные риноскопии, инструментального исследования, аллергологических проб.
При осмотре полости носа в период обострения отмечается отек нижних носовых раковин, нередко – среднего носового хода, слизистые или слизисто-гнойные выделения. При хроническом процессе нередко встречаются полипозные разрастания в носовых ходах и синусах. Рентгенография околоносовых пазух выявляет наличие пристеночного утолщения слизистой оболочки, нестойкое снижение прозрачности пазухи, а при хронической аллергической риносинусопатии и наличии полипов – стойкое затемнение синуса. Диагностическая пункция пазухи позволяет уточнить характер промывной жидкости (при аллергическом процессе она чистая, без признаков гнойного воспаления). Диагноз аллергической риносинусопатии подтверждается положительными аллергологическими пробами (кожные аллерготесты, исследование специфических иммуноглобулинов).
Дифференциальная диагностика проводится с вирусными и бактериальными риносинуситами, вазомоторным ринитом.
Профилактические мероприятия
Прежде чем поставить диагноз врач проводит осмотр и назначает необходимые исследования. В этом случае врачи используют такие методы как риноскопия, рентген и лабораторные методы исследования взятого у пациента биоматериала.
Так использование риноскопии позволяет диагностировать нарушения в области слизистых носовых ходов, определить место расположения полипов.
При помощи проведенного рентгена врач оценивает общее состояние верхнечелюстных пазух – в частности, устанавливается процент их прозрачности.
В отношении лабораторного исследования – у пациента берут пробы на аллергены из носовых ходов. Также проводят внутрикожные анализы, забор крови на исследование и делают риноцитограмму – она позволяет выявить число эозинофилов в выделениях из носа, содержимом носовых пазух.
Если лечить насморк народными методами без согласования с врачом, болезнь быстро перейдет в осложненную форму. Не имея результатов анализов, и не зная причин насморка, невозможно подобрать оптимальную терапию. Вот почему важно не заниматься самолечением.
При подтверждении диагноза назначается медикаментозная терапия. Бактериальный полисинусит лечится такими препаратами, как «Цефтриаксон», «Амоксициллин», «Азитромицин» и др. Перед началом использования этих препаратов рекомендовано определить чувствительность флоры носа к антибиотикам. Хуже, если к имеющемуся заболеванию присоединится аллергический ринит.
Курс лечения обычно не превышает двух недель. Пациенту назначаются как антибактериальные препараты для внутреннего применения, так и капли с антибактериальным действием в нос. Последние предпочтительны в лечении детей, на которых антибиотики широкого спектра действуют крайне негативно.
Комплексная терапия включает:
- применение сосудосуживающих препаратов – облегчают проходимость носовых каналов, снимают отек. Обычно не применяются более 5 дней подряд. Хорошо зарекомендовали себя такие средства, как «Нафазолин» и «Окисметазолин». Для лечения грудных детей используются менее агрессивные составы;
- разжижение слизи – с этой целью назначают муколитические препараты и секретолитики, например, «Ринофлуимуцил»;
- купирование аллергических реакций – обязательно в случае повышенной чувствительности к лекарственным препаратам или при наличии хронического ринита. С этой целью используют «Аллергокапс», «Аллергодил», «Лоратадин» и др.;
- промывание носа – проводится с применением физраствора. Позволяет удалить гной, густую слизь и предупредить развитие застойных явлений.
Гнойная форма подразумевает проведение прокола носа для извлечения гноя и предупреждения осложнений. Процедура осуществляется под местным обезболиванием и подразумевает сквозное проникновение через прямой канал непосредственно в пазуху. Под большим давлением гной выходит наружу. Параллельно проводятся классическая медикаментозная терапия и физиопроцедуры.
Народная медицина против фронтита
При сильном воспалении допустимо использование гормональных препаратов. Их подбор осуществляется врачом в соответствии с клиническими данными. Как только острая стадия затихнет, назначаются такие физиопроцедуры, как диатермия и УФО-терапия.
Предупредить развитие заболевания поможет витаминотерапия и закаливание. Причем все манипуляции по укреплению организма проводятся исключительно в здоровом состоянии. Если начать закаливание сразу после простуды, не исключены осложнения.
При ослаблении верхних дыхательных путей и частых простудах следует уделить внимание народным рецептам. Если использовать их в качестве альтернативы классической медицины в острой стадии заболевания нельзя, то для профилактики – можно. Сок алоэ и календулы для закапывания в нос, промывания морской солью, ингаляции с эвкалиптом и ромашкой помогут укрепить носоглотку.
Профилактические методы позволяют не только избежать насморка и проблем с дыханием, но и укрепить иммунитет и снизить вероятность простуд. Закаливание не должно ограничиваться обливанием холодной водой. Это и пребывание на свежем воздухе, и солнечные ванны, и посещение соляных пещер. Последние особенно эффективны в отношении ЛОР-заболеваний.
Противоотечным и очищающим действием обладает липовый цвет. Его используют для ингаляций, отваров для промывания носа, укрепления иммунитета. Повысить иммунную защиту поможет следующее средство: смешать в равных пропорциях липовый цвет, шалфей, календулу, тысячелистник, ромашку и лаванду. Взять 3 ст. л.
Фитопрепараты, приготовленные в домашних условиях, могут стать причиной сильных аллергических реакций, которые усугубят болезнь. Использование трав допустимо лишь в случае 100%-отсутствия индивидуальной непереносимости.
Нельзя допускать гипотермии, ведь любое переохлаждение приводит к обострению заболевания. Если у человека был полисинусит в прошлом, вероятность рецидива в будущем высока. И привести к недугу могут авитаминоз, снижение иммунитета, курение, воспаление ротовой полости и даже стоматологические заболевания. Поэтому важно вести здоровый образ жизни и следить за своим самочувствием.
- Предыдущая запись←
- → Следующая запись
Аллергическая риносинусопатия
Аллергическая риносинусопатия
– воспалительное заболевание аллергической природы, при котором отмечается поражение слизистой оболочки полости носа и одной или нескольких околоносовых пазух. Проявляется нарушением носового дыхания, насморком, приступами чиханья, головными болями, а также симптомами поражения бронхолегочной системы.
Диагностика основана на данных клинического осмотра ЛОР-врачом и аллергологом-иммунологом, изучении результатов аллергологических проб, рентгенологического и эндоскопического исследования придаточных пазух носа. Лечение комплексное: антигистаминные препараты, противовоспалительная терапия, элиминация аллергенов, специфическая иммунотерапия.
Аллергическая риносинусопатия (аллергический риносинусит) – патологическое состояние, вызванное аллергическим поражением слизистой оболочки полости носа и его придаточных пазух, проявляющееся затруднением носового дыхания, приступообразной ринореей, чиханьем и другими симптомами. Заболевание развивается при нарушении реактивности организма, его иммунной системы, редко протекает изолированно и, как правило, сопровождается аллергическим воспалением других органов и систем (глотки и гортани, бронхов и легких, глаз, кожных покровов).
Аллергическая риносинусопатия встречается у 10-20% населения, чаще у детей, а также у молодых людей в возрасте 18-24 лет.
В Соединенных Штатах Америки за медицинской помощью ежегодно обращается более 35 миллионов человек с симптомами аллергического поражения носоглотки и околоносовых пазух, а затраты на их лечение составляют более семи миллиардов долларов в год.
Не менее актуальна проблема аллергической риносинусопатии, ее квалифицированной диагностики и лечения в России и других странах бывшего СССР. Своевременное обращение к врачу-аллергологу-иммунологу и отоларингологу позволяет предупредить осложнения (переход риносинусита в хроническую форму, развитие бронхиальной астмы и т. д.).
Причины алергической риносинусопатии
Развитие аллергической риносинусопатии зачастую обусловлено наследственной предрасположенностью (повышенная реактивность иммунной системы на раздражители с развитием IgE-зависимой аллергической реакции). В этом случае можно обнаружить наличие аллергических состояний (ринита, атопического дерматита, бронхиальной астмы) у родственников пациента.
Основная причина развития аллергической риносинусопатии – воздействие на слизистую оболочку носоглотки и околоносовых пазух растительных аллергенов (пыльцы цветущих трав и деревьев), болезнетворных микроорганизмов, бытовой пыли и различных химических веществ, содержащихся во вдыхаемом воздухе (в том числе средств бытовой химии, продуктов горения табака и т. д.). Среди возможных причинных факторов следует учитывать также пищевые и лекарственные аллергены.
Нередко аллергическая риносинусопатия развивается при длительном ингаляционном воздействии различных раздражающих веществ при работе, связанной с профессиональными вредностями (шахтеры-угольщики, бурильщики, работники литейных цехов, химических и фармацевтических предприятий, маляры и др.).
Геморрой в 79% случаев убивает пациента
Аллергены, первично попав в дыхательные пути, вызывают сенсибилизацию (повышение чувствительности) слизистой оболочки полости носа и околоносовых пазух.
При повторном проникновении того же аллергена развивается воспалительная IgE-зависимая реакция с инфильтрацией слизистой носоглотки.
Возникающий отек слизистой оболочки затрудняет сообщение пазух с полостью носа и вызывает развитие аллергической риносинусопатии, быстро переходящей в хроническую форму.
При длительном течении болезни повышенная реактивность начинает развиваться не только на поступающие аллергены, но и на любые раздражающие слизистую оболочку носоглотки вещества.
Симптомы алергической риносинусопатии
Характерными признаками аллергической риносинусопатии являются затруднение носового дыхания, приступообразное обильное выделение слизистого водянистого секрета из носовых путей и приступы чиханья. В ночное время чиханье уменьшается, а заложенность носа усиливается. Нередко беспокоит чувство тяжести в голове и в околоносовой области.
При хроническом течении аллергической риносинусопатии головная боль может беспокоить практически ежедневно, усиливаясь при наклоне головы вниз.
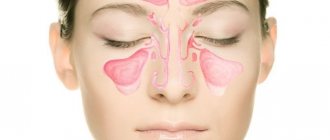
Инфицирование слизистой оболочки верхних дыхательных путей приводит к развитию острого воспалительного процесса в синусах (чаще поражаются гайморовы пазухи и клетки решетчатого лабиринта).
При этом появляются симптомы нарушения общего состояния с повышением температуры тела, ознобом, общей слабостью, нарушением сна и аппетита, раздражительностью, колебаниями настроения.
Повышенная реактивность иммунной системы с развитием гиперчувствительности в ответ на проникновение аллергенов является общей реакцией организма, что часто приводит к генерализации процесса и появлению очагов аллергического воспаления в других органах и тканях.
При этом нередко наряду с аллергической риносинусопатией встречаются симптомы поражения бронхолегочной системы – кашель с трудноотделяемой мокротой, чувство нехватки воздуха, удушье (при бронхиальной астме).
На коже можно выявить появление очагов рецидивирующей крапивницы, атопического дерматита.
По характеру появления симптомов и их продолжительности выделяют несколько форм аллергической риносинусопатии: острую эпизодическую, сезонную и круглогодичную (персистирующую).
Острая и быстро проходящая симптоматика аллергического воспаления полости носа и придаточных пазух наблюдается при эпизодическом (редком) контакте с ингаляционными аллергенами (чаще это продукты жизнедеятельности животных и птиц, попадающие в дыхательные пути случайно, однократно).
Сезонная аллергическая риносинусопатия характеризуется появлением типичных симптомов поражения носоглотки в период цветения растений. Персистирующий риносинусит аллергической природы проявляется не менее девяти месяцев в году.
Диагностика алергической риносинусопатии
Для выявления аллергической риносинусопатии необходим первичный клинический осмотр пациента врачом аллергологом-иммунологом и ЛОР-врачом. При этом изучается анамнез, данные риноскопии, инструментального исследования, аллергологических проб.
При осмотре полости носа в период обострения отмечается отек нижних носовых раковин, нередко – среднего носового хода, слизистые или слизисто-гнойные выделения. При хроническом процессе нередко встречаются полипозные разрастания в носовых ходах и синусах.
Рентгенография околоносовых пазух выявляет наличие пристеночного утолщения слизистой оболочки, нестойкое снижение прозрачности пазухи, а при хронической аллергической риносинусопатии и наличии полипов – стойкое затемнение синуса.
Диагностическая пункция пазухи позволяет уточнить характер промывной жидкости (при аллергическом процессе она чистая, без признаков гнойного воспаления).
Диагноз аллергической риносинусопатии подтверждается положительными аллергологическими пробами (кожные аллерготесты, исследование специфических иммуноглобулинов).
Дифференциальная диагностика проводится с вирусными и бактериальными риносинуситами, вазомоторным ринитом.
Лечение алергической риносинусопатии
Лечение аллергической риносинусопатии включает проведение элиминации аллергенов, медикаментозной терапии с использованием интраназальных глюкокортикостероидов и антигистаминных препаратов, а также специфической иммунотерапии.
Элиминационные мероприятия, то есть обеспечение максимального снижения контакта с аллергенами, проводятся при сезонной риносинусопатии путем ограничения времени пребывания вне помещения, использования систем кондиционирования воздуха. Основная борьба с бытовыми и домашними аллергенами (пыль, насекомые, продукты жизнедеятельности животных, плесневые грибы) осуществляется с помощью регулярной уборки жилых помещений, поддержания достаточной влажности в комнатах.
Лекарственная терапия аллергической риносинусопатии предусматривает применение местных (интраназальных) глюкокортикостероидов (беклометазон, будесонид, флутиказол, мометазон), антигистаминных препаратов второго и третьего поколения (цетиризина, лоратадина, фексофенадина, дезлоратадина), кромонов (кромоглициевой кислоты).
Специфическая иммунотерапия – эффективный метод лечения аллергических поражений верхних дыхательных путей. При этом осуществляется парантеральное введение постепенно возрастающих доз аллергена (схема введения составляется индивидуально). Продолжительность проведения специфической иммунотерапии при аллергической риносинусопатии может составлять от нескольких месяцев до 3-4 лет.
При выраженной патологии околоносовых пазух носа и гипертрофии носовых раковин, неэффективности консервативного лечения может проводиться хирургическое вмешательство.
Своевременное выявление и правильно подобранное лечение аллергической риносинусопатии позволяет устранить симптомы заболевания и предупредить появление осложнений.
Источник: https://illnessnews.ru/allergicheskaia-rinosinysopatiia/
Оказание медицинской помощи
Лечение синусопатии, в первую очередь, предусматривает выведение аллергена из организма, который провоцирует течение патологии. После назначаются препараты, способные облегчить состояние пациента, и такими чаще всего являются следующие:
- Супрастин;
- Димедрол;
- Диазолин;
- Тавегил.
Как дополнение врач назначает прием глюкокортикостероидов, которые применяют местно, а также комплекс минералов и витаминов, препаратов, содержащих кальций – все они в комплексе помогают восстановить организм пациента.
Если заболевание сопровождено проявлениями аллергии – для устранения негативной симптоматики врачи назначают антигистаминные медикаментозные препараты.
Положительный эффект оказывают и глюкокортикостероидные составы – их используют в виде спрея или же аэрозоля. Если лечение не дает положительной динамики – носовые ходы обрабатывают растворенными в воде антибиотиками.
Дабы привести в норму работу носа – показано больше проводить времени на чистом воздухе, правильно составлять составленный рацион питания и регулярно проводить курс приема витаминных препаратов.
Профилактика
В большинстве случаев (около 97%) риносинусопатия возникает по причине развития аллергии. Часто, даже при соблюдении всех мер, болезнь развивается, так как аллерген не исключен и аутоиммунные реакции не прекращают свою «деятельность». Профилактика в таком случае заключается в снижении контакта с аллергенами:
- принимать антигистаминные препараты;
- минимизировать пребывание с раздражителями;
- полоскать носоглотку после посещения улицы солевым раствором.
Из рациона исключить продукты, провоцирующие развитие иммунной реакции, и ввести в каждодневный рацион витамины, улучшающие состояние слизистых покровов.
Риносинусопатия – распространенное заболевание, и у пациентов со склонностью к аллергии оно переходит в стадию хронизации. Пациенты отмечают, что обострение наблюдается до 10 раз в год, с особой интенсивностью в межсезонье. Недуг поддается лечению, и чем раньше обратиться за помощью, тем выше результат терапии.
Почему важно лечить полисинусит
Люди не всегда относятся с должным вниманием к своему самочувствию и откладывают визит к врачу. Игнорирование первых симптомов заболевания и
затягивание лечения может стать причиной более серьезных проблем со здоровьем. Очаг инфекции распространится за пределы пазух носа через костные перегородки по кровеносным путям, особенно быстро – при повышенном артериальном давлении. Болезнетворные микроорганизмы спровоцируют образование тромба и появление многоядерных крупных клеток, разрушающих костную ткань. Костедробители проделают ходы, через которые инфекция доберется до глазницы и черепной полости.
Хроническая форма полисинусита дает серьезные осложнения при обострениях, возникающих даже при незначительных переохлаждениях. Затяжная болезнь и неправильное лечение опасны неприятными последствиями. Развитие полисинусита провоцирует распространение патогенных микробов в нижних органах дыхания и новые заболевания: трахеит, бронхит, воспаление легких. Прорыв гнойных скоплений приводит к менингиту, энцефалиту, абсцессу головного мозга.
Прогрессирующий воспалительный процесс может вызвать инфицирование костной системы и развитие остеомиелита. Затяжной полисинусит изредка способствует заражению органов мочеполовой и сердечно-сосудистой системы, вылечить которые гораздо сложнее, чем синусит.
https://www.youtube.com/watch?v=iNjgTeRQ9Es
Иногда диагностировать осложнения при полисинусите достаточно проблематично из-за неясной клинической картины. При поражении черепа прогноз неблагоприятный, возможен летальный исход.
Лечение полисинусита в домашних условиях должно быть обговорено с врачом, так как воспаление нескольких носовых придатков опасное состояние, требующее тщательного медицинского контроля. Домашняя терапия включает в себя использование растворов для промывания на основе лечебных отваров и соленой воды.
Часто используются капли из свежевыжатого сока каланхоэ или алоэ. Допускаются ингаляции с добавлением эвкалипта, прогревание пазух раскаленной солью и паровые ванночки для вдыхания паров с лечебным эффектом.
Часто люди запускают простудные заболевания, игнорируют признаки заложенности носа, затрудненного дыхания, не спешат обращаться за квалифицированной помощью. В таком случае неприятных последствий не миновать.
Осложнения проявляются в таком случае:
- попадание инфекции в нижние дыхательные пути;
- развитие трахеита, бронхита, пневмонии;
- при разрыве гнойного скопления развивается менингит, энцефалит;
- воспалительный процесс в головном мозге и глазницах.
Также появляются нарушения в работе всего организма – почек, сердца, сосудов, локальные прорывы гноя требуют оперативного вмешательства, а потому без лечения полисинусита сложно прогнозировать дальнейший исход ситуации.
Какой способ операции «полисинусотомия» лучше?
Традиционный метод высокоэффективен, однако у него есть недостатки:
- продолжительный период восстановления;
- после операции остаются рубцы;
- он требует использования сильной общей анестезии.
Эндоскопия – метод более современный, пациенты его переносят намного лучше, он результативен и малотравматичен.
Эндоскопическую полисинусотомию выполняют в столичной клинике «Первая хирургия». Многие жители Москвы уже успели убедиться в высокой квалификации ее хирургов.
Информация по двусторонней операции доступна по ссылке ниже:
- Эндоскопическая полисинусотомия (двусторонняя)
Рекомендуем обратиться к врачу! 276-00-15
Признаки синусопатии
Аллергическое изменение в области придаточных пазух носа обычно развивается на фоне уже имеющегося заболевания. В некоторых случаях аллергическая реакция выходит на первый план. Серию болезней придаточных пазух носа, которые появляются на фоне аллергии, объединяют под одним общим названием «аллергическая синусопатия».
Такое заболевание развивается в области верхнечелюстных пазух и носовой полости. Оно может протекать изолированно или совместно с иными заболеваниями аллергического характера в виде кожных болезней, бронхиальной астмы и так далее.
Частота выявления аллергических риносинуитов составляетпроцентов из общего количества всех заболеваний придаточных носовых пазух. Если имеется основной аллергический фон, который протекает в виде воспалительного процесса, врачи могут диагностировать вторичное инфицирование или смешанную форму болезни.
Аллергическая реакция, как правило, проявляет себя в области верхнечелюстных пазух и поражает клетки решетчатого лабиринта.
- При развитии патологии у пациента утолщаются эпителии слизистых оболочек и увеличивается их количество. При этом слизистая оболочка имеет склонность к полипозному перерождению. Наблюдается разрастание пораженных тканей, подслизистые ткани отекают и пропитываются эозинофилами и мононуклеарными клетками. При лабораторном исследовании помимо соединительных клеток в подслизистых тканях могут быть обнаружены плазматические клетки, а также эозинофилы в увеличенном количестве.
- Острая форма обычно развивается неожиданно. Пациент ощущает сильную заложенность носа, зуд верхнечелюстных пазух, тяжесть в голове. Дополнительно выявляются такие признаки заболевания, как сильные водянистые выделения из носа, сопровождающиеся практически беспрерывным чиханием. При присоединении вторичной инфекции у пациента обнаруживаются симптомы обычного острого синуита.
- При хронической форме заболевания у больного наблюдается головная боль, тяжесть в голове и носовой области, нервозность, шум в ушах. Достаточно часто болезнь сопровождается депрессивным состоянием.
В целом такое заболевание, как аллергическая форма синусопатии, протекает достаточно долго и весьма трудно лечится. Врачи могут назначить как консервативное, так и хирургическое лечение.
При проведении риноскопии обнаруживается отечность слизистой оболочки, поражаются чаще всего нижние раковины, поверхность слизистой имеет белый или бледно-лиловый оттенок, а также может быть гиперемированной.
Между приступами заболевания слизистые оболочки носа и поверхность верхнечелюстных пазух могут быть нормального вида. При частых приступах на поверхности слизистой оболочки могут образовываться полипы и развиваться гиперплазия. Это приводит к затруднению носового дыхания. При последующем росте полипов дыхание через нос может полностью блокироваться.
Необходимо понимать, что при отсутствии лечения болезнь может вызвать осложнение в виде синусопатии головного мозга. Поэтому необходимо своевременно обращаться за медицинской помощью.
Частота выявления аллергических риносинуитов составляет 20-40 процентов из общего количества всех заболеваний придаточных носовых пазух. Если имеется основной аллергический фон, который протекает в виде воспалительного процесса, врачи могут диагностировать вторичное инфицирование или смешанную форму болезни.
Аллергическая риносинусопатия: симптомы и лечение
Аллергическая риносинусопатия – разновидность аллергии, проявляющаяся в виде заложенности носа и воспаления слизистой оболочки. Часто возникает на фоне общего снижения иммунитета.
Описание аллергической риносинусопатии
Как правило, риносинусопатия имеет хроническую форму. Оно не несет серьезной опасности для жизни человека, но сильно сказывается на качестве жизни. Наиболее возможные осложнения при отсутствии лечения – бронхиальная астма и аллергический полипоз.
От аллергической риносинусопатии страдает примерно 15% населения Земли, основной контингент – подростки и молодые люди 18-20 лет.
При первом контакте с аллергеном образуется иммуноглобулин Е, который фиксируется на мембранах тучных клеток. Для этой стадии характерна повышенная чувствительность организма и накопление иммуноглобулинов Е.
При вторичном контакте с аллергеном начинается воспалительная реакция, сопровождающаяся отеком слизистой оболочки.
Выделяется 3 вида аллергической риносинусопатии:
- острая, характерная для редких контактов с аллергеном и проходящая достаточно быстро;
- сезонная, возникающая в определенное время года и связанная с цветением определенных видов растений;
- персистирующая – хроническая аллергия, не проходящая большую часть года.
Причины возникновения аллергической риносинусопатии
Риносинусопатия развивается на фоне общей высокой чувствительности к влиянию окружающей среды – так организм реагирует на определенный аллерген. При контакте с ним иммунная система начинает вырабатывать защитные антитела, включая иммуноглобулин Е.
Как правило, страдающие от аллергической риносинусопатии имеют ряд других сопутствующих заболеваний, к примеру, бронхиальную астму.
Аллергенами при риносинусопатии могут стать:
- пыльца;
- бытовая пыль;
- химические вещества;
- пищевые продукты;
- лекарства.
В качестве основным причин выделяют:
- наследственность;
- хронические болезни (астма);
- зависимость от табака;
- пониженный иммунитет.
Необходимо учитывать тот факт, что выявить точную причину заболевания удается не всегда.
Симптомы аллергической риносинусопатии у взрослых и детей
Иммунная система аллергика гораздо более чувствительна к внешним раздражителям, чем у здорового человека. Поэтому при контакте с аллергеном возникает быстрое распространение по другим органам и появляются новые очаги инфекции.
Данное заболевание часто сопровождается такими симптомами как:
- кашель;
- образование мокроты;
- затрудненное или нарушенное дыхание;
- насморк;
- чихание;
- головные боли;
- поражение бронхов и легких.
В отдельных случаях начинаются воспаления органов дыхания, а также глаз и кожи. В ночное время снижается частота чихания и усиливается заложенность носа. Больные периодически жалуются на тяжесть в голове или в районе носа.
На фоне аллергической риносинусопатии могут развиваться вторичные инфекции и воспаление синусовых пазух. Характерные симптомы:
- недомогание;
- высокая температура;
- озноб;
- общая слабость;
- проблемы со сном;
- снижение аппетита;
- раздражительность.
Как выявить аллергическую риносинусопатию
При симптомах риносинусопатии необходимо обратиться к аллергологу и оториноларингологу.
Специалисты должны:
- изучить медицинскую историю больного;
- провести пробы на аллергию, чтобы по возможности выявить вещество, вызывающее аллергическую реакцию;
- направить на рентгеновское обследование пазух и носа.
Способы лечения аллергической риносинусопатии
Полностью избавиться от риносинусопатии невозможно – это хроническое заболевание. Необходимо в первую очередь избегать аллергенов, а также минимизировать время нахождения больного вне помещения во время цветения растений. Если есть реакция на пыль – чаще проветривать и проводить влажную уборку жилища.
При наличии бытовых и домашних аллергенов, таких как пыль или домашние животные требуется регулярная уборка дома, квартиры или офиса, поддержание определенного уровня влажности.
Лучше убрать из помещения ковры, шторы, подушки с пухом или пером и заменить их на жалюзи, синтетические материалы.
Пищевая диета также сильно влияет на возникновение и развитие аллергии. Полезные бактерии помогают организму справляться с аллергенами, расщепляя их.
Поэтому при улучшении состоянии ЖКТ можно снизить риск возникновения, например, ринита или аллергического конъюнктивита.
Для достижения этого результата может быть достаточно увеличения в своем рационе таких продуктов как овощи, фрукты, кисломолочные изделия.
Климат также влияет на развитие аллергии. Наиболее благоприятный для этого заболевания – холодный и влажный климат. Лучше всего же аллергики себя чувствуют в сухих и теплых местах. Морская соленая вода известна тем, что помогает при кожных аллергиях. Солнце за счет усиления выработки витамина Д и нагрева кожи также способствует снижению аллергических симптомов.
Для лечения аллергии применяются такие препараты как:
- уменьшающие симптомы аллергии;
- противовоспалительные;
- ингибиторы лейкотриенов;
- бронхорасширяющие препараты.
Профилактика аллергической риносинусопатии
Как уже было сказано, избавиться от аллергической риносинусопатии невозможно. Однако, если устранить аллерген и употреблять прописанные медиком лекарства, можно значительно снизить остроту аллергической реакции и повысить качество жизни.
Источник: https://medvisor.ru/articles/allergii/allergicheskaya-rinosinusopatiya-simptomy-i-lechenie/
Лечение разных видов полисинусита
Лечение полисинусита это ни что иное, как одновременное лечение гайморита и фронтита, поэтому набор средств тот же самый.
Острый
Острый полисинусит представляет собой следствие развития бактериальной инфекции, при этом, если среди симптомов отсутствуют выделения из носа, ставится приписка катаральный.
Лечат такой полисинусит с помощью антибиотиков, которые больной получает обычно в виде таблеток или инъекций. В зависимости от препарата и степени тяжести курс варьируется от 4 до 14 дней. В зависимости от индивидуальных особенностей течения заболевания и переносимости препарата могут быть назначены такие препараты, как:
- Азитромицин и эритромицин;
- Амоксициллин и амоксиклав;
- Цефтриаксон и многие другие.
Благодаря применению этих препаратов прекращается рост бактерий, вызывающих заболевание.
Выбор антибиотика при остром полисинусите это основная задача лечения. Если препарат подобран правильно с учётом микроорганизмов, находящихся в пазухах, то болезнь рано или чуть позже отступит и все второстепенные лекарства и процедуры, лишь ускорят выздоровление.
И наоборот, если антибиотик определили навскидку и не угадали, лечение затянется на многие недели и месяцы, после чего оно может перейти в хроническую форму. Всё остальное лечение носит в основном симптоматический характер.
Медикаментозно.
- При жаре и болях назначаются противовоспалительные и обезболивающие препараты;
- При сильной заложенности носа сосудосуживающие капли и спреи;
- При застоях слизи – секретолитики и муколитики (ринофлуимуцил).
Процедурно.
В условиях стационара проводят промывания носа с использованием изотонического солевого раствора или антисептических средств. Такое промывание глубоко очищает носовые ходы и пазухи от бактериального налёта и остатков слизи.
Самостоятельно.
В домашних условиях больные тоже не сидят сложа руки и изобретают различные народные средства на основе природных компонентов. Делают мази, настойки, капли, ингаляции с применением различных трав, мёда и растений. Выбор этих средств достаточно широк и сугубо индивидуален для каждого человека.
Гнойный
Операция.
Гнойный полисинусит осложняет ситуацию скоплением гноя в пазухах носа, при этом выделений из носа практически нет (или их количество очень мало), так как они застаиваются в синусах.
При такой форме полисинусита медикаментозной терапии недостаточно – при гнойном полисинусите показан прокол, который призван пробить ходы в пазухи носа для выхода из них слизи и гноя.
После прокола в полученный проход устанавливается специальная трубка, с помощью которой тщательно вымывают все гнойные массы из синусов. Процедуру часто проводят несколько раз.
Физио.
Кроме того, назначаются физио- и медикаментозная терапия. Хорошей эффективностью обладают такие физиопроцедуры, как УФО-терапия и диатермия. Такие тепловые процедуры назначают после проведения прокола, то есть когда отток гноя из пазух не затруднён.
Хронический
Хронический полисинусит может быть следствием недолеченного полисинусита острой формы или являться самостоятельным видом заболевания.
Первое.
Это укрепление организма и поднятие иммунитета закалкой и физическими упражнениями.
Второе.
Это периодическое прохождение лечебных процедур и использование препаратов на натуральной основе, например, капли для носа из туи, облепихи или эвкалипта, для улучшения состояния носа.
И третье.
Это ограничение контакта с простуженными людьми и воздержание от посещения мест скопления людей в сезон вирусных инфекций. А если это невозможно, например, в метро или автобусе обычная медицинская маска за 10 рублей может спасти положение.
Симптомы и лечение различных видов риносинусопатии
Риносинусопатия — это длительное заболевание полости и пазух носа, осложнение аллергического или вазомоторного ринита, имеющее хронический характер. Если разобраться, что такое риносинусопатия и как правильно с ней бороться, можно избежать серьезных осложнений.
Лечение
При лечении риносинусопатии необходимо обратиться к врачу. Самолечение недопустимо. Однако существует ряд правил, которых нужно придерживаться больному для облегчения процесса выздоровления:
- Необходимо отказаться от вредных привычек. Курение и употребление алкоголя негативно влияют на носовые пазухи, а содержащиеся в табаке или алкогольных напитках добавки могут вызвать аллергическую реакцию.
- Употреблять лекарства необходимо строго в соответствии с рецептом врача.
- Во избежание возникновения аллергических реакций необходимо ежедневно проводить влажную уборку и проветривать помещение. Желательно избавиться от аллергенов хотя бы на время лечения.
- Следует придерживаться диетического питания.
- К медикаментозному лечению необходимо добавить курс витаминов, которые помогут укрепить иммунную систему и помогут быстрее вернуться к привычному ритму жизни.
Аллергическая
Аллергическая риносинусопатия может иметь сезонный характер, а может проявляться постоянно. Без правильного лечения она легко перерастает в хроническую. Зависит это от наличия аллергена.
Для того чтобы избавиться от болезни, необходимо выявить аллерген с помощью аллергопробы и исключить его. Также необходимо исключить курение, алкоголь, пыль и пищевые добавки.
Аллергия в большинстве случаев наследственная, но наличие данных раздражителей может ее усугубить.
Антигистаминные препараты могут применяться курсами или в период обострения болезни. Эффективным будет промывание пазух носа, которые можно освоить самостоятельно и делать дома.
Избавиться от аллергической риносинусопатии полностью практически невозможно, но можно уменьшить ее проявления.
Полипозная
Полипозная риносинусопатия характеризуется образованием полипов в носовой полости и пазухах носа, которое возникает при длительном воздействии аллергенов. Часто для избавления от полипов прибегают к оперативному вмешательству.
Такой подход оправдан, если полипы мешают прохождению воздуха и не поддаются консервативным методам лечения. Однако у больных, имеющих предрасположенность, после оперативного вмешательства может развиться бронхиальная астма.
Поэтому обращение к хирургическим методам избавления от полипов необходимо только тогда, когда консервативные методы неэффективны.
Необходимо помнить, что главным аспектом в лечении полипозной риносинусопатии является выявление и устранение причины роста полипов. Если причина не устранена, они могут появиться снова. Кроме того, после оперативного вмешательства необходимо проведение поддерживающей терапии, которая поможет избежать роста новых полипов.
Вазомоторная
Вазомоторная риносинусопатия чаще всего проявляется из-за врожденных особенностей строения носовой полости. Она может быть вызвана искривлением носовой перегородки, наличием в ней шипов или гребней, сильным переохлаждением или изменением метаболизма.
Если проблема заключается в особенностях строения носовой полости, то для ее устранения необходимо хирургическое вмешательство, которое не оставит следов.
Если болезнь вызвана переохлаждением, то необходимо качественное прижигание в каждой ноздре. Несколько малозаметных швов предупредят развитие болезни в дальнейшем. После операции больному необходимо внимательно следить за своим здоровьем, избегать переохлаждения и не болеть в первые месяцы после проведения процедуры, иначе придется проводить ее повторно.
Также необходимо помнить о восстановлении слизистой оболочки носа. Правильный лимфоток предупредит развитие болезни.
Избавиться от вазомоторной риносинусопатии возможно, если вовремя обратиться к врачу.
Хроническая
Хроническая риносинусопатия развивается тогда, когда течение болезни запущено. Избавиться от хронического проявления болезни очень сложно. В таком случае практически всегда необходимо хирургическое вмешательство, так как применение антигистаминных препаратов, промывание носа и диеты чаще всего уже не помогают.
Для того чтобы избежать появления хронической болезни, необходимо соблюдение профилактических мер. Если болезнь вызывает опасения, необходимо обратиться к врачу. Профилактический осмотр поможет избавиться от серьезных осложнений.
Источник: https://LorVDele.ru/nos/sinusit/rinosinusopatiya.html
Возможные осложнения
Когда проявляются первые симптомы полисинусита, необходимо сразу идти к доктору. Данное заболевание чревато серьезными осложнениями.
Полисинусит провоцирует такие осложнения:
- менингит;
- воспаление легких;
- астму;
- абсцессы.
В некоторых случаях развиваются осложнения в других органах – появляется патология почек, сердца, которые сложно лечатся. В редких случаях поражается инфекцией оболочка головного мозга. Полисинусопатия считается серьезным заболеванием, требующим незамедлительного лечения.
К опасным осложнениям на фоне полисинусита относятся менингит и абсцесс головного мозга. Не исключены флегмона глазниц, воспаление легочной ткани, разрыв костной ткани. Заболевание является причиной возникновения патологий сердца, печени и почечной системы. Хроническая форма болезни приводит к стойким нарушениям неврологического характера.