Воспаление и формирование гнойной полости в тканях вокруг небных миндалин называется паратонзиллярный абсцесс. Эта патология достаточно распространена среди взрослого населения, нежели среди детей. Паратонзиллярному абсцессу присвоен код по МКБ – 10 J36. Пиковые значения заболеваемости приходятся на возраст от 15 до 35 лет. С равной частотой заболеванию подвержены как мужчины, так и женщины. В 75-80 % случаев паратонзиллярная гнойная полость формируется на фоне хронического воспаления в прилежащей миндалине.
Паратонзиллярный абсцесс: классификация
Специалисты классифицируют паратонзиллит по локализации воспаления. Это основное деление паратонзиллярного абсцесса, которое определяет симптомы и дальнейшее лечение заболевания. Другие существующие классификации являются менее значимыми и широко не применяются в клинической практике.
Классификация по локализации патологического процесса:
- Непосредственно под миндалиной располагается нижний паратонзиллярный абсцесс. Его симптомами являются болезненные ощущения при движении языком. При визуальном осмотре выявляется умеренное покраснение горла и увеличение миндалины.
- Вблизи ротовой полости, сверху и спереди от миндалины локализуется передне-верхний (передний) паратонзиллярный абсцесс. Мягкое нёбо со стороны поражения отечное, имеет ярко-красный оттенок и напряжено.
- Ближе к гортани и позади миндалины локализуется задний паратонзиллит. Диагностировать эту форму поражения сложно, так как проявляется она лишь увеличением миндалины со стороны воспаления. Также при заднем паратонзиллите типичным симптомом является осиплость голоса и болезненные ощущения при глотании и разговоре.
- В тканях глотки, по латеральной линии от миндалины располагается наружный (боковой) паратонзиллит. Встречается эта форма редко, но отличается более тяжелым течением.
Также выделяется двустороннее развитие патологического процесса. Двусторонний паратонзиллит встречается редко и указывает на грубое ослабление иммунной системы организма. Также данная патология может быть выявлена после химического ожога горла или травмы слизистой миндалины.
Односторонний паратонзиллит с одинаковой вероятностью может поражать каждую миндалину. Левосторонний паратонзиллярный абсцесс выявляется также часто, как и правосторонний.
Паратонзиллярный абсцесс причины возникновения
Прежде всего, необходимо обозначить, что паратонзиллярный абсцесс горла, как правило, возникает в результате распространения с небных миндалин на паратонзиллярную клетчатку воспалительного процесса.
Осложнения паратонзиллярного абсцесса
В большинстве своем данное осложнение возникает при хроническом тонзиллите, нежели при только что перенесенной острой ангине. Что касается возбудителем воспалительного процесса, то зачастую побудительным фактором служит та же флора, что и явилась причиной возникновения ангины или хронического тонзиллита.
Путь распространения инфекции в большинстве своем – тонзиллогенный, то есть когда инфекционная флора проникает в клетчатку из верхних полюсов миндалин, где лакуны более глубокие и извитые. Может иметь место как правосторонний паратонзиллярный абсцесс, так и левосторонний паратонзиллярный абсцесс.
Паратонзиллярный абсцесс диагностика
Отдельно необходимо обозначить, что причина паратонзиллита может обуславливаться травмой глотки инородным предметом, в том числе неправильным прорезыванием зуба мудрости. Вместе с тем, нужно обозначить, что только лишь проникновения инфекции недостаточно для возникновения патологического процесса. Вот почему большое значение имеют внешние факторы: переохлаждение, стресс, нарушение обмена веществ и т.д.
Паратонзиллярный абсцесс история болезни и разновидности
В настоящее время различают нижний, передне-верхний и задний паратонзиллярные абсцессы.
В России в 85 – 90% случаев имеет место передне-верхний паратонзиллярный абсцесс. Это обусловлено тем, что верхний полюс миндалины весьма плохо дренируется. Причем локализация паратонзиллярного абсцесса данного вида имеет место между верхней частью небно-язычной дужки, верхним полюсом миндалины и передне-верхней частью т.н. надминдальной ямки. Стоит отметить, что отечное и гиперемированное мягкое небо на стороне места поражения выступает кпереди. Уже через 5 – 7 дней в верхней части небно-язычной дужки становится заметным гнойное выпячивание – Вы можете просмотреть в Интернете паратонзиллярного абсцесса фото. Далее абсцесс может вскрываться самопроизвольно.
Задний паратонзиллярный абсцесс
Задний паратонзиллярный абсцесс, в отличие от передне-верхнего абсцесса наблюдается на порядок реже (только около 10% от общего числа паратонзиллярных абсцессов). Однако, необходимо иметь в виду, что симптомы данного типа паратонзиллярного абсцесса имеют свою специфику. Вместе с тем, данный абсцесс опасен высоким риском развития отека гортани с дальнейшим острым стенозом.
Нижний паратонзиллярный абсцесс
Нижний паратонзиллярный абсцесс в нашей стране встречается очень редко. Его возникновение обусловлено преимущественно одонтогенной причиной. Паратонзиллярный абсцесс данного вида локализируется в клетчатке за нижней третью небной дужки между язычной и небной миндалинами.
В других наших обзорах читайте о других аспектах паратонзиллярного абсцесса.
Заболевание паратонзиллярный абсцесс код диагноза по МКБ-10 (МКБ — это Международная классификация болезней)
Как называется врач, который лечит паратонзиллярный абсцесс?
При возникновении симптомов паратонзиллярного абсцесса нужно записаться на приём к врачу отоларингологу (ЛОР-врачу) в больницу, поликлинику или медицинский центр через интернет, по номеру телефона или посетить лечебное заведение.
Паратонзиллярный абсцесс – заполненная гноем полость, расположенная в окружающих небную миндалину тканях. Гнойная полость (абсцесс) развивается на последней стадии воспаления околоминдаликовой клетчатки, возникшего после ангины или обострения хронического тонзиллита.
Оставьте заявку и в течение нескольких минут мы подберем Вам хорошего специалиста и поможем записаться к нему на прием.
| Паратонзиллярный абсцесс | |
| МКБ-10 | J36 |
| МКБ-9 | 475 |
| DiseasesDB | 11141 |
| eMedicine | emerg/417 |
| MeSH | D000039 |
В большинстве случаев поражается только одна сторона, но встречается и двусторонний паратонзиллярный абсцесс.
Причины и признаки
Паратонзиллит как самостоятельная нозология встречается достаточно редко. В основном он является осложнением тяжелой формы хронического тонзиллита. Также гнойная полость может образовываться на фоне хронического кариозного процесса и после повреждения слизистых миндалины.
Возникновение паратонзиллярного абсцесса связано с проникновением в ткани возле миндалины патогенных микроорганизмов.
Основными из них являются:
- Стафилококки
- Стрептококки
- Гемофильная палочка
- Кишечная палочка
- Грибы
- Клебсиеллы
Факторами, способными провоцировать начало заболевания и усиливающими риск развития паратонзиллита, являются:
- Местное или общее переохлаждение организма
- Снижение защитных функций
- Врожденные аномалии миндалин
- Вредные привычки (курение, злоупотребление спиртными напитками)
Также некоторые хронические заболевания повышают риск формирования паратонзиллярной гнойной полости. К ним относятся: онкология, сахарный диабет, анемические состояния, иммунодефицит.
В процессе развития паратонзиллита можно выделить последовательные стадии.
- Первой является отечная, при которой ткани возле миндалины несколько отекают, но явной клинической симптоматики нет.
- Инфильтрация. Человек ощущает резкую боль при глотании. Визуально можно заметить гиперемию слизистых миндалины и тканей возле нее.
- Заключительной стадией паратонзиллита на 4-7 день является образование полости с гноем. Зев при осмотре сильно деформирован и гиперемирован. Определяется флюктуация тканей вблизи миндалины.
Паратонзиллярный абсцесс после вскрытия. Лечение после процедуры
Терапия после вскрытия абсцесса происходит при помощи антибактериальных препаратов. В схему лечения врач назначит препарат пенициллинового ряда: Амоксициллин (какие отзывы о Амоксициллине при гайморите существуют, можно прочесть в данной статье) и Цефалексин. Их прием вести 4 раза в сутки по 200 или 500 мг. Длительность терапии составит 10 дней. Если на пенициллин у больного аллергическая реакция, то назначают макролиды – Эритромицин, Кларитромицин (а вот лечит ли антибиотик Кларитромицин тева от бронхита, поможет понять данная статья)
Кларитромицин
Еще назначают антибиотики для наружного использования. Сюда стоит отнести такие мази, как Левосин, Мафедин и Левомеколь. Они оказывают местный эффект, так как действуют исключительно на область поражения и не всасываются в кровь.
Левомеколь
Также после вскрытия необходимо обрабатывать обработанную ранку. Необходимо, чтобы ее края не слипались до того, пока не произошла грануляция полости из глубины. В тканях, которые подверглась операции, оставляют тампон с мазью Вишневского или маслом вазелина. Менять тампон каждые 2-3 дня. Относительно того, как развивается грануляция, необходимо удалять тампон из глубины. После вскрытия стоит прижигать излишки грануляции, при этом следите, чтобы эпителий, растущий по краям ранки, не травмировать. Если рана медленно зарастает, то нужно будет наложить шов.
Как выглядят в горле на миндалинах белые точки и какими лекарственными средствами можно вылечить данное заболевание, поможет понять данная статья.
Почему болит горло, белый налет на миндалинах и как определить самостоятельно какое заболевание, очень подробно рассказывается в данной статье.
Как происходит лечение белого налета на миндалинах и можно ли вылечить всё в домашних условиях, рассказывается в данной статье.
- Юрий, 32 года: «Мне выполняли вскрытие, когда я вовремя не вылечил острую ангину. Тогда я был в командировке, поэтому обратиться за помощью к врачу не было возможности лечился самостоятельно, в результате чего стали образовываться гнойнички. Из-за них я не мог нормально есть, пить. Боль была просто невыносимая. Когда пошел к врачу, то он сразу же направил меня на вскрытие. После я ходил на перевязку, а еще принимал назначенные врачом антибиотики».
- Анна, 43 года: «У меня хронический тонзиллит, так что 2-3 раза в год у меня возникает обострение. При этом появляется сильная боль, которая не дает мне нормально есть, пить, даже говорить. Как-то во время очередного обострения у меня случился абсцесс. Я проконсультировалась со специалистом, и он сказал, что нужно подождать 4 дня, так как в этот период гнойник может вскрыться самопроизвольно. Но этого не произошло, поэтому вскрывали абсцесс мне в больнице. После этого у меня снизилась температура, исчезла боль и улучшилось общее самочувствие».
- Ксения, 23 года: «У меня на фоне острой ангины возник абсцесс. Но посетить врача для его вскрытия мне не удалось, так как этот процесс произошел у меня самопроизвольно. Конечно, назвать это приятным делом нельзя. Но зато я почувствовала долгожданное облегчение. Затем я все равно пошла к врачу, так как мне обработали рану антисептиком, а еще назначили антибиотики. Я переживала долго, чтобы не возникло никаких осложнений (все-таки все произошло дома, в не в больнице), но все закончилось нормально и уже через 2 недели я полностью выздоровела».
Симптомы паратонзиллярного абсцесса
Паратонзиллярный абсцесс у взрослых и детей проявляется одинаковой симптоматикой. Начальные симптомы можно почувствовать уже на 3 или 5 день после перенесенного заболевания верхних дыхательных путей инфекционной этиологии, например, после ангины. Но у пожилых людей формирование гнойной полости в тканях возле миндалины может произойти в течение суток после заражения.
Также рекомендуем к прочтению Абсцесс миндалин: причины возникновения, симптоматика, лечение
Общая симптоматика, сопровождающая паратонзиллярный абсцесс, достаточно стертая. У пациента поднимается температура в начальной стадии до субфебрильных чисел, затем до фебрильных значений. Человек чувствует снижение трудоспособности, общую разбитость и ослабленность, а также сильные головные боли. По мере прогрессирования паратонзиллита появляется зловонный запах изо рта и одышка.
Паратонзиллярному абсцессу свойственна характерная местная симптоматика. Но она также выявляется при таких заболеваниях, как флегмонозная ангина или заглоточный абсцесс. Это осложняет последующую диагностику.
- Выраженный болевой синдром в горле, чаще с одной стороны, с иррадиацией в ушную область или нижнюю челюсть.
- Тризм жевательной мускулатуры со стороны формирования гнойной полости. Это нарушение движения в челюстном суставе, при котором пациент не может широко открывать рот.
- Ощущение присутствия в горле инородного тела, что мешает пациенту разговаривать и принимать пищу.
- Повышенное образование слюны.
- Увеличение лимфатических узлов в поднижнечелюстной области со стороны сформировавшейся гнойной полости.
- Усиление болей при повороте головы.
При медицинском осмотре пациента с паратонзиллярным абсцессом врач может заметить гиперемию миндалины со стороны заболевания. Также гнойная полость в некоторых случаях может самостоятельно вскрываться, после чего наступает снижение симптоматики и улучшение самочувствия.
Симптомы
При паратонзиллярном абсцессе больной жалуется на боль в горле с одной стороны, которая усиливается со второго и третьего дня заболевания, глотание становится слишком затрудненным.
Отмечается усиленное слюноотделение, слюна тягучая и густая, поэтому трудно выплевывается, рот полуоткрыт, страдальческое выражение лица. Голова больного наклоняется вниз и в больную сторону, чтобы создать условия для ослабления мышц шеи на больной стороне и уменьшить болезненность в горле. Это защитная реакция на боль.
С четвертого или пятого дня заболевания паратонзиллярным абсцессом общее состояние ухудшается:
- боль в горле усиливается,
- глотания невозможно,
- пища часто попадает в носовую часть горла и в полость носа в связи с распространением воспалительного процесса на мягкое небо.
Наблюдаются скопления слюны, неприятный запах изо рта, открытая гнусавость.
Видимые симптомы паратонзиллярного абсцесса зависят от места нахождения воспаления и стадии заболевания. При осмотре и пальпации шеи обнаруживают увеличенные и болезненные лимфоузлы.
При фарингоскопии (визуальном исследовании слизистой оболочки горла) видно покраснение, наполнение кровью и набухание слизистой оболочки передней дужки и выпячивание мягкого неба при передневерхней локализации абсцесса.
Язычок при паратонзиллярном абсцессе отечный и гиперемирован, часто смещается в противополжную от больной сторону.
Небная миндалина – источник инфекции при паратонзиллярном абсцессе, увеличена из-за отека, но часто ее не видно, потому что его прикрывает спереди отечная передняя дужка. Противоположная миндалина меньших размеров, имеет заметное покраснение. Если образуется гнойник, видно желтоватое пятно на уровне основы язычка.
Как правило, при паратонзиллярном абсцессе сложно полностью открыть рот.
В случае задневерхнего паратонзиллита
видно гиперемию и отек, а также набухание неба над небной миндалиной и в области верхней трети задней дужки приводит к нарушению подвижности мягкого неба. Небная миндалина хорошо видна, потому увеличения передней дужки почти нет. В случае заднего паратонзиллита видно очень утолщенную заднюю дужку веретенопоподобной формы. Язычок гиперемирован и отечный. Небная миндалина оттиснена заранее и хорошо просматривается. Тризм мышц, как правило, отсутствует или незначительно выражен.
Передний паратонзиллит
локализуется между небной миндалиной и двумя нижними третями передней дужки и характеризуется инфильтрацией и отечностью передней дужки. Мягкое небо мало инфильтрировано и набухшее.
Нижний паратонзиллит
расположен между небными и языковой миндалинами за нижней третью передней дужки, под небными миндалинами. В этой области видно выраженный отек, который распространяется на нижний полюс, а миндалина неба отходит вверх. Мягкое небо малоизмененное.
Больной жалуется на сильную боль во время глотания, движений языка. Затрудняется движение нижней челюсти.
Внешний паратонзиллит
характеризуется образованием абсцесса в паратонзиллярной клетчатке снаружи от миндалины, в глубине ниши. При фарингоскопии (визуальном исследовании слизистой оболочки горла) видно повышенное кровенаполнение слизистой оболочки передней небной дужки, но набухания и отека почти нет.
Отмечается асимметрия зева вследствие того, что миндалина неба смещена к средней линии. Боль при глотании незначительная, тризм мышц не выражен. У больных с абсцессом этой формы наблюдаются выраженные изменения под углом нижней челюсти. Заметная припухлость мягких тканей, распространяющаяся вниз, по переднему краю грудино-ключично-сосцевидной мышцы, выраженная болезненность при пальпации.
Анализ крови у больных с паратонзиллярным абсцессом:
- выраженный лейкоцитоз (10-14*109/л) со сдвигом лейкоцитарной формулы влево,
- скорость оседания эритроцитов (СОЭ) увеличена до 40 мм в час,
- эозинофилия (повышение количества гранулоцитарных лейкоцитов – эозинофилов в крови).
В анализе мочи при паратонзиллярном абсцессе диурез снижен, у большинства оказывается альбуминурия (выделение альбумина — белка крови с мочой), увеличивается количество лейкоцитов, появляются эритроциты.
Итак, основные
симптомы паратонзиллярного абсцеса
:
- выраженная боль в горле, особенно со стороны образовавшегося абсцесса
- невозможность глотания, открывания рта из-за сильной боли (сложно даже почистить зубы)
- слюнотечение и неприятный запах из рта
- наклон головы в больную сторону
- видимая отечность шеи и болезненность
Диагностика
Клиническая картина при заболевании с формированием гнойной полости хорошо дифференцируется. Поэтому специалисту для постановки предварительного диагноза достаточно сбора анамнестических данных, визуального осмотра зева и результата фарингоскопии.
Сложность составляет дифференциальная диагностика паратонзиллита с такими заболеваниями, как заглоточный абсцесс и флегмонозная ангина. Симптоматика и клиническая картина заболеваний схожа, но тактика лечения отличается.
Диагностические мероприятия включают в себя основные пункты:
- Врач тщательно собирает анамнез и основные жалобы, заполняет историю болезни. Например, паратонзиллярный абсцесс слева или справа чаще всего формируется через 4 дня после перенесенного острого или хронического воспаления небной миндалины.
- Медицинский осмотр. Проводится визуальный осмотр горла, измеряется температура тела. Врач пальпирует региональные лимфатические узлы.
- Фарингоскопия. Это наиболее информативный метод, который позволяет определить локализацию паратонзиллярного абсцесса. Отличительным признаком гнойной полости в тканях на фарингоскопии является флюктуация (колебание) гиперемированной стенки глотки возле миндалины.
- Аппаратная визуализация. С целью дифференциации паратонзиллита и других заболеваний миндалин и окружающих тканей (опухоли, флегмонозная ангина, скарлатина и другие) специалистами назначается УЗИ шеи, КТ и рентгенография, которая позволяет определять точную локализацию гнойной полости. Также эти обследования при диагнозе паратонзиллярный абсцесс выявляют возможные осложнения заболевания.
- Лабораторное обследование. У пациента берется общий анализ крови, в котором признаки воспаления проявляются высоким уровнем нейтрофилов и СОЭ. В некоторых случаях выполняется пункция с последующим бактериологическим посевом для определения патогенной микрофлоры.
Паратонзиллит стоит дифференцировать с дифтерией, инфекционным мононуклеозом, онкологией, сифилисом, скарлатиной и лейкозами. При дифтерии у пациента на фоне отечности миндалины отсутствует характерный тризм, а в анализе мокроты определяются бациллы Леффлера. Скарлатина — на теле заметны характерные высыпания.
При сифилисе помимо увеличения миндалины определяется положительная реакция Вассермана, а инфекционный мононуклеоз проявляется лейкоцитозом и скоплением атипичных моноцитов в анализе крови. Опухолевое поражение тканей глотки не вызывает резкого подъема температуры тела и сильного болевого синдрома как паратонзиллит.
Паратонзиллярный абсцесс под общим наркозом. Методы эффективного лечения паратонзиллярного абсцесса
Паратонзиллярный абсцесс – это полость, заполненная гноем, которая является разновидностью острого паратонзиллита – воспаления тканей вокруг глоточных миндалин. Эта болезнь развивается, если вовремя не лечить хронический или острый тонзиллит.
Причины возникновения
Абсцессы паратонзиллярной клетчатки могут развиваться как итог острого тонзиллита, но гораздо чаще они представляют собой следствие хронического воспаления миндалин. Переход заболевания в такую гнойную форму имеет несколько причин возникновения:
- Ослабление общего иммунитета организма из-за длительной болезни любого органа. К нему присоединяется снижение местной иммунной защиты слизистой оболочки при длительно текущем воспалении в глотке.
- Снижение этих защитных факторов приводит к тому, что активизируются условно патогенные бактерии, в норме населяющие горло и не приводящие к болезням. Они содержатся в биопленке, покрывающей слизистую. В процессе хронического заболевания биопленка разрастается, а бактерии в ее составе размножаются и вызывают гнойную форму болезни.
- Антибиотики, используемые для лечения тонзиллита, не работают против условно патогенных микроорганизмов.
- Анатомическая особенность некоторых людей, усугубляемая частыми ангинами – увеличенные миндалины с очень глубокими криптами. В них микробам легче задержаться.
- Рубцы и спайки на миндалинах как следствие частых болезней затрудняюти, что усугубляет ситуацию.
- Возможен одонтогенный генез – распространение воспаления из кариозного зуба на горло.
- Железы Вебера способствуют распространению воспаления с миндалин на окружающую клетчатку.
Лечение паратонзиллярного абсцесса
Лечебная тактика при паратонзиллите зависит от локализации воспалительного процесса и от его стадии. Но проводить терапию в домашних условиях не представляется возможным. Все мероприятия назначаются под наблюдением лечащего врача и в условиях стационара.
На ранних стадиях, когда полость еще не сформировалась, а паратонзиллит проявляется отечностью и покраснением слизистой миндалины и ткани вокруг нее, показано консервативное лечение. Оно включает лекарственные препараты и физиотерапевтические процедуры. Основные препараты, которые назначаются специалистами:
- Антибактериальные средства (такие, как амоксициллин, макролиды или цефалоспорины второго и третьего ряда)
- Местные анальгезирующие препараты
- Иммуностимуляторы и витаминные комплексы
- Санация горла и миндалин растворами с антибиотиками, отварами лекарственных трав
- Жаропонижающее лечение при высокой температуре
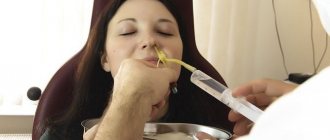
При неэффективности консервативных методов лечения, а также на поздних стадиях паратонзиллита, показано оперативное лечение. Когда произошло образование полости с гнойным содержимым, ее можно вскрывать. После вскрытия паратонзиллярного абсцесса клиническая симптоматика регрессирует, самочувствие больного улучшается.
Хирургическое лечение паратонзиллита может быть паллиативного или радикального характера. К щадящим методам вскрытия гнойной полости относят проведение пункции абсцесса с последующим отсасыванием гноя. А также непосредственно вскрытие полости с помощью скальпеля. Эта процедура проводится под местной анестезией, но опасна осложнением в виде склеивания дренажного отверстия гнойным экссудатом. Это может привести к рецидиву заболевания.
К радикальному хирургическому лечению относят двустороннюю тонзиллэктомию. Часто врачам приходится прибегать к этой операции при латеральном (боковом) паратонзиллярном абсцессе.
В послеоперационном периоде необходимо придерживаться основных принципов и мероприятий:
- Постельный режим, диета
- Обработка постоперационной зоны антисептическими препаратами
- Антибактериальное и противовоспалительное лечение
- Обезболивающие препараты
- Антигистаминное лечение
- Иммуностимуляторы и витамины
При ранней диагностике и адекватной терапии, паратонзиллярный абсцесс хорошо поддается лечению. Поэтому при появлении первых настораживающих симптомов (покраснения и отечности горла) рекомендовано обращаться за помощью к квалифицированному специалисту.
Лечение
Лечение паратонзиллярного абсцесса проходит тремя способами:
- Консервативное
- Хирургическое
- Комплексное
Консервативное лечение назначается при своевременном обнаружении симптомов, когда паратонзиллит находится на начальной стадии. Консервативное лечение бывает двух видов:
- Общее, предполагающее прием антибиотиков, витаминов, обезболивающих и иммуностимулирующих средств. В данном случае назначаются антибиотики пенициллиновой группы Амоксициллин, Амоксил, в случае аллергический реакции, а также неэффективности пенициллина, их заменяют Макролидами (Азитромицином) или Цефалоспоринами (Цефодокс, Цефтриаксон). Для детей при болезнях миндалин и горла назначаются Амоксиклав, Ормакс, Цефодокс в суспензиях.
- Местное, с использованием полосканий горла и ротовой полости с Фурацилином, Хлоргексидином, местных антисептиков в сиде спреев, например, Биопарокс.
Хирургическое лечение возможно двух видов:
- Пункция. В область паратонзиллярного абсцесса производится пункция с целью отсасывания гноя;
- Вскрытие паратонзиллярного абсцесса, когда гнойник разрезается скальпелем. Встречаются случаи, когда разрез после операции склеивается и вмешательство нужно проводить снова, но уже дренируя область, где образовался паратонзиллит. Ни в коем случае нельзя вскрывать паратонзиллярный абсцесс в домашних условиях, это может быть крайне опасно наступлением сепсиса крови, а в результате, и летального исхода.
После ряда проведенных процедур лечения, не дающих результата, паратонзиллярный абсцесс лечится оперативным удалением миндалин. Это радикальный метод, последняя надежда на выздоровление. Но, в результате операции, очищается паратонзиллярное пространство и паратонзиллярный гнойник удаляется вместе с очагом инфекции в миндалине.